Содержание
- О болезни
- Причины заболевания
- Симптомы
- Диагностика
- Лечение заболевания
- Случай из практики
- Причины бессимптомной ишемии
- Как появляется безболевая ишемия
- Лечение ишемии миокарда
- Осложнения ББИМ
- Меры профилактики
- iserdce
- Симптоматика скрытой ишемии
- Формы заболевания
- Причины развития патологии
- Диагностика и лечение
- Возможные последствия
- Профилактические методы
- Частые вопросы
- Полезные советы
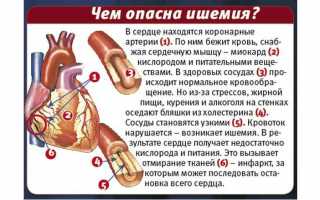
С середины ХХ века на международных кардиологических симпозиумах впервые начали обсуждать проблему безболевой ишемии миокарда. Это состояние, которое практически не проявляется, в отличие от классической стенокардии, но в 25% случаев может привести к бессимптомным инфарктам и даже смертельному исходу. Именно поэтому я считаю, что этой теме стоит уделить отдельную статью. Я постараюсь более подробно рассказать о данной проблеме, опираясь на свои собственные клинические случаи.
О болезни
Безболевая ишемия миокарда – это особый вид ишемической болезни сердца (ИБС), который не вызывает беспокойства у пациента и в 80% случаев обнаруживается случайно. Я наблюдал несколько раз, как пациенты, пришедшие на профилактическое обследование, были немедленно госпитализированы с таким диагнозом.
Код по МКБ-10
В Международной классификации болезней 10-го пересмотра безсимптомная ишемия относится к коду I25.6. Диагноз ставится при обнаружении специфических изменений на ЭКГ во время суточного мониторирования и при проведении нагрузочных тестов.
Клинические типы заболевания
Согласно Кону, безболевая ишемия миокарда подразделяется на следующие типы:
- I тип – «немая» форма ИБС, которая не проявляет себя клинически. Эти пациенты ранее перенесли бессимптомный инфаркт.
- II тип – патология, которой предшествовал инфаркт с типичными симптомами;
- III тип – самый распространенный, сочетающий стенокардию и эпизоды безболевой ишемии.
Самым опасным считается первый подтип заболевания, так как человек не подозревает о произошедшем инфаркте, и без соответствующего лечения состояние сердца резко ухудшается, что может привести к смерти пациента.
Причины заболевания
До сих пор продолжаются обсуждения о причинах возникновения "немой" ишемии миокарда. Наши американские коллеги в последние несколько лет даже пытаются опровергнуть существование этой патологии, объясняя изменения на ЭКГ как постинфарктные аневризмы и другие состояния.
Предполагается, что такая форма ИБС возникает из-за повреждения нервных волокон, отвечающих за восприятие болевых сигналов. Факторы, которые могут привести к полинейропатии, включают:
- длительное злоупотребление алкоголем,
- длительное курение,
- ожирение,
- генетические нарушения обмена веществ (повышенный уровень холестерина и других жиров в крови),
- сахарный диабет,
- предшествующий инфаркт миокарда.
Важно отметить, что безболевая ишемия миокарда не всегда сопровождается структурными нарушениями нервов.
Также считается, что редкими факторами, приводящими к этой патологии, являются:
- возраст старше 60 лет,
- высокий болевой порог по конституции (то есть человек не ощущает слабые болевые сигналы),
- гипертоническая болезнь,
- длительные стрессы,
- сидячий образ жизни,
- хроническое переутомление и недосыпание.
Симптомы
Основной показатель безболевой ишемии сердечной мышцы – отсутствие какого-либо дискомфорта в области сердца. Часто не наблюдаются даже незначительные изменения в показателях гемодинамики (артериальное давление, пульс).
С течением времени могут возникнуть следующие симптомы ухудшения кровоснабжения сердечной мышцы:
- нарушения сердечного ритма: АВ-блокады, экстрасистолы,
- замедление сердечного ритма (уменьшение пульса),
- появление синюшности в области носогубного треугольника, кистей и стоп,
- ощущение изжоги или давления в области желудка,
- приступы одышки,
- колебания артериального давления.
- Клинические варианты развития патологии
Кардиологи выделяют четыре типа развития безболевой ишемии миокарда, основанные на классификации Кона:
- Первый – наиболее распространенный и наблюдается в 60% случаев патологии. Симптомы классической стенокардии сочетаются с “тихими” приступами в соотношении 1:3.
- Второй – выявляется у 12,5-13% пациентов и характеризуется обнаружением бессимптомной формы патологии при проведении ЭКГ. Часто пациент жалуется на нарушения сердечного ритма, а на ЭКГ обнаруживаются изменения, характерные для прошедшего инфаркта. Или же некроз миокарда становится причиной смерти и обнаруживается после вскрытия.
- Третий – периоды незамеченной ишемии заканчиваются типичным инфарктом с ярко выраженным болевым синдромом. Скрытое нарушение кровообращения обычно случайно обнаруживается при Холтеровском мониторировании ЭКГ.
- Четвертый – признаки безболевой ишемии выявляются только при проведении нагрузочных тестов.
Диагностика
Исходя из моего опыта, я могу с уверенностью сказать, что в большинстве случаев "немая" ишемия миокарда является случайным открытием, обнаруживаемым при плановых медицинских обследованиях, во время подготовки к операциям или при обращении к врачу по поводу других заболеваний. Чтобы не упустить это заболевание, я рекомендую своим пациентам регулярно проходить плановые осмотры с регистрацией ЭКГ.
Людям, у которых есть симптомы атеросклероза и ишемической болезни сердца, следует посещать врача не реже одного раза в два месяца. Лицам, достигшим 50-летнего возраста, необходимо выполнять ЭКГ дважды в год, а после 60 лет – 1 раз в квартал.
Физикальное обследование
Во время первой встречи с пациентом врач собирает информацию о его жизни и заболеваниях, выясняет наличие факторов риска, которые могут привести к безболевой ишемии миокарда, измеряет артериальное давление, считает пульс, проводит перкуссию и аускультацию сердца.
Лабораторные методы обследования
К лабораторным методам диагностики ишемической болезни сердца относятся клинический анализ крови и мочи, биохимическое исследование крови с уточнением показателей липидограммы, уровня тропонинов, АЛТ, АСТ, КФК и миоглобина.
Инструментальная диагностика
Первым этапом инструментального обследования пациентов является регистрация ЭКГ с последующей записью во время проведения нагрузочных тестов, таких как велоэргометрия и тредмил. Один из наиболее информативных методов при безболевой форме ишемической болезни сердца – Холтеровское мониторирование ЭКГ, которое позволяет выявить гипоксию миокарда в повседневной жизни пациента.
Другие методы инструментальной диагностики включают:
- Эхо-КГ – УЗ-исследование сердца, которое позволяет оценить состояние и сократительную активность миокарда, а также изучить клапанный аппарат;
- коронарографию – ввод контрастного вещества с помощью катетеров в коронарные артерии. В результате выполнения ряда рентгеновских снимков можно визуализировать все сужения сосудов;
- КТ-сердца с внутривенным контрастированием – ввод йодсодержащего вещества в периферическую вену во время проведения томографии, благодаря чему видны все сосуды и полости сердца;
- сцинтиграфию миокарда – радиологический метод, при котором в организм вводятся кардиотропные радиоактивные изотопы, а затем их излучение регистрируется гамма-томографом.
Лечение заболевания
За время своей практики (а это ни много ни мало, 14 лет), я успела укрепится во мнении, что убедить пациента лечить заболевание, которое его не беспокоит, крайне непросто. Хотя именно безболевая ишемия миокарда, считающаяся прогностически неблагоприятной, нуждается в своевременной адекватной терапии. Ведь в 40-46% случаев она становится причиной внезапной коронарной смерти.
Назначать медикаменты должен только квалифицированный специалист, самостоятельно отменять или добавлять какие-либо препараты я категорически не рекомендую.
Немедикаментозная коррекция
Немедикаментозная терапия заболевания заключается в коррекции модифицируемых факторов риска его развития. А именно в снижении массы тела, уменьшении в рационе доли жирной пищи, отказе от табакокурения и употребления алкоголя. Положительно влияют на микроциркуляцию в сердечной мышце и умеренные физические нагрузки.
Консервативная терапия
Медикаментозное лечение «немой» формы ишемии базируется на основах терапии ИБС и подбирается строго индивидуально, исходя из возраста пациента, преморбидного фона и результатов обследования.
Чтобы улучшить кровоснабжение миокарда, используют следующие группы лекарственных средств:
- β-блокаторы («Атенолол», «Бисопролол», «Конкор») – снижают частоту сердечных сокращений, уменьшая тем самым нагрузку на сердце;
- антагонисты кальция («Нифедипин», «Амлодипин», «Верапамил») – расширяют мелкие сосуды;
- антиагреганты («Аспирин-кардио», «Кардиомагнил», «Аспекард») – уменьшают вязкость крови;
- гиполипидемические («Крестор», «Розувастатин», «Аторвастатин») – влияют на уровень вредных липопротеинов низкой и очень низкой плотности, триглицеридов и холестерина;
- антиаритмические («Амиодарон», «Кордарон», «Этацизин») – назначаются при аритмиях, сопровождающих ишемию;
- ингибиторы АПФ («Каптоприл», «Лизиноприл», «Эналаприл») – регулируют показатели артериального давления;
- мочегонные («Верошпирон», «Индапамид», «Триампур») – выводят жидкость из организма, которая оказывает дополнительную нагрузку на сердце;
- нитраты пролонгированного действия («Изокет», «Кардикс», «Эфокслонг», «Сиднофарм») – оказывают вазорелаксирующий эффект на коронарные сосуды.
Хирургическое вмешательство
Если сужение питающих миокард сосудов слишком выражено и консервативная терапия оказывается неэффективной, то приходится прибегать к хирургическим методам лечения безболевой ишемии: эндоваскулярному стентированию или аортокоронарному шунтированию.
В случае критической закупорки сосуда выполняется аортокоронарное шунтирование, заключающееся в создании «окольного пути» кровоснабжения. То есть сосудистым аутотрансплантатом конструируется «мостик» между аортой и нормально функционирующей частью коронарной артерии.
Случай из практики
В моем опыте был один интересный случай безболевой ишемии миокарда. В приемное отделение поступил мужчина, которому участковый терапевт выдал направление на госпитализацию. Пациент Н., 54 года, не предъявлял никаких жалоб и попал на плановый ежегодный осмотр с работы.
В анамнезе у него было злоупотребление алкоголем в течение 10 лет. Также был замечен лишний вес. На нескольких ЭКГ, сделанных в поликлинике, была зарегистрирована косонисходящая депрессия сегмента ST на 1-2 мм, которая длилась не более минуты. Несколько таких эпизодов было замечено на кардиограмме. Пациент был госпитализирован в отделение с предварительным диагнозом: "Безболевая ишемия миокарда".
В отделении ему провели Холтеровское мониторирование ЭКГ, ЭКГ с нагрузочными тестами (тредмил), КТ-сердца с внутривенным усилением, биохимический и клинический анализ крови, мочи. Выявленные изменения во время обследования подтвердили предварительный диагноз.
Пациенту были назначены "Бисопролол", "Амлодипин", "Сиднофарм", "Кардиомагнил", "Предуктал". На последующих ЭКГ отмечалась положительная динамика. Через семь дней пациент был выписан с рекомендациями продолжить прием препаратов, исключить употребление алкоголя и явиться на плановый осмотр к участковому терапевту в течение недели.
Для подготовки материала использовались следующие источники информации.
ББИМ – аббревиатура, обозначающая безболевую ишемию миокарда, по международной классификации ей присвоен код I25.6. Эта патология представляет собой временное нарушение циркуляции крови и электрической активности в сердце. Название "безболевая" объясняется отсутствием одышки и боли. Бессимптомная ишемия миокарда может проявляться самостоятельно или параллельно с другими заболеваниями. Согласно статистике, эта ишемическая патология чаще встречается у мужчин преклонного возраста.
Классификация Cohn разделяет безболевую ишемию на 3 типа:
- Выявляется у людей со стенозом, если у них в анамнезе нет инфаркта миокарда, стенокардии, сердечной недостаточности и сбоя сердечного ритма.
- Диагностируется у людей, которые перенесли инфаркт миокарда в прошлом, но не страдают стенокардией.
- Выявляется у пациентов со стенокардией.
Согласно этой классификации, безболевая ишемия миокарда 2 и 3 типа возникает у пациентов, которые страдают ишемической болезнью сердца.
Причины бессимптомной ишемии
Медицинские специалисты выделяют ряд факторов, которые могут способствовать развитию безболевой формы ишемии в будущем:
- активное и пассивное курение. Когда табачный дым и канцерогены попадают в кровь, они увеличивают вероятность образования тромбов в кровеносных сосудах, что со временем может привести к ишемии;
- гипертония. Если давление длительное время повышено, стенки кровеносных сосудов могут быть повреждены, потерять свою гладкость, и в результате на них могут образоваться холестериновые бляшки;
- сахарный диабет обоих типов;
- повышенный уровень холестерина в крови. Речь идет о “плохом” холестерине, который становится материалом для образования бляшек;
- сидячий образ жизни. Если малоподвижный образ жизни сочетается с избыточным весом, уровень холестерина может повышаться, что способствует развитию атеросклероза;
- наследственность. Если у близких родственников была безболевая ишемия, то у детей есть 60% вероятность такого же диагноза.
Как появляется безболевая ишемия
Болезнь обнаруживается случайно во время проведения обследования работы сердца по другим причинам или в результате профилактического осмотра. Различные методы диагностики могут выявить ББИМ:
- ЭКГ. Это стандартное исследование электрической активности сердца. Простой и доступный метод диагностики, который способен обнаружить ишемию.
- Эхография. С помощью специального датчика, использующего звуковые волны, получают видеоизображение сердечной мышцы.
Если врач подозревает у пациента бессимптомную ишемию миокарда, он назначает ряд исследований. Основные из них:
- коронарная ангиография. В кровоток вводится контрастное вещество, затем выполняется серия рентгеновских снимков, на которых можно оценить состояние кровеносных сосудов;
- ядерное сканирование. В кровоток вводят радиоактивное вещество и с помощью специальных камер изучают движение контраста по сосудам. Если в зоне сердечной мышцы скорость кровотока снижается, это отразится темным пятном на снимках;
- КТ. Исследование позволяет выявить наличие кальцификации сердечных артерий;
- холтеровское мониторирование, исследование называют суточным показателем ЭГ. Небольшое устройство записывает ритм работы сердца в течение 24 часов;
- стресс-тест. Пациенту предлагаются нагрузки на велотренажере или беговой дорожке, в то время как врач оценивает показатели давления, сердечного ритма, дыхания. Обследование рекомендуется людям, ведущим малоподвижный образ жизни, которые не знают, насколько серьезную нагрузку можно дать своему сердцу.
Лечение ишемии миокарда
Во время лечения могут быть рекомендованы следующие лекарства:
- нитроглицерин. Принимается для снятия спазма артерий и улучшения кровообращения в сердце;
- аспирин. Некоторые врачи назначают этот препарат ежедневно, чтобы предотвратить образование тромбов. Однако, у некоторых пациентов аспирин противопоказан, поэтому перед его назначением пациент должен рассказать о своих заболеваниях и принимаемых лекарствах, если эта информация не указана в медицинской карте;
- бета-блокаторы. Препараты этой группы расслабляют сердце, замедляют сердечный ритм и снижают артериальное давление;
- лекарства, снижающие уровень холестерина;
- блокаторы кальциевых каналов расширяют артерии, расслабляют их стенки, что улучшает кровоснабжение сердечной мышцы кислородом и питательными веществами. Антагонисты кальция снижают нагрузку на сердце и замедляют пульс;
- ферментные ингибиторы. Они снижают артериальное давление, расслабляют сосуды и препятствуют сужению сосудов за счет блокирования фермента, который их сужает.
Помимо лекарственного лечения может потребоваться операция. Существуют два варианта вмешательства:
- Ангиопластика. Эта операция, также известная как стентирование, включает в себя введение катетера в артерию, через который пропускается микроскопический провод с баллончиком. Баллончик проталкивается до места сужения сосуда, после чего его надувают, расширяя стенки артерии. Результат закрепляется специальным устройством – стентом, чтобы предотвратить повторное сужение артерии после операции.
- Коронарное шунтирование. Этот метод редко назначается по сравнению с ангиопластикой. Суть хирургического вмешательства заключается в создании обходного пути для крови, который обеспечивает сердце кислородом и питанием, минуя больной сосуд. Обходной путь формируется из фрагмента сосуда, взятого у пациента из его конечности. Такая операция проводится на открытом сердце и рекомендуется только в сложных случаях, когда другие методы неэффективны.
Осложнения ББИМ
Немой инфаркт, как можно понять из названия, происходит без проявления обычных симптомов. Этот вид инфаркта встречается только в 10% случаев. Это очень опасное состояние, потому что человек не осознает, что происходит в его организме, не получает лечение и не ограничивает свою активность.
В результате любая физическая нагрузка на сердце может привести к смерти. Обнаружить эту патологию можно только при профилактическом обследовании.
Аритмия. Как уже упоминалось, ишемия может длиться некоторое время без симптомов, пока не начнутся осложнения. Например, длительное кислородное голодание может вызвать нарушение ритма сердца – мышцы сокращаются с разной скоростью и регулярностью.
Такие нарушения невозможно не заметить, что упрощает диагностику и своевременное лечение, если человек обратится к врачу. Необходимо понимать, что даже эпизодическая аритмия, которая не вызывает серьезных беспокойств, может быть опасной для жизни. Поэтому не стоит игнорировать консультацию врача.
Сердечная недостаточность. При любом виде ишемии миокарда, будь то без симптомов или с классическими признаками, со временем сердечная мышца страдает. Сердце с трудом перекачивает кровь, и со временем состояние ухудшается, если не принимать меры.
Прогноз при безболевой ишемии сердца будет неблагоприятным из-за отсутствия симптомов и игнорирования профилактических осмотров. В 35% случаев ишемия переходит в стенокардию, а затем может привести к внезапной коронарной смерти. Согласно медицинской статистике, наличие без симптомов ишемии увеличивает риск внезапной смерти в 5 раз, а также риски сердечной недостаточности и аритмии в 2 раза.
Меры профилактики
- Избегайте курения и пребывания рядом с курильщиками;
- Не злоупотребляйте алкоголем. Рекомендуемая дневная норма – не более 30 граммов спирта;
- Старайтесь избегать стрессов. Если ситуация на работе или в семье не позволяет избежать стрессовых ситуаций, рекомендуется принимать успокоительные препараты, чтобы снизить их негативное воздействие на организм;
- Поддерживайте нормальный вес. Оптимальные значения можно рассчитать с помощью специального калькулятора или по формуле: вес в килограммах делить на рост в метрах, возведенный в квадрат. Нормальный индекс – 20-25;
- Будьте активными. Физические нагрузки должны быть регулярными и умеренными. Это гарантирует нормальное функционирование органов и систем;
- Исключите из рациона консервы, жареные и жирные продукты. Здоровье сердца поддерживается употреблением растительных продуктов, клетчатки, рыбы и нежирного мяса;
- Контролируйте уровень сахара и холестерина в крови.
Следуя этим рекомендациям, вам остается только раз в год проверять свое здоровье у специалиста, и тогда вы сможете свести риск различных заболеваний к минимуму.
iserdce

Некоторые специалисты относят подобное состояние к отдельным патологиям, но, как правило, это заболевание считается частью всех ишемических состояний. Статистика показывает, что большинство случаев острой ишемии развивается именно в скрытой, безболевой форме, которую еще часто называют слепой.
Симптоматика скрытой ишемии
Само название такой ишемической формы указывает на то, что она не сопровождается симптомами. Поэтому первые признаки обусловлены полным отсутствием характерной боли, которая обычно связана с сердечно-сосудистыми заболеваниями. Практика показывает, что у пациентов могут быть разные проявления этой патологии. Некоторые пациенты совершенно не ощущают инфаркт или ишемию, и наличие таких патологических состояний обнаруживается случайно при проведении ЭКГ или предоперационной нагрузочной пробы. Первые симптомы у таких пациентов могут проявиться в виде различных аритмий или внезапной коронарной смерти.
Согласно статистическим данным, около 13% всех случаев сердечных инфарктов имели скрытый, бессимптомный характер.
У другой группы пациентов такая ишемическая форма протекает без боли, но при наступлении приступа инфаркта все же появляется характерная боль. При таком клиническом течении патологию очень сложно подозревать, поэтому пациент обычно узнает о ней случайно при проведении ЭКГ. Ситуация еще более усложняется, если у пациента высокий болевой порог при таком течении ишемии, так как это может привести к скрытому инфаркту.
Чаще всего клиническая картина безболевой сердечной ишемии сочетается со стенокардическими приступами. В этом случае у пациента наблюдаются симптомы обычной стенокардии, хотя на самом деле он страдает безболевой формой сердечной ишемии.
Формы заболевания
В общем, патология может проявляться в двух формах: полностью безболевая ишемия сердца и ее сочетание с некоторыми болевыми симптомами. Согласно международной классификации, безболевая ишемия имеет несколько типовых вариаций:
- I тип чаще всего обнаруживается у пациентов с коронарным стенозом, которые ранее не испытывали аритмии, стенокардии, инфарктов и прочих сердечных проблем;
- II тип безболевой ишемии обычно диагностируется у пациентов, у которых в прошлом были инфаркты, но они не страдают приступами стенокардии;
- III тип характерен для пациентов, у которых имеются яркие симптомы стенокардии или их эквиваленты.
Причины развития патологии
Безболевая ишемия миокарда чаще всего возникает из-за атеросклеротических поражений коронарных сосудов. Эти поражения связаны с утратой эластичности и гибкости стенок сосудов, а также с сужением артериального просвета из-за атеросклеротических бляшек. Атеросклеротические бляшки состоят из жировой смеси, содержащей холестерин, кальций и другие вещества. Они препятствуют нормальному кровообращению и кровоснабжению миокарда. Иногда безболевая ишемия вызывается сосудистым спазмом, который может возникнуть из-за переохлаждения, стресса или гиперчувствительности к внешним факторам. Люди с сахарным диабетом также подвержены развитию этой формы ишемии. Индивидуальная чувствительность к боли играет важную роль. Пациенты с ишемией могут иметь пониженную тактильную и болевую чувствительность, поэтому они могут не замечать явных болевых признаков. У некоторых людей независимо от наличия патологии болевой порог высок, поэтому они не ощущают болевой синдром, характерный для ишемического приступа.
Статистические данные показывают, что безболевая ишемическая форма наблюдается у почти половины пациентов с коронарным синдромом или стенокардией.
Существует множество факторов, способствующих развитию ишемии:
- Ожирение;
- Никотиновая зависимость, включая курение, жевание табака и другие формы потребления;
- Повышенный уровень холестерина, который способствует образованию тромбов и атеросклеротических бляшек в сосудах;
- Наследственность – безболевая ишемия может передаваться по наследству;
- Артериальная гипертензия;
- Частые стрессы и эмоциональные переживания;
- Сахарный диабет – состояние, при котором наблюдается недостаточность инсулина;
- Особенности характера, такие как агрессивность, нетерпеливость и желание соперничества;
- Сидячий образ жизни;
- Переедание жирной пищи;
- Возраст – мужчины старше 40 лет и женщины старше 55 лет.
Если безболевая ишемия миокарда развивается у пациента с диабетом, то причина этого может быть связана с диабетической нейропатией. Повышение болевого порога может быть возрастным фактором и связано с высоким уровнем эндорфинов в крови.
Диагностика и лечение
Обнаружение безболевой формы ишемии возможно только при проведении специального инструментального обследования. В процессе диагностики основными признаками становятся обнаруженные метаболические изменения, нарушения электрической активности или сократительной функции миокарда. Для диагностики используются различные методы, такие как холтеровский мониторинг ЭКГ, электрокардиостимуляция через пищевод, пробы с нагрузкой вроде тредмила или велоэргометрии, пробы фармакологического характера с добутамином или дипиридамолом, радионуклидные методики, мультиспиральная томография, коронароангиография, стресс-эхокардиография и другие. При диагностике обязательно учитывается семейный анамнез пациентов, так как сердечная ишемия часто имеет наследственный характер, передаваясь от ближайших родственников. Также учитывается образ жизни пациента: наличие злоупотребления алкоголем, наличие никотиновой зависимости и другие факторы.
Лечение безболевой формы ишемии может быть немедикаментозным, медикаментозным или кардиохирургическим. Немедикаментозная терапия предусматривает ежедневную физическую активность в виде кардиотренировок. Это может быть лечебная гимнастика, тренажерные занятия, плавание или ходьба. Кроме того, важным аспектом является коррекция питания, включающая исключение жирной и соленой пищи, увеличение потребления сырых овощей, свежих фруктов, рыбы и зерновых. Рекомендуется употреблять не более 1,2 литра воды в сутки, чтобы снизить нагрузку на сердце. Также пациентам следует избегать психоэмоциональных расстройств и стрессов.
Применение β-адреноблокаторов у людей с безболевой формой ишемии приводит к значительному увеличению продолжительности жизни. Это объясняется положительным лекарственным воздействием, которое предотвращает развитие необратимых реакций.
Медикаментозное лечение основывается на применении лекарственных препаратов различных фармакологических групп. Особое значение имеют антиишемические препараты, которые направлены на снижение потребностей миокарда в кислороде. К таким препаратам относятся антагонисты кальция, которые используются для расширения сосудов и замедления процессов проникновения кальция в сосуды и миокард. Эти препараты часто назначаются в случае противопоказаний к β-блокаторам или их неэффективности. Также применяются β-адреноблокаторы, которые замедляют сердечный ритм и расширяют сосуды, а также нитраты, которые снимают болевой синдром при приступе.
Лечение ишемии также включает прием ингибиторов АПФ, которые направлены на снижение артериального давления. Пациентам также назначаются гипохолестеринемические препараты для снижения уровня холестерина в крови. В качестве дополнительной терапии могут применяться диуретики и антиаритмические препараты для нормализации ритма сердца.
Если медикаментозное лечение оказывается неэффективным, то прибегают к кардиохирургическим методам. Обычно пациентам проводят аорто-коронарное шунтирование, которое восстанавливает кровоснабжение миокарда путем создания обходного сосуда для обеспечения кровью ишемического участка. Такое лечение проводится в случае поражения основной коронарной артерии и наличия множественных сосудистых повреждений, а также при сопутствующих заболеваниях, например, диабете. Также пациентам с ишемией может быть проведена коронарная ангиопластика, которая предполагает установку специального стента внутрь коронарного сосуда для расширения его просвета и обеспечения нормального кровотока.
Возможные последствия
Безболевая ишемия миокарда может стать опасным состоянием, если не получает должное лечение или если лечение неэффективно. В таких случаях возникает риск развития острого сердечного инфаркта, когда определенная часть сердечной мышцы умирает из-за недостатка кровоснабжения. При сердечной ишемии могут возникать и другие проблемы, такие как болевые приступы и другие симптомы, которые указывают на переход заболевания на более тяжелую стадию. Кроме того, безболевая ишемия часто сопровождается аритмиями (такими как тахикардия или брадикардия), внезапной коронарной смертью или хронической недостаточностью сердечной мышцы.
Профилактические методы

Наличие безболезненной ишемии является плохим прогнозирующим фактором, независимо от наличия симптомов. В любом случае, отсутствие адекватного лечения при этой форме ишемии может привести к серьезным осложнениям. Поэтому своевременные профилактические меры помогут полностью избежать развития ишемии.
Чтобы избежать необходимости лечения сердечной ишемии, необходимо регулярно заниматься физическими упражнениями, такими как бег или быстрая ходьба, велосипедная езда или лыжная ходьба. Не следует начинать тренировку раньше, чем через 2 часа после еды, а после тренировки необходимо воздержаться от еды примерно полчаса. Продолжительность тренировок не должна превышать 40 минут. К профилактическим мерам также относится контроль уровня холестерина и кровяного давления, а также уровня инсулина и глюкозы в крови. Не забывайте также о правильном сбалансированном питании.
Частые вопросы
Что такое бессимптомная ишемия миокарда?
Бессимптомная ишемия миокарда – это состояние, при котором происходит недостаточное поступление крови и кислорода в сердечную мышцу без проявления каких-либо симптомов или болевых ощущений.
Как возникает бессимптомная ишемия миокарда?
Бессимптомная ишемия миокарда обычно возникает из-за сужения или блокировки коронарных артерий, которые обеспечивают сердце кровью. Это может быть вызвано атеросклерозом, образованием тромбов или спазмами сосудов.
Как диагностируется бессимптомная ишемия миокарда?
Для диагностики бессимптомной ишемии миокарда используются различные методы, включая электрокардиографию (ЭКГ), нагрузочные тесты, такие как велоэргометрия или стресс-эхокардиография, а также коронарографию – процедуру, при которой вводится контрастное вещество в коронарные артерии для оценки их проходимости.
Каковы возможные последствия бессимптомной ишемии миокарда?
Бессимптомная ишемия миокарда может привести к серьезным осложнениям, таким как инфаркт миокарда, аритмии или сердечная недостаточность. Поэтому важно своевременно обратиться к врачу для диагностики и лечения этого состояния.
Полезные советы
СОВЕТ №1
При бессимптомной ишемии миокарда важно регулярно проходить медицинские обследования и контролировать уровень холестерина в крови. Высокий уровень холестерина может привести к образованию бляшек на стенках артерий, что может привести к ишемии миокарда. Поэтому рекомендуется соблюдать здоровый образ жизни, включающий правильное питание и физическую активность, а также принимать необходимые медикаменты для снижения уровня холестерина.
СОВЕТ №2
Важно обратить внимание на факторы риска, которые могут способствовать развитию бессимптомной ишемии миокарда. К таким факторам относятся курение, сахарный диабет, повышенное артериальное давление, ожирение, сидячий образ жизни и стресс. Рекомендуется избегать курения, следить за уровнем сахара в крови, контролировать артериальное давление и поддерживать здоровый вес. Также полезно заниматься физическими упражнениями и находить время для релаксации и отдыха.