Содержание

Причины, вызывающие такое заболевание в женском организме, могут иметь различную природу. Чаще всего врачи выделяют следующие ситуации.
Инфекционные заболевания
Наиболее распространенными причинами цервицита считаются патогены, которым шейка матки является благоприятной средой. Они могут попасть на эту область следующими путями:
- при незащищенном половом контакте;
- через кровь;
- контактным путем, например, из кишечника при неправильной интимной гигиене.
При лечении цервицита гинекологам приходится бороться с:
- кокками;
- кишечной палочкой;
- хламидиями;
- плазмами;
- трихомонадами;
- вирусными микроорганизмами (герпес, ВПЧ, ЦМВ и другими);
- грибками (кандиды и подобными).
Цервицит часто является вторичным заболеванием, возникающим в результате воспалительного процесса в смежных структурах и других частях половых органов (например, при кольпите, аднексите).
Механическое повреждение
Еще одной причиной воспаления на участке шейки матки является травма. Неправильно установленный контрацептив (колпачок или кольцо) или слишком глубокое введение гигиенического тампона может повредить нежную слизистую и сделать ее уязвимой для любых бактерий. То же может произойти после установки внутриматочной спирали и после травм во время родов.
Механическое повреждение можно получить после искусственного прерывания беременности. Даже если не учитывать негативные последствия процедуры для репродуктивной функции и психологического состояния, сама техника выполнения остается очень травматичной. Поэтому даже в стерильных условиях организм не защищен от осложнений, среди которых часто встречается и цервицит.
Слизистую влагалищной части шейки матки можно повредить при спринцевании сильнодействующими растворами. Концентрированные жидкости могут не только вызвать ожог, но и удалить всю полезную микрофлору, которая защищает от инфекций.
Особая предрасположенность к цервициту есть у женщин, страдающих аллергией. Неподходящий лубрикант, спермицидная смазка или материал контрацептива (барьерного) могут стать причиной воспалительного процесса после полового акта, даже если партнер не является носителем инфекции.
Другие факторы
Дополнительный риск цервицита существует у девушек, начавших вести активную сексуальную жизнь до достижения совершеннолетия. Микрофлора юных представительниц прекрасного пола еще не способна адекватно реагировать на происходящие изменения.
Поэтому любые вмешательства быстро нарушают ее баланс и делают половые органы доступными для инфекций, которые протекают более интенсивно, чем у женщин более старшего возраста.
Уязвимыми для цервицита остаются и женщины во время менопаузы. Из-за снижения выработки эстрогенов страдает вся половая система. Слизистые оболочки репродуктивных органов становятся более ранимыми, эпителий истончается, поэтому защитные силы ослабевают.
Симптомы заболевания
Коварство цервицита заключается в том, что он протекает незаметно. Женщина может подозревать что-то не так из-за отсутствия оргазма, болезненности во время секса и появления кровянистых выделений после него, не связанных с менструацией. Однако такие симптомы встречаются редко.
В большинстве случаев цервицит становится сопутствующим заболеванием, вызванным тем же возбудителем. То есть он проявляется не в воспалении шейки матки или ее канала, а в другой патологии, например, кольпите или аднексите.
Жалобы могут быть разнообразными и включать:
- Болезненность в нижней части живота, которая может распространяться в поясницу.
- Жжение при мочеиспускании.
- Частые «беспричинные» позывы в туалет.
- Неприятный запах в интимной зоне.
- Необычные выделения (желтые, мутные, творожистые, пенистые и т. д.).
- Раздражение или зуд в области половых органов.
Если острый период цервицита не лечится, он переходит в хроническую форму. На этой стадии заболевание поражает внутренние ткани органа, изменяя их структуру. Возникает эндометрит, аднексит и другие формы воспалительного процесса. Это происходит практически без симптомов.
Методы диагностики
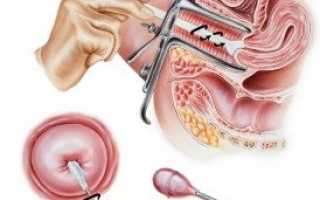
Выявить заболевание можно только при осмотре на гинекологическом кресле. Поскольку острый цервицит мало чем выдает себя, обнаружить его чаще всего удается случайно. Визуально воспаление подтверждает отечность поверхности влагалищной части шейки матки, которая кровоточит при прикосновении. Нередко на ней заметны изъязвления. Цервикальный канал тоже может быть заполнен сукровицей или другой биологической жидкостью, которой в нормальном состоянии там быть не должно.
По сути, одного гинекологического осмотра в зеркалах достаточно для того, чтобы врач поставил диагноз цервицита. Гораздо больше сложностей возникает при установке причины этого недуга. Исключение – инфекции, передающиеся половым путем, у которых есть конкретный возбудитель и четкие симптомы.
Для выбора правильной тактики лечения гинеколог назначает специальные манипуляции и анализы. Чаще всего список диагностических процедур выглядит так:
- Кольпоскопия
. Особый аппарат наподобие микроскопа позволит более детально рассмотреть пораженный участок слизистой и определить масштаб проблемы.
Во время обследования специалист может взять небольшой кусочек воспаленной ткани для дальнейшего изучения — проводится биопсия.
- Цитологическое исследование. Это мазки на онкоцитологию. Проводится забор клеток из цервикального канала и влагалищной части шейки матки, после чего они изучаются под увеличением. Это дает возможность оценить риск онкологических процессов, выраженность воспаления.
- Бакпосев. Он определит возбудителя заболевания (если это бактерия) и группы препаратов, которыми его можно будет устранить.
- Исследование методом ПЦР (полимеразной цепной реакции). Оно позволяет выявлять вирусы и возбудителей инфекций, передающихся половым путем.
- Мазок на флору. С его помощью врач получит представление о составе микрофлоры влагалища.
Гинеколог может дополнительно порекомендовать женщине проверить кровь на ВИЧ-инфекцию и сифилис, а также сдать другие анализы, например, для определения уровня гормонов или аллергенов.
Лечение острого цервицита
После получения результатов всех анализов врач определяет необходимую терапию. В случае, если цервицит вызван инфекцией, основное внимание уделяется санации шейки матки и ее канала, чтобы предотвратить распространение воспалительного процесса на другие части половых органов и, если женщина беременна, на ее ребенка. В зависимости от возбудителя, лечение будет включать следующее:
- Применение антибиотиков (беременным обычно назначают Эритромицин или Цефтриаксон).
- Использование противовирусных препаратов, содержащих ацикловир или другие активные вещества.
- Применение препаратов, которые подавляют грибки (в виде свечей или вагинальных таблеток).
Кроме того, необходимо корректировать состав микрофлоры, чтобы предотвратить повторное возникновение цервицита. Для этого врач может назначить лекарства или биодобавки, содержащие необходимые штаммы лактобактерий.
У женщин в период менопаузы процесс лечения цервицита включает применение гормональных средств. Независимо от формы (свечи, таблетки или крем), их необходимо использовать регулярно и в соответствии со схемой, определенной гинекологом.
После завершения приема всех лекарств необходимо снова посетить гинеколога и сдать контрольные анализы. Если консервативные методы лечения острого цервицита оказываются неэффективными, может потребоваться удаление воспаленных тканей шейки матки. Для этого могут быть назначены криотерапия, электрокоагуляция или прижигание с помощью лазера.
Однако такие процедуры (даже с использованием современных аппаратов) считаются достаточно травматичными и применяются только по строгим показаниям, особенно если пациентка планирует иметь детей.
Важно также санировать полового партнера одновременно с женщиной, так как возбудитель может циркулировать между партнерами и мешать лекарственным препаратам выполнять свою функцию. Во время лечения рекомендуется воздержаться от сексуальных отношений.
Если не лечить цервицит, это может привести к изменению шейки матки и появлению эрозий. Это может стать серьезным препятствием, если женщина планирует стать мамой или вообще лишить ее такой возможности.
Особенно опасно такое состояние, если женщина уже беременна. Цервицит открывает доступ инфекции к ребенку, даже если заболевание вызвано другой причиной. Без лечения результат может быть очень трагическим.
Профилактика
Главным способом предотвращения цервицита считается забота каждой женщины о своем здоровье. Поскольку часто причиной этого заболевания является инфекция, важно избегать факторов, которые могут привести к ее передаче. Идеально, если мужчина и женщина проверят себя на наличие заболевания, которое может передаться партнеру, еще до начала интимных отношений.
Однако такая осознанность не так часто встречается. Поэтому, чтобы защитить себя от цервицита и других проблем, важно:
- избегать случайных половых контактов;
- настаивать на правильном использовании презерватива перед началом полового акта;
- укреплять иммунитет;
- полностью вылечивать все заболевания, особенно инфекционные;
- следить за интимной гигиеной;
- регулярно посещать гинеколога.
Рекомендуем ознакомиться с информацией о остром аднексите. Вы узнаете о причинах развития и симптомах аднексита, его осложнениях, диагностике, лечении в стационаре и домашних условиях.
Подробнее о диагностике и лечении острого вагинита можно узнать здесь.
В любой жизненной ситуации женщина должна понимать, что успешное избавление от цервицита возможно только под контролем врача. При точном следовании его рекомендациям прогноз в большинстве случаев благоприятный. Однако стоит отказаться от использования народных методов для лечения воспаления шейки матки, так как они не окажут необходимого терапевтического эффекта или, что еще хуже, могут усугубить заболевание.
Полезное видео
В данном видео представлена информация о том, как предотвратить и лечить гинекологические заболевания:
Частые вопросы
Какие симптомы могут указывать на острый цервицит?
Острый цервицит может проявляться следующими симптомами: болезненность внизу живота, выделения из влагалища, повышение температуры тела, боль при половом акте, неприятный запах выделений.
Как можно заподозрить острый цервицит?
Если у вас есть подозрения на острый цервицит, важно обратиться к врачу для проведения обследования. Врач может назначить анализы на наличие воспалительных процессов, ультразвуковое исследование и другие диагностические методы.
Как лечить острый цервицит?
Лечение острого цервицита обычно включает прием антибиотиков для борьбы с инфекцией, противовоспалительные препараты для снятия воспаления и боли, а также рекомендации по соблюдению гигиены и предотвращению повторных инфекций.
Какие осложнения могут возникнуть при остром цервиците?
Острый цервицит, если не лечить вовремя, может привести к различным осложнениям, таким как хронический цервицит, воспаление придатков матки, бесплодие, эндометрит и другие инфекционные заболевания.
Как можно предотвратить острый цервицит?
Для предотвращения острого цервицита рекомендуется соблюдать правила гигиены, использовать презервативы при половом акте, регулярно проходить осмотры у гинеколога и лечить вовремя другие инфекционные заболевания.
Полезные советы
СОВЕТ №1
Если у вас появились следующие симптомы: боли внизу живота, выделения из влагалища, повышение температуры тела, то обратитесь к врачу гинекологу. Он проведет осмотр и назначит необходимые анализы для диагностики острого цервицита.
СОВЕТ №2
При подтверждении диагноза острого цервицита врач назначит соответствующее лечение, которое может включать антибиотики, противовоспалительные препараты и пробиотики. Важно строго соблюдать все рекомендации врача и пройти полный курс лечения, чтобы предотвратить осложнения и хроническую форму заболевания.




 . Особый аппарат наподобие микроскопа позволит более детально рассмотреть пораженный участок слизистой и определить масштаб проблемы.
. Особый аппарат наподобие микроскопа позволит более детально рассмотреть пораженный участок слизистой и определить масштаб проблемы.