Содержание
Лейкоз – это опухоль кроветворной ткани, первоначально образующаяся в костном мозге. Опухолевые клетки, которые образуются там, попадают в периферическую кровь, что приводит к появлению симптомов болезни. Все виды лейкоза можно разделить на острые и хронические. Это разделение основано не на продолжительности или внезапности развития заболевания, а на особенностях клеток, которые подвергаются злокачественным изменениям. Если незрелые клетки (бласты) подвергаются перерождению, то это называется острым лейкозом. Если изменения происходят в уже созревших клетках, то это хронический лейкоз.
Острые лейкозы
При остром лейкозе страдают клетки-предшественницы, из которых могли бы в дальнейшем образоваться нормальные клетки крови. Однако при злокачественном перерождении такие клетки останавливаются в своем развитии. В прошлом веке заболевание приводило к смерти больных в течение нескольких месяцев, поэтому и было названо «острым». В настоящее время во многих случаях удается добиться длительной ремиссии болезни, особенно при раннем начале терапии.
Острым лейкозом чаще заболевают дети в возрасте 3-4 лет, а также люди 60-69 лет, чаще мужчины.
Причины болезни науке неизвестны. Определен лишь ряд факторов риска:
- наследственная предрасположенность;
- ионизирующая радиация;
- токсины (например, бензол);
- вирусы, угнетающие иммунитет;
- применение лекарств для химиотерапии (побочный эффект мелфалана и других препаратов);
- заболевания кроветворения (анемии, не поддающиеся лечению, и некоторые другие).
Под действием неизвестной причины в костном мозге возникает очаг быстро делящихся недифференцированных клеток, которые вытесняют здоровые. Опухолевые клетки распространяются по кровеносным сосудам, образуя метастазы в головном мозге, селезенке, печени и других органах.
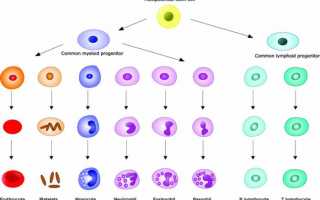
Лейкоциты состоят из нескольких групп клеток. Базофилы, эозинофилы и нейтрофилы (полиморфноядерные лейкоциты) и моноциты имеют общего «предка» – клетку-предшественницу миелопоэза. Лимфоциты, в свою очередь, развиваются из клетки-предшественницы лимфопоэза. В зависимости от поражения того или иного типа развивается один из видов:
- острый лимфолейкоз, или лимфобластный лейкоз;
- острый нелимфобластный лейкоз.
У взрослых в большинстве случаев встречается второй вариант.
Стадии течения заболевания:
- начальная, когда видимые симптомы отсутствуют;
- развернутая, включающая первую атаку, ремиссию, рецидивы;
- терминальная, характеризующаяся полным угнетением кроветворения, язвенно-некротическими осложнениями и завершающаяся смертью больного.
Главные синдромы (группы симптомов, имеющие общее происхождение):
- гиперпластический, обусловленный опухолевым ростом;
- анемический;
- геморрагический (кровоточивость);
- синдром интоксикации.
В половине случаев болезнь начинается внезапно, напоминает острое респираторное заболевание, появляется лихорадка, головная боль, разбитость, нередко сильные боли в животе с тошнотой, рвотой, жидким стулом.
У 10% больных заболевание впервые проявляется носовым, маточным или желудочным кровотечением, а у некоторых первым признаком является гингивит или стоматит. Бывает, что сначала появляется склонность к образованию синяков, боли в костях и суставах. Нередко начало болезни пропускается и больным, и врачом, так как не сопровождается какими-либо симптомами (у 52% пациентов). В это время уже есть изменения в анализе крови, позволяющие предположить диагноз.
В развернутом периоде поражаются различные органы, поэтому симптомы очень разнообразны.
Опухолевая интоксикация сопровождается лихорадкой, потливостью, слабостью, быстрым снижением веса. Гиперпластический синдром сопровождается видимым увеличением лимфоузлов, болью в левом подреберье из-за изменения размеров селезенки.
При метастазах в отдаленные органы больного могут беспокоить сильная головная боль, боль в спине, животе, понос, кожный зуд, кашель, одышка. Анемический синдром сопровождается головокружением, слабостью, склонностью к обморокам. Могут возникать обширные кровоизлияния под кожей, интенсивные носовые, маточные, желудочные, кишечные кровотечения. Все эти признаки связаны с угнетением кроветворения.
Поражение кожи протекает в виде импетиго (пиодермии) или дерматита Дюринга. Иногда на коже лица и головы появляются узлы, сливающиеся между собой и образующие картину «морды льва».
Особая настороженность в отношении острого лейкоза должна быть в следующих случаях:
- ангина, трудно поддающаяся лечению или рецидивирующая;
- острые респираторные инфекции с увеличением лимфоузлов, появлением кровоизлияний на коже и болью в суставах;
- лимфаденит;
- гиперпластический гингивит (воспаление десен).
Для подтверждения диагноза необходимо провести анализ крови и пункцию костного мозга. Сразу после этого начинают химиотерапию. Это позволяет добиться ремиссии у 60-80% взрослых больных и полностью вылечить 20-30% заболевших.
Хронические лейкозы
В зависимости от пораженных клеток различают миелопролиферативные и лимфопролиферативные заболевания.
- хронический миелолейкоз;
- эритремия;
- сублейкемический миелоз;
- эссенциальная тромбоцитемия.
- хронический лимфолейкоз;
- миеломная болезнь;
- болезнь Вальденстрема;
- болезнь тяжелых цепей.
Хронический миелолейкоз
При этом заболевании в костном мозге происходит усиленный синтез гранулоцитов, в основном нейтрофилов. Исход болезни называется бластным кризом, который часто заканчивается смертью пациента.
Причиной этого заболевания является мутация клетки-предшественницы миелопоэза, которая сопровождается образованием специфического маркера – “филадельфийской хромосомы”. Это заболевание в основном поражает взрослых в возрасте от 25 до 45 лет, причем чаще мужчин. Хронический миелолейкоз является самым распространенным видом опухолей кроветворной ткани у взрослых. В год этим заболеванием страдают от 3 до 11 человек на 1 миллион. Продолжительность жизни пациентов составляет около 5 лет, но при раннем начале лечения выживаемость улучшается.
В начальной стадии болезни симптомы отсутствуют, но уже можно обнаружить изменения в крови. В развитой стадии появляются признаки опухолевой интоксикации и разрастания опухолевых клеток:
- слабость;
- потливость;
- снижение веса;
- боль в правом и левом подреберьях;
- боли в костях;
- изменения кожи (узлы, гнойники, шелушение, кожный зуд, покраснение);
- характерные изменения в анализе крови.
В терминальной стадии все ростки кроветворения подавляются. Характерными являются истощение пациента, значительное увеличение печени и селезенки, кровотечения на коже, гнойно-воспалительные осложнения (пневмония, пиодермия) и признаки повышенного содержания мочевой кислоты в крови.
В этой же стадии наступает бластный криз: выброс в кровь незрелых клеток, из-за чего хронический миелолейкоз приобретает черты острого заболевания с неблагоприятным течением.
Для диагностики проводят исследование крови, костного мозга и пункцию селезенки. После подтверждения диагноза начинают химиотерапию.
Хронический лимфолейкоз
Это заболевание составляет до трети всех случаев лейкоза. Оно связано с патологическим размножением лимфоцитов в костном мозге. Хронический лимфолейкоз поражает только взрослых, преимущественно старше 50 лет, и мужчин в 2 раза чаще, чем женщин.
Основные причины развития этой болезни – наследственная предрасположенность и нарушения иммунитета. При этом не обнаруживается хромосомных мутаций и связи с радиацией или токсинами. Бластный криз возникает очень редко. Часто болезнь протекает без симптомов и обнаруживается случайно при анализе крови.
Первые признаки хронического лимфолейкоза:
- увеличение лимфоузлов, чаще всего подчелюстных, шейных, затем подмышечных и паховых;
- потливость по ночам;
- снижение веса.
Симптомы болезни в развитой стадии:
- кожный зуд;
- лихорадка;
- боли в костях;
- увеличение печени и селезенки, боль в верхней части живота;
- поражение кожи;
- увеличение лимфоузлов;
- носовые кровотечения;
- кровоизлияния под кожу;
- изменения в анализе крови.
Болезнь осложняется гнойно-воспалительными процессами и аутоиммунной гемолитической анемией. В терминальной стадии часто развивается лимфосаркома – злокачественная опухоль лимфатических узлов.
Диагностика осуществляется на основе анализов крови и костного мозга. При минимальной активности болезни можно ограничиться наблюдением и нормализацией условий быта, ограничением солнечной радиации. Болезнь часто протекает без осложнений, и пациенты могут жить до 20 лет. После начала прогрессирования средняя продолжительность жизни составляет 4-5 лет.
Истинная полицитемия (эритремия) и миеломная болезнь рассмотрены в отдельных статьях.
К какому врачу обратиться
Лейкоз является одним из видов опухолевых заболеваний, и его лечение осуществляется специалистом по онкогематологии. Если появляются симптомы этого заболевания, в первую очередь стоит обратиться к гематологу. В случае, если болезнь проявляется кровотечениями впервые, требуется срочная помощь от ЛОР-врача, гинеколога или хирурга. Если поражена полость рта, пациенты обращаются к стоматологу, а при изменениях кожи – к дерматологу. Врачи этих специальностей должны помнить о возможности развития лейкоза у своих пациентов. Осложнения чаще всего влияют на нервную систему и легкие, и в таких случаях пациенты получают консультацию соответствующих специалистов – невролога и пульмонолога.
Лейкемия представляет собой группу злокачественных заболеваний, которые характеризуются появлением аномальных клеток в кровеносной системе. Это заболевание также известно под другими названиями, такими как белокровие, рак крови, гемобластоз или лейкоз крови. Важно отметить, что лейкоз может воздействовать как на взрослых, так и на детей.
От чего бывает
Каждая клетка крови (тромбоцит, лейкоцит, эритроцит) выполняет определенные функции. Однако, иногда в организме человека происходят негативные изменения, которые могут вызвать сбой в работе этих клеток. В результате, молодые кровяные клетки не созревают и теряют свои функции, но при этом начинают активно делиться.
Со временем, большая часть кровяных телец заменяется патологическими раковыми клетками.
Точные причины развития лейкоза медицина пока не может назвать. Однако, было выявлено несколько факторов, которые могут спровоцировать патологические изменения в организме:
-
Генетическое наследование лейкемии является одной из основных причин. Риск развития онкологии увеличивается у людей, у которых близкие родственники страдали этим заболеванием.
-
Воздействие радиоактивного и ионизирующего облучения также может быть причиной развития лейкоза. Люди, проходившие лучевую терапию, также попадают в группу риска.
-
Длительный контакт с токсическими веществами, такими как бензол, формальдегид, бензапирен и дибензантрацен, также может спровоцировать развитие лейкоза.
-
Некоторые генетические заболевания также могут быть причиной развития лейкемии. Часто этот диагноз выявляется у пациентов с синдромом Дауна или анемией Фанкони.
-
Длительный прием некоторых лекарственных препаратов, включая препараты для химиотерапии, также может быть причиной развития лейкоза.
-
Тяжелые инфекции вирусного происхождения также могут спровоцировать развитие лейкемии.
-
Болезни органов кроветворения, такие как пароксизмальная ночная гемоглобинурия, рефрактерные типы анемии и миелодиспластический синдром, часто называются причинами развития лейкемии.
Как проявляется
Признаки лейкоза у взрослых и детей во многом схожи. Однако, как и другие онкологические заболевания, рак крови характеризуется тем, что на ранней стадии симптомы проявляются незначительно. Такая особенность затрудняет раннюю диагностику и препятствует своевременному лечению.
У разных типов лейкемии симптомы начинаются с разной интенсивностью. Хроническая форма лейкоза имеет медленное проявление на протяжении длительного времени. Острая форма заболевания начинается быстрым этапом развития.
Первые признаки лейкоза относятся к неспецифической симптоматике. Иными словами, пациент жалуется на те симптомы и проявления, которые возникают при многих других заболеваниях:
- Общее недомогание, снижение работоспособности, быстрая утомляемость, апатия. Такие симптомы многие люди не принимают всерьез, считая их последствиями стресса и быстрого ритма жизни.
- Повышенная температура тела. Эти признаки лейкемии во многих случаях маскируются под ОРВИ и грипп.
- Болевые ощущения в суставах.
- Снижение аппетита или его отсутствие. Такое проявление сопровождается потерей массы тела.
- Повышенная потливость, особенно в ночное время.
- Беспричинное возникновение на коже небольших кровоподтеков (синяков). Обнаружение такой патологии должно насторожить человека, так как подкожные кровоизлияния указывают на серьезное заболевание.
Пациенты, у которых лечение начато при первых признаках лейкоза, имеют высокий шанс на полное выздоровление.
С развитием болезни симптомы лейкемии становятся более выраженными. Появляются специфические признаки. У каждого пациента при лейкозе жалобы могут отличаться. Это зависит от того, какой орган кроветворения был поражен.
В списке возможных признаков лейкоза врачи называют следующие состояния:
- Синяки на коже. С течением времени кровоподтеки начинают появляться чаще, а их размеры увеличиваются.
- Кровотечения. При белокровии часто случаются носовые кровотечения и кровоточивость слизистых оболочек.
- Поражения кожи. Пациенты при лейкемии отмечают повышенную сухость кожи, желтоватый оттенок кожи, высыпания.
- Сниженная регенерация тканей. Царапины, порезы и другие повреждения кожи медленно заживают.
- Увеличение лимфоузлов. В списке характерных симптомов лейкоза у взрослых является увеличение лимфоузлов на шее, в подмышечных впадинах и паху. При этом узлы могут быть безболезненными.
- Ухудшение зрения.
- Одышка. Сначала при лейкемии одышка возникает только после физической нагрузки, позже возможна даже в состоянии покоя.
При запущенном белокровии симптомы заключаются в увеличении размеров селезенки и печени.
"Это сопровождается чувством тяжести в подреберье."
Кроме того, при осмотре наблюдается вздутие живота, появление острых болей.
Диагностика
Для эффективного лечения требуется точная диагностика заболевания. Лейкоз можно обнаружить с помощью различных лабораторных и инструментальных методов:
- Проведение анализов крови (биохимического и общего).
- Использование цитохимических, цитогенетических и иммунологических анализов.
- Процедура пункции, при которой берут образцы лимфоузлов, селезенки, печени и костного мозга.
- Использование ультразвука (УЗИ) для обнаружения очагов заболевания во внутренних органах.
- Применение томографии или рентгена грудной клетки при подозрении на очаги в лимфоузлах средостения или корнях легких.
Как лечить лейкоз крови
При лейкемии лечение обычно является комплексным и включает несколько методов воздействия. Лечащий врач определяет терапию в зависимости от возраста пациента, стадии лейкоза и его формы.
При хронической форме чаще всего используется поддерживающая тактика, которая направлена на предотвращение бластного криза. Если болезнь переходит в активную фазу, назначают лечебный курс, подходящий для острой формы патологии:
- химиотерапия;
- таргетное лечение;
- лучевой метод;
- пересадка стволовых клеток;
- оперативное вмешательство.
Медикаментозное лечение является одним из основных методов при болезнях крови у взрослых. Химиотерапия представляет собой курс медикаментозной терапии, при которой пациент принимает таблетки или внутривенные инъекции.
Лейкемия чаще всего лечится несколькими видами препаратов:
- Медикаменты, которые разрушают злокачественные клетки и блокируют их дальнейшее размножение.
- Трансфузии тромбоцитов и эритроцитов.
- Гомеопатические препараты, которые ускоряют производство кровяных клеток.
- Лекарства, предотвращающие сбои в работе почек.
- Иммуноглобулин, который снижает риск развития инфекционных заболеваний.
- Витаминные комплексы, которые помогают лечить лейкемию, повышая иммунитет и устраняя нехватку важных элементов в организме.
- Противорвотные средства, которые помогают справиться с побочными эффектами химиотерапии и улучшить качество жизни пациентов.
Хирургическое лечение лейкоза включает трансплантацию костного мозга. Во многих случаях это является обязательным методом для достижения хорошего результата терапии. Существуют два типа трансплантации: пересадка донорского материала и пересадка собственного материала. Эта процедура проводится в операционной под общим наркозом, поэтому пациент не испытывает болевых ощущений.
Трансплантация не гарантирует полного излечения лейкемии, но повышает шансы на успешное лечение.
Народные методы лечения не могут вылечить лейкоз. Более того, самостоятельные действия пациента могут негативно сказаться на его состоянии. Терапию должен назначать только лечащий врач.
Однако рецепты народной медицины могут быть использованы в качестве дополнения к основным методам. Они могут помочь повысить иммунитет, улучшить аппетит, блокировать присоединившиеся инфекции и устранить быструю утомляемость и сонливость. В качестве таких средств можно использовать продукты пчеловодства (мед, маточное молочко, подмор, прополис), свежевыжатые овощные и фруктовые соки, отвары лекарственных растений, березовые почки и облепиховое масло.
Прогноз
Прогноз при лейкемии крови зависит от различных факторов, включая возраст пациента, форму болезни и ее стадию.
Острая форма. У детей острый лимфобластный лейкоз имеет высокий процент излечения, достигающий 85%. У взрослых этот показатель немного ниже и составляет около 70%. При острой миелобластной лейкемии процент выздоровления составляет от 45% до 60%.
При хронической форме летальный исход чаще всего наступает из-за осложнений в период бластного криза. Однако, правильно подобранное лечение может привести к длительной ремиссии.
Профилактика
Нельзя назвать универсальные методы профилактики лейкоза — лейкемия может возникнуть у любого человека. К неспецифическим профилактическим мерам можно отнести исключение воздействия радиации и токсичных веществ.
Лейкоз представляет собой онкологическое заболевание крови и/или костного мозга. При этом у больного происходит вытеснение нормальных клеток системы кроветворения. Симптомы лейкоза у взрослых могут отсутствовать в течение длительного времени, болезнь проявляется падением иммунитета, частыми инфекциями и общим недомоганием. Большинство пациентов не обращают внимания на эти признаки заболевания, в то время как патология продолжает прогрессировать.
Общая характеристика заболевания
Лейкоз крови – это раковое заболевание, которое повреждает кроветворную и лимфатическую систему. Болезнь чаще встречается у взрослых людей (примерно 90% всех случаев). Представители европеоидной расы находятся в группе риска, но реже патология диагностируется у азиатов, коренных жителей Аляски и населения тихоокеанских островов. Чтобы понять, насколько широко распространено это заболевание, достаточно представить, что каждые 4 минуты в Америке кому-то ставят диагноз волосатоклеточный лейкоз или другую форму лейкоза.
Лейкоз у детей является одной из самых распространенных форм рака. В разных странах это заболевание входит в тройку лидеров по частоте встречаемости онкологических заболеваний у детей.
Существует классификация лейкозов в зависимости от формы течения болезни:
- Острая форма, при которой поражаются молодые, недифференцированные клетки, также известная как бластная форма.
- Хроническая форма болезни, при которой страдают зрелые клетки крови с морфологической точки зрения.
Также существует ФАБ классификация лейкозов, разработанная учеными из Франции, Америки и Британии:
- Нелимфобластные миелогенные лейкозы, включающие монобластный лейкоз с частичным созреванием клеток и без их созревания, эритромиелоз, миеломонобластный лейкоз и другие подвиды болезни.
- Лимфобластные лейкозы.
- Миелоэтические дисплазии.
По МКБ-10 разным видам лейкоза были присвоены следующие коды: С 91.0, С92 и С 93.0.
Почему развивается болезнь?
Причины возникновения лейкоза у детей и взрослых до сих пор остаются неизвестными. Однако ученые предполагают, что это связано с нарушениями в хромосомах. Например, у пациентов с хронической миелобластной формой болезни обнаруживается так называемая «Филадельфийская хромосома». Она не передается по наследству, а приобретается в течение жизни.
Вот некоторые факторы риска, которые могут способствовать развитию лейкоза у детей и взрослых:
- Высокие дозы радиации, которым подвергается организм.
- Длительное вдыхание бензиновых паров.
- Курение, особенно остро влияющее на развитие острой формы миелобластного лейкоза.
- Прохождение химиотерапии для лечения других онкологических заболеваний.
- Наличие кровяных заболеваний, таких как миелодиспластический синдром.
- Мужской пол и возраст старше 65 лет – факторы риска для развития волосатоклеточного лейкоза. Это редкая форма болезни, которая часто приводит к смертельному исходу.
- Применение препаратов-цитостатиков, таких как Имуран, Мустарген, Саркозолин. Они негативно влияют на иммунную систему, подавляя естественную защиту организма и могут вызвать мутации клеток.
- Различные иммунодефицитные заболевания, такие как синдром Блума, могут способствовать развитию острого миелобластного лейкоза.
Если организм подвергается воздействию одного или нескольких факторов одновременно, это не означает, что человек обязательно заболеет лейкозом, но риск развития болезни все же возрастает.
Как проявляется
Лейкоз симптомы практически всегда маскирует под простудную инфекцию. Человек начинает чаще подвергаться атакам вирусов и бактерий, что выражается по-разному, начиная от повышенной температуры тела и заканчивая сильной слабостью. Все это связано с нарушением функции лейкоцитов, которые подвергаются мутациям. Они становятся неактивными, поэтому не в состоянии полноценно бороться с патогенными микроорганизмами, поступающими извне.
Патогномичными для острой стадии болезни являются следующие признаки лейкоза у взрослых:
- Общее недомогание и сильная слабость.
- Частые головные боли.
- Рвота.
- Нарушение сознания.
- Атония мышц, неконтролируемые движения конечностями.
- Непроизвольные мышечные сокращения.
Другие симптомы острого лейкоза: отсутствие аппетита, резкое похудание, боли в животе по причине увеличения в размерах селезенки и печени. По мере прогрессирования патологии, усиливается мозговая симптоматика, начинает страдать зрение, наблюдаются расстройства в работе вестибулярного аппарата, присоединяется выраженная отдышка и приступообразный кашель.
Симптомы лейкоза у детей в острой стадии схожи с аналогичными проявлениями болезни у взрослых. У них пропадает аппетит, снижается масса тела, появляется рвота, головные боли. Периодически случаются судорожные припадки. Лечение антибактериальными препаратами не приносит желаемого эффекта. Ребенок долго и тяжело более вирусными инфекциями.
Подкожные кровоизлияния, характерные для данного заболевания, возникают по причине падения уровня тромбоцитов. Больные тяжело переносят даже мелкие раны и царапины, так как кровь сворачивается дольше, чем у здоровых людей. Подкожные кровоизлияния имеют вид петехиальной сыпи.
Признаки лейкоза у детей и взрослых при остром течении болезни прогрессируют с высокой скоростью. Хроническая форма протекает гораздо медленнее и ведет себя более скрыто. В данном случае стадии лейкоза проходят практически незаметно для больного. Он периодически страдает от вирусных инфекций, у него усиливается кровоточивость десен, могут появляться боли в животе, так как селезенка увеличивается в размерах. Постепенно человек теряет в весе, но происходит это не так резко, как при острой форме болезни.
Увеличение лимфатических узлов наблюдается рядом с тем органом, в котором скапливается больше всего мутировавших клеток. Это может быть печень, почки, селезенка, легкие, сердце. Лимфатические узлы становятся болезненными, что заставляет человека обращаться к специалисту.
В зависимости от конкретного вида рака крови, могут несколько отличаться его симптомы. Например, волосатоклеточный лейкоз очень медленно приводит к спленомегалии. Хронический миелобластный лейкоз на протяжении длительного времени никак себя не проявляет, кроме того, что у больного по ночам усиливается потоотделение. При этом уровень лейкоцитов в крови может зашкаливать. Аналогичная клиническая картина правомерна для хронического лимфобластного лейкоза.
Итак, симптомы, характерные для данного вида онкологического заболевания, независимо от его формы: частые инфекции, общее недомогание, повышение температуры тела и похудение.
Исследования для выявления лейкоза
Анализ крови при лейкозе – это первоочередное исследование, которое может вызвать подозрение на наличие болезни. В зависимости от типа лейкоза, будут обнаружены различные характеристики. Например, волосатоклеточный лейкоз характеризуется образованием выростов цитоплазмы на клетках крови. При рассмотрении под микроскопом, они выглядят как неоднородные края, напоминающие взъерошенные волосы на голове человека. Монобластный лейкоз приводит к резкому снижению уровня моноцитов и лимфоцитов в крови. Мегакариоцитарный лейкоз характеризуется уменьшением количества мегакариоцитов. Их количество в поле зрения микроскопа составляет не более 6, в то время как норма составляет 12 клеток.
Если у врача возникает подозрение на онкологическое поражение крови и костного мозга, то диагностика лейкоза проводится согласно расширенному протоколу, который включает следующие исследования:
- Костномозговая пункция с извлечением материала из грудной кости. Полученный костный мозг отправляют на миелограмму.
- Трепанобиопсия.
- Компьютерная томография, рентгенография и ультразвуковое исследование внутренних органов.
- Иммунологические и цитогенетические исследования.
Таким образом, анализ крови при лейкозе – это наиболее простой и доступный способ обнаружения болезни. Поэтому необходимо не пренебрегать плановыми посещениями врачей и прохождением диспансеризации. Ведь часто истинные симптомы заболевания можно обнаружить только тогда, когда время будет безнадежно упущено.
Терапия
Лейкоз у детей и взрослых может быть успешно лечен только в специализированном онкологическом центре.
Основные методы лечения лейкоза:
- Химиотерапия. Этот метод включает использование препаратов, которые разрушают раковые клетки и подавляют их рост. Пациент может принимать один или несколько лекарств одновременно. Эффективным считается введение препаратов непосредственно в спинномозговой канал.
- Лучевая терапия. Пациенту наносят высокочастотное радиационное воздействие, которое разрушает раковые клетки. Чаще всего врачи применяют целенаправленное облучение, которое направлено на места скопления мутированных клеток. Общее облучение организма используется только перед операцией по трансплантации костного мозга.
- Биологическая терапия. Пациент получает препараты, которые повышают иммунитет и помогают организму бороться с болезнью. Для этого могут использоваться моноклональные антитела и интерферон.
- Трансплантация костного мозга. Этот метод включает пересадку здоровых стволовых клеток в костный мозг. Это дает большую надежду на выздоровление, так как во время лечения можно использовать большие дозы радиации или химиотерапевтических препаратов. Особенно это важно при редких формах болезни, таких как волосатоклеточный лейкоз, который чаще поражает пожилых людей.
Лечение острого лейкоза должно начинаться незамедлительно после постановки диагноза. Главная цель терапии – достижение ремиссии. После того, как все симптомы болезни будут устранены, пациенту назначается профилактическое лечение.
Если у пациента выявлена хроническая форма болезни, например, хронический мегакариоцитарный лейкоз, то терапия может быть отложена. Ожидание возможно только при благоприятном течении болезни. При первых признаках тромбоза и эритромегалии пациентам назначают цитостатические препараты, дезагреганты и Гепарин.
Диета при лейкозе не сильно отличается от общих правил здорового питания. Рекомендуется употреблять больше свежих овощей и фруктов, а также полезные крупы и нежирное мясо. Следует избегать продуктов, содержащих кофеин и тугоплавкие жиры, а также острых, жирных и жареных блюд.
На вопрос о том, можно ли вылечить лейкоз, можно однозначно ответить утвердительно. Болезнь может быть побеждена, если своевременно обратиться за помощью к специалистам. Прогноз зависит от вида болезни и состояния здоровья пациента. Поэтому необходимо обратиться к врачу при появлении любых нарушений в работе организма.
Частые вопросы
Какие причины могут вызывать острый лейкоз у взрослых?
Острый лейкоз у взрослых может быть вызван различными факторами, включая генетические мутации, воздействие химических веществ, радиацию, вирусы или нарушение иммунной системы.
Какие генетические мутации могут привести к развитию острого лейкоза у взрослых?
Некоторые генетические мутации, такие как транслокации, делеции или мутации в генах, связанных с регуляцией клеточного деления, могут привести к развитию острого лейкоза у взрослых.
Какие химические вещества могут быть причиной острого лейкоза у взрослых?
Некоторые химические вещества, такие как бензол, формальдегид, азотные соединения и ароматические амины, могут быть причиной развития острого лейкоза у взрослых при длительном или интенсивном воздействии на организм.
Как радиация может способствовать развитию острого лейкоза у взрослых?
Высокие дозы ионизирующей радиации, такие как рентгеновские лучи или радиоактивные вещества, могут повредить ДНК клеток костного мозга и привести к развитию острого лейкоза у взрослых.
Как нарушение иммунной системы может быть связано с острым лейкозом у взрослых?
Нарушение иммунной системы, такое как иммунодефицитные состояния или прием иммуносупрессивных препаратов, может снизить защитные функции организма и способствовать развитию острого лейкоза у взрослых.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при появлении необычных симптомов. Острый лейкоз у взрослых может проявляться различными способами, включая усталость, слабость, повышенную температуру, потерю веса, повышенную склонность к кровотечениям и другие. Если у вас возникли подобные симптомы, не откладывайте визит к врачу, так как раннее обращение может повысить шансы на успешное лечение.
СОВЕТ №2
Избегайте факторов риска, связанных с возникновением острого лейкоза. Хотя точные причины возникновения острого лейкоза у взрослых неизвестны, некоторые факторы могут повысить риск его развития. К ним относятся курение, контакт с химическими веществами, облучение, наследственность и некоторые генетические нарушения. Постарайтесь минимизировать воздействие этих факторов на свой организм, чтобы снизить риск возникновения острого лейкоза.