Содержание
- Классификация детских гемангиом
- Причины возникновения сосудистых опухолей у малышей
- Симптомы и проявления недуга
- Как диагностируется детская гемангиома
- Способы лечения
- Оперативное вмешательство
- Медикаментозная терапия
- Причины
- Классификация
- Клиническая картина
- Обследование
- Лечение
- Заключение
- Что такое гемангиома
- Как развиваются гемангиомы на коже у детей?
- Может ли гемангиома у ребенка исчезнуть самостоятельно?
- Причины появления гемангиомы у детей
- Требуется ли удаление гемангиомы у детей?
- Когда удаление гемангиом обязательно?
- Способы удаления гемангиомы
- Эстетическая коррекция последствий гемангиомы
- Частые вопросы
- Полезные советы
Доброкачественные опухоли, образованные из сосудистых тканей, могут возникать даже у новорожденных детей. Такие новообразования известны как гемангиомы. У этого заболевания есть своя классификация, о которой мы расскажем позже. Гемангиомы у детей появляются внезапно, и до сих пор врачи спорят о причинах их возникновения.
Мы также рассмотрим причины, симптомы, а также диагностику и лечение этого заболевания.
Классификация детских гемангиом
Детские гемангиомы характеризуются благоприятным течением – они могут неожиданно исчезнуть без медицинского вмешательства. Опухоль может появиться у 2% новорожденных, а каждый десятый годовалый младенец подвержен риску.
В зависимости от времени появления опухоли, гемангиомы у детей могут быть врожденными или приобретенными (появляются после рождения). Существует четыре разновидности этого заболевания:
- Капиллярный тип (состоящий из капилляров и локализующийся на поверхности кожи).
- Кавернозная гемангиома (сосуды расширяются и образуют полости, в которых образуется очаг заболевания).
- Комбинированная (сочетает подкожные и видимые области распространения).
- Смешанная (охватывает сосудистые, соединительные, нервные, лимфоидные и жировые ткани).
У девочек опухоль встречается намного чаще, а 75% ангиом проявляются в грудном возрасте. Оттенки и размеры новообразований могут быть разными.
Также есть различия в локализации опухолей – их можно обнаружить в жировой ткани, костях, сухожилиях, мышцах и паренхиматозных органах. К счастью, такие разновидности заболевания у малышей до года встречаются крайне редко.
Причины возникновения сосудистых опухолей у малышей
Врачи продолжают дискуссии научного характера относительно механизмов формирования опухоли. Чаще всего опухоль проявляется на лице у младенцев. Иногда страдает волосяной покров.
Причины гемангиомы у детей могут быть следующими:
- неблагоприятная экологическая ситуация;
- вирусные заболевания у матери (I-II триместр);
- употребление матерью некоторых лекарственных препаратов во время беременности;
- обострение/возникновение острых эндокринных заболеваний у беременной женщины;
- патологии, приводящие к рождению недоношенного ребенка;
- предлежание плаценты и преэклампсия;
- многоплодная беременность;
- зрелый возраст матери (старше 35 лет).
Часто капиллярная гемангиома у детей имеет четкие контуры и располагается на коже ребенка. Заболевание можно определить по горбато-плоской или горбато-узловатой поверхности. Простая форма при надавливании имеет свойство бледнеть. Если прекратить надавливание, прежний цвет возвращается.
Симптомы и проявления недуга
Сосудистое новообразование в большинстве случаев проявляется рано — в течение первых недель жизни малыша. Практически все гемангиомы появляются до полугода, оставшиеся — до года. Симптомы напрямую связаны с местом образования опухоли, но также важна структура клеток.
Вот основные места, где может появиться гемангиома:
- На лице (нос, щёки, веки);
- На волосяном покрове головы (особенно на затылке);
- На конечностях;
- На слизистых оболочках (язык, губа, аногенитальная область);
- Внутри органов;
- На костях (позвоночник и область черепа).
Внешне гемангиома выглядит как узелковая или уплощенная опухоль, размеры которой могут варьироваться от 1 до 15 сантиметров. Иногда это плоское пятно, иногда — выпуклое возвышение.
Оттенки гемангиомы могут быть багровыми (иногда синюшными) или розоватыми. Если сравнить на ощупь температуру нормальной кожи и новообразования, то можно почувствовать, что гемангиома значительно теплее.
В зависимости от типа опухоли можно выделить следующие симптомы:
- Капиллярный тип. Характеризуется плоской формой с чёткими границами. Цвет может быть синюшным или красным. При надавливании опухоль бледнеет, а затем восстанавливает свой оттенок.
- Кавернозный тип. Эластичная мягкая опухоль, покрытая слегка посиневшей кожей. При плаче, натуживании и кашле гемангиома может увеличиваться и напрягаться. При надавливании наблюдается эффект спадания.
- Комбинированный тип. Объединяет все вышеуказанные признаки.
- Смешанный тип. Внешний вид зависит от окружающих тканей, которые дополняют основную опухоль.
- Гемангиома внутренних органов. Опухоль может расти и напоминать отросток аппендикса.
- Гемангиома костей. Ребёнок может ощущать ломоту в костях, боль и эффект сдавливания нервных окончаний при росте пораженной области.
- Диссеминированный гемангиоматоз. Это очень редкий тип заболевания, при котором наблюдаются множественные сосудистые проявления опухоли и метастазы во внутренние органы.
Как диагностируется детская гемангиома
Существуют две ситуации, при которых происходит развитие детских гемангиом. Первая ситуация включает в себя постепенный рост и появление рядом с органами чувств (например, на веке или ухе). В таком случае опухоль может кровоточить, заражаться и образовывать язвы.
Когда такая ситуация возникает, лечение гемангиомы у детей становится неотъемлемой необходимостью. Однако в 70% случаев наблюдается обратное развитие капиллярной формы этой патологии.
Для постановки диагноза ответственность несут хирург, педиатр и дерматолог. Дерматолог занимается лечением патологий, которые находятся на поверхности кожи. Если опухоль проникает глубже, вам придется обратиться за помощью к специалисту-офтальмологу или нейрохирургу.
Для диагностики используются несколько видов исследований:
- Первичный осмотр;
- УЗИ опухоли;
- Дерматоскопия (используется неинвазивное устройство для осмотра);
- Ангиография (рентгенологическое исследование сосудов, прилегающих к опухоли и окрашенных контрастной жидкостью);
- УЗИ, компьютерная томография и рентгенография (исследуются глазницы, позвоночник и череп в случае глубокого проникновения гемангиомы).
Способы лечения
Врач-дерматолог обычно определяет стратегию лечения в большинстве случаев. Наиболее эффективным методом считается удаление гемангиомы у детей — медикаментозная терапия не всегда достигает желаемого результата. Не рекомендуется самостоятельно вскрывать опухоль, так как остановить кровотечение будет очень сложно. Поверхностные и точечные формы недуга могут успешно лечиться с помощью следующих методов:
- криодеструкция;
- электрокоагуляция;
- лазерное удаление.
Существуют гемангиомы с сложной анатомической структурой, а некоторые новообразования занимают достаточно большую площадь. В таких случаях требуется рентгенотерапия — лучевое лечение.
Обширное поражение кожного (или подкожного) пространства может быть лечено гормональной кортикостероидной терапией. В сложных ситуациях врачи комбинируют различные методы лечения. Например, криодеструкцию можно сочетать с магнитным сверхвысокочастотным облучением.
Оперативное вмешательство
Стадия развития опухоли имеет влияние на выбор стратегии лечения. На ранних стадиях широко применяется метод криодеструкции, который включает обработку патологии жидким азотом. Образуется небольшой пузырь, который затем исчезает, а рана, оставшаяся после процедуры, заживает.
Вот полный перечень технологий оперативного вмешательства:
- Криодеструкция (использование холода);
- Электрокоагуляция (разрушение с помощью электричества);
- Инъекции склерозирующих препаратов;
- Лазерное удаление;
- Хирургическая операция.
Оперативное вмешательство назначается только в крайних случаях, после длительного наблюдения за патологией в динамике. При этом состояние новорожденного должно быть крайне тяжелым.
Вот перечень показаний к оперативному вмешательству:
- Локализация внутри глаза и ротовой полости;
- Расположение на гениталиях, лице, голове и вблизи ануса;
- Осложненное течение;
- Быстрый рост патологии.
Медикаментозная терапия
Некоторые виды локализаций не могут быть подвергнуты операции. В таких случаях врачи разрабатывают сложный комплекс лекарственных воздействий.
В общем, эти виды локализаций можно разделить на две категории: использование “Пропранолола” и введение гормональных препаратов непосредственно в пораженный сосуд. Первый метод основан на приеме таблеток, второй – на инъекциях.
Следует отметить, что гормональные препараты направлены на стимулирование регрессии гемангиомы.
Этот метод эффективен при поражении большой площади тела ребенка. “Пропранолол” может быть введен самостоятельно или в сочетании с одним из оперативных воздействий.
Это делается в стационаре под строгим наблюдением врачей. Антибиотики при медикаментозной терапии не имеют никакого эффекта.
Быстрое прогрессирование опухолей наблюдается в 6,7% случаев. После этого может наступить регрессия и полное исчезновение патологии. Детский хирург может принять решение о динамическом наблюдении – в таком случае готовьтесь к госпитализации. На данный момент не существует методов профилактики гемангиомы.
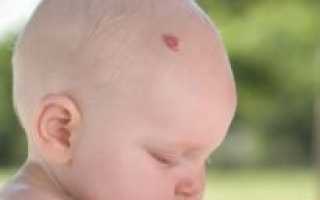
Гемангиома у детей является самой распространенной доброкачественной опухолью. Она представляет собой образование из сосудистой ткани, чаще встречается у девочек. Несмотря на свою доброкачественность, гемангиома способна к интенсивному (иногда агрессивному) росту, при котором происходит повреждение кожи и органов (глаза, слуховой аппарат и т. д.) Также сосудистая опухоль может осложняться кровотечением и инфицированием, то есть язвением. Поэтому лечение гемангиомы у детей должно быть незамедлительным.
Причины
Точная причина возникновения сосудистой опухоли у ребенка пока неизвестна. Однако, основная теория связывает ее с эмбриональными нарушениями в развитии сосудов. Вероятно, такие нарушения могут быть вызваны заболеваниями матери во время беременности, такими как ОРВИ или грипп, а также приемом определенных лекарственных препаратов. Эта эмбриональная теория остается наиболее актуальной, особенно учитывая, что гемангиома обычно появляется в раннем возрасте.
Кроме того, существует и гормональная теория, которая предполагает, что сосудистые образования возникают чаще у девочек, согласно статистике.
Классификация
В зависимости от морфологии гемангиома имеет несколько видов:
- Инфантильная (младенческая) гемангиома;
- Комбинированная гемангиома;
- врожденная гемангиома (RICH, NICH, PICH).
Инфантильная (младенческая) гемангиома состоит из капилляров. Она умеренно возвышается над поверхностью кожи (то есть имеет умеренную элевацию) и может быть плоской. Цвет гемангиомы может быть алым, багровым или синюшным. При надавливании на поверхность образования оно бледнеет.
Комбинированная гемангиома состоит из патологических сосудистых образований, которые представлены как на поверхности кожи, так и в глубоких слоях дермы и подкожно-жировой клетчатки. При надавливании кожа бледнеет.
Врожденные гемангиомы – это особый вид. Ребенок рождается сразу с сосудистой опухолью больших размеров. Она имеет красный, темно-бардовый цвет с белым центром. Данный вид гемангиомы встречается довольно редко. Врожденные гемангиомы (RICH, NICH, PICH):
- RICH — акроним термина rapidly involuting congenital hemangioma (быстро инволюционирующая врожденная).
- NICH — non-involuting congenital hemangiomas (неинволюционирующие врожденные).
- PICH — partially involuting congenital hemangioma (частично инволюционирующая врожденная).
Также существует классификация по темпу роста:
- быстрый рост;
- медленный;
- отсутствие роста.
Клиническая картина
Гемангиома у детей обычно появляется сразу после рождения или в первый год жизни и может находиться в разных местах. В этот период она растет очень быстро, а затем прекращает свой рост.
Самые распространенные места образования гемангиомы включают голову, половые органы, ротовую полость и слизистые оболочки.
Размер гемангиомы может варьироваться от 1 мм до 15 см и более. По мере роста она может повреждать окружающие органы. Цвет гемангиомы у ребенка может быть от темно-синего до красного. Если на нее нажать, сосудистое пятно становится бледным. Поверхность гемангиомы у детей обычно теплее, чем окружающие ткани.
При повреждении гемангиома может сильно кровоточить, и остановить кровотечение может быть сложно. Поскольку чаще всего поражается голова, особенно лицо, гемангиома является серьезным косметическим дефектом.
Обследование
- История жизни ребенка.
- Анализ крови не показал никаких изменений. Если у детей с гемангиомой происходит кровотечение, возможно развитие анемии.
- Анализ мочи не выявил никаких изменений.
- Необходимо проверить свертываемость крови (АЧТВ, МНО) при наличии больших гемангиом.
- Проводится ультразвуковое исследование новообразования для изучения его глубины и структуры поражения.
Необходимо проконсультироваться с педиатром и детским хирургом. В зависимости от местоположения, возможно потребуется осмотр детского гинеколога, уролога, отоларинголога, офтальмолога и челюстно-лицевого хирурга.
Лечение
Метод лечения зависит от следующих факторов:
- возраст ребенка,
- локализация образования (места расположения),
- размер,
- тенденция к росту;
- форма;
- материалы, которые имеются в распоряжении у хирурга.
Раннему удалению (в первые месяца жизни) подлежат гемангиомы у детей, расположенные на лице или в аногенитальной области, суставах и т.д., имеющие тенденцию к быстрому росту. Методы удаления:
- местная терапия;
- лазерное лечение;
- терапия бета-блокатором (медикаментозное лечение)
- простое хирургическое удаление (при неэффективности других способов).
Лечение должно соответствовать косметическим принципам. Для решения вопроса о том, как лечить данное заболевание, необходимо обратиться к врачу. Гемангиома может разъязвляться и инфицироваться, что иногда приводит к серьезным последствиям.
Местное лечение с помощью аппликаций Тимолол (Арутимол):
Тимолол (арутимол) является неселективным блокатором бета-адренорецепторов с незначительной симпатомиметической активностью. По результатам научных исследований, проведенных зарубежными учеными, доказан эффект от применения тимолола, как препарата, влияющего на инволюцию младенческих гемангиом.
Лазерное удаление (коррекция):
При данном способе гемангиому у детей убирают с помощью лазера. Он постепенно коагулирует сосуды, убирает слои опухоли. Данный метод является безопасным бескровным.
Данный метод имеет ряд противопоказаний:
- злокачественное заболевание;
- фотодерматит;
- эпилепсия;
- беременность;
- сахарный диабет;
- инфекционные заболевания.
Лечение бета-блокатором: прием бета-блокатора внутрь
Ингибиция (снижение) роста гемангиомы у детей происходит минимум по 4 механизмам: вазоконстрикция, ингибиция ангио- или васкулогенеза, индукция апоптоза и привлечение в гемангиому эндотелиальных клеток-предшественников. Бета-адренэргические рецепторы экспрессируются на эндотелиальных клетках гемангиом, которые в избытке находятся при пролиферативной фазе младенческих гемангиом.
Сосудистый тонус является результатом комплекса взаимодействий различных хемокинов и их соединений с рецепторами на поверхности эндотелиоцитов. Несколько исследований продемонстрировали, что активация бета-адренэргических рецепторов приводит к вазодилятации. Использование бета-блокаторов для уменьшения проявления адреналин-опосредованной активации бета-рецепторов привело к сужению сосудов, что в свою очередь привело к снижению кровотока внутри гемангиомы. Часто в течение нескольких дней или даже часов бета-блокатор клинически может вызывать заметное изменение цвета, а также плотности гемангиомы.
Активация бета-адренэргических рецепторов ведет к увеличению высвобождения VEGF, что запускает и ангио- и васкулогенез. Ингибиция этих рецепторов бета-блокаторами приводит к снижению продукции VEGF, тем самым ограничивая пролиферацию клеток сосудов и вероятность полностью прекращая рост.
Бета-адренэргические рецепторы также играют роль в апоптозе. Блокада бета-рецепторов показала индукцию апоптоза в культуре эндотелиальных клеток, что вносит свой вклад в эффективность бета-блокаторов при лечении гемангиом у детей. Дополнительно новейшие публикации сообщают, что бета-блокаторы могут также запускать инволюцию младенческой гемангиомы через регуляцию ренин-ангиотензиновой системы. Бета-блокаторы могут снижать миграцию эндотелиальных клеток-предшественников, что предотвращает миграцию в зоны, предрасположенные к развитию гемангиомы.
Хирургический метод:
Хирургический метод терапии используется довольно редко. Это связано с тем, что в крупных городах (в том числе в Москве) существует большое разнообразие методик с помощью которых можно удалить сосудистое образование. Современные возможности позволяют достичь лучших косметических результатов. Хирургический метод оправдан при расположении гемангиомы у детей на закрытых участках тела, когда дифференцировка опухоли завершилась.
Заключение
Современная медицина предлагает множество методов для устранения сосудистых опухол. Избавиться от гемангиомы у детей можно как в государственных учреждениях, так и в частных клиниках. В частных центрах удаление опухоли является платным, и информацию о ценах можно найти на сайте соответствующего учреждения. Способ лечения гемангиомы у ребенка зависит от множества факторов, поэтому он индивидуален для каждого пациента.
Благодаря современным технологиям избавиться от этой проблемы можно быстро и безболезненно. Поэтому важно своевременно обратиться к врачу, чтобы предотвратить возможные осложнения, такие как язвы или инфекции.
Для записи на консультацию и лазерное лечение в ДГКБ святого Владимира, пожалуйста, позвоните по указанному телефону.
Что такое гемангиома
Гемангиома у детей – это опухоль, которая образуется из сосудистой ткани и является доброкачественной. У детей она встречается довольно часто. Такая опухоль может появиться у ребенка сразу после рождения или в течение первого года жизни.
Как развиваются гемангиомы на коже у детей?
Опухоль проходит через две фазы развития – периоды роста и уменьшения.
Первая фаза продолжается около полугода (иногда до 9-12 месяцев), и наиболее активный рост происходит в первые три месяца. В этой стадии часто возникают язвы и кровотечения, размер опухоли может достигать нескольких сантиметров, а ее окраска может варьироваться от бледно-розовой до багровой, почти фиолетовой.
Во второй фазе опухоль достигает своего максимума, а затем начинает бледнеть и постепенно уменьшаться. К сожалению, процесс уменьшения происходит гораздо медленнее, чем ее рост: каждый год размер опухоли уменьшается всего на 10 процентов.
Может ли гемангиома у ребенка исчезнуть самостоятельно?
Это сложно предсказать. Приведем некоторые данные, взятые из обзоров доказательной европейской и американской медицины, которые помогут вам ориентироваться в данном вопросе:
- Половина гемангиом исчезает к пяти годам ребенка
- 70% гемангиом проходят к семи годам
- 90% гемангиом проходят к девяти годам жизни
И все же эти временные рамки сильно зависят от типа, формы и местоположения гемангиомы.
Причины появления гемангиомы у детей
Есть несколько факторов, которые могут влиять на возникновение этой аномалии сосудов у ребенка:
- Пол ребенка. У мальчиков она встречается реже, поэтому девочки находятся в более высоком риске.
- Вес при рождении. У недоношенных детей и близнецов гемангиома возникает чаще.
Возраст матери (чем старше мама, тем больше вероятность развития болезни).
Требуется ли удаление гемангиомы у детей?
Появление данного заболевания вызывает тревогу и беспокойство у родителей, особенно если гемангиома находится на лице ребенка или на других открытых участках тела. Однако современные педиатры считают, что удаление гемангиомы у детей не является обязательным, достаточно постоянного наблюдения за ней (тактика активного невмешательства). Это подразумевает регулярные осмотры у опытного педиатра и строгое следование его рекомендациям. Однако существуют особые случаи, когда требуется интенсивное и более радикальное лечение, чтобы предотвратить серьезные угрозы для здоровья ребенка. Маленькие пациенты с гемангиомой, расположенной на важных участках тела, подвергаются большему риску осложнений.
Когда удаление гемангиом обязательно?
Удаление гемангиом неизбежно, если они находятся в определенных областях:
- В области глаз (это может негативно сказаться на зрении).
- В околоушной области (это может негативно влиять на слух).
- В районе волосяного покрова головы (существует опасность прорастания опухоли в мозг).
- На слизистых оболочках полости рта или в районе шеи (это может вызвать проблемы с дыханием).
- В районе пояснично-крестцового отдела (это может негативно повлиять и даже разрушить позвонки).
- В области брюшной стенки (это может затронуть печень, почки, селезенку и другие внутренние органы – это может привести к внутреннему кровотечению и поставить под угрозу жизнь ребенка).
- Около суставов (это может привести к деформации суставов и ограничению подвижности).
Это жизненно важные органы, поэтому в случае гемангиомы в указанных областях нельзя пренебрегать. Врач может назначить дополнительные процедуры в рамках обследования:
- Спирометрия (оценка функции внешнего дыхания).
- Магнитно-резонансная томография (МРТ) позвоночника.
- УЗИ внутренних органов.
- Гистологическое исследование (для исключения злокачественного характера) и другие.
Если обнаружится, что наличие опухоли угрожает здоровью, ее придется удалить.
Способы удаления гемангиомы
- Пропранолол гидрохлорид – препарат, который назначается врачом для лечения гемангиомы и требует постоянного медицинского наблюдения.
- Склерозирование – это процедура, при которой вводятся инъекции растворов салицилового натрия и этилового спирта. Она рекомендуется, если опухоль небольшая и хирургическое вмешательство может быть опасным.
- Гормонотерапия – это краткосрочный курс приема гормональных препаратов, ограниченный по дозировке.
- Криодеструкция – метод лечения, при котором опухоль подвергается воздействию жидкого азота.
- Иссечение – это экстренная мера, применяемая в случаях, когда необходимо полностью удалить опухоль, особенно если она проникла в другие органы.
- Лучевая терапия – метод лечения, который может быть назначен в случаях, когда существует прямая угроза для здоровья. Однако он не рекомендуется для детей младше полугода из-за возможных негативных последствий радиационного облучения.
- Удаление гемангиомы лазером у детей – это относительно новый, но эффективный метод, который не оставляет шрамов и рубцов.
Эстетическая коррекция последствий гемангиомы
Иногда остаются следы гемангиомы на коже ребенка до подросткового возраста в виде рубцов, атрофии и изменения цвета поврежденного участка. Врачи могут применять косметические аппаратные процедуры для устранения последствий гемангиомы у детей, например, лазерную коррекцию. Однако рекомендуется отложить эстетические процедуры до тех пор, пока ребенок вырастет.
Частые вопросы
Какие медикаменты используются для лечения гемангиомы у детей?
Для лечения гемангиомы у детей могут использоваться различные медикаменты, включая проксандронат, бета-блокаторы (например, пропранолол) и глюкокортикостероиды (например, преднизолон).
Как действуют проксандронат и бета-блокаторы на гемангиому?
Проксандронат и бета-блокаторы помогают снизить рост гемангиомы, уменьшить ее размер и улучшить ее внешний вид. Они действуют, блокируя рост новых кровеносных сосудов и уменьшая приток крови к гемангиоме.
Какие побочные эффекты могут возникнуть при медикаментозном лечении гемангиомы у детей?
При медикаментозном лечении гемангиомы у детей могут возникнуть различные побочные эффекты, включая сонливость, повышенную утомляемость, низкое давление, брадикардию (замедление сердечного ритма) и проблемы с пищеварением. Важно обсудить все возможные побочные эффекты с врачом перед началом лечения.
Как долго может продолжаться медикаментозное лечение гемангиомы у детей?
Длительность медикаментозного лечения гемангиомы у детей может варьироваться в зависимости от размера и местоположения гемангиомы, а также от реакции на лекарственные препараты. В некоторых случаях лечение может продолжаться несколько месяцев, а в других – до нескольких лет.
Какие другие методы лечения гемангиомы могут быть применены у детей?
Помимо медикаментозного лечения, у детей с гемангиомой могут быть применены и другие методы лечения, включая лазерную терапию, хирургическое удаление и радиочастотную абляцию. Решение о выборе метода лечения зависит от индивидуальных особенностей каждого пациента и рекомендаций врача.
Полезные советы
СОВЕТ №1
Обратитесь к педиатру или детскому онкологу для получения профессиональной консультации и назначения оптимального лечения. Только специалист сможет оценить состояние ребенка и подобрать необходимые препараты.
СОВЕТ №2
Следуйте рекомендациям врача и строго соблюдайте режим приема лекарств. Не пропускайте дозы и не изменяйте их без согласования с врачом. Регулярность и точность приема медикаментов важны для эффективности лечения.
СОВЕТ №3
Следите за состоянием ребенка во время приема лекарств. В случае появления побочных эффектов, аллергических реакций или ухудшения общего состояния, немедленно обратитесь к врачу. Он сможет скорректировать лечение или назначить дополнительные меры поддержки.