Содержание
- Показания и противопоказания к проведению
- Шунтирование после инфаркта миокарда
- Методики и техника выполнения
- Ранний послеоперационный период
- Реабилитация
- Осложнения
- Отзывы пациентов после шунтирования
- Стоимость в России и других странах
- Выводы
- Показания для проведения операции
- Противопоказания к операции
- Как» проводится АКШ?
- Подготовка к операции
- Ход операции
- Возможные осложнения при АКШ
- Реабилитация в послеоперационный период
- Частые вопросы
- Полезные советы
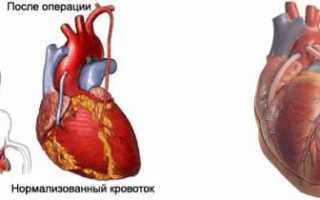
Наличие сердечно-сосудистых проблем, таких как ишемическая болезнь сердца, может вызывать различные симптомы, включая боль в груди и одышку. В таких случаях важно обратиться к кардиологу для получения помощи. Одним из эффективных методов лечения является аортокоронарное шунтирование сердца. Это хирургическое вмешательство, при котором суженные и заболевшие сосуды заменяются трансплантатом из вены ноги. Благодаря этому процессу восстанавливается нормальный кровоток в сердце, что способствует улучшению состояния пациента и спасает его жизнь.
Показания и противопоказания к проведению
В основе ИБС обычно лежит атеросклероз коронарных артерий. На стенках этих артерий накапливается холестерин, образуются бляшки, которые мешают нормальному кровотоку. Сердце не получает достаточное количество кислорода с кровью, и человек ощущает боль в груди, похожую на стенокардию. Это состояние известно как грудная жаба. Оно проявляется в виде давящих, сжимающих, жгучих болей в области сердца, которые возникают при физической нагрузке или сильном волнении, а затем могут появляться и в покое.
Операция коронарного шунтирования стенозированных сосудов сердца рекомендуется в случаях, когда необходимо восстановить кровоток в миокарде при таких заболеваниях, как прогрессирующая, постинфарктная и стенокардия напряжения, а также инфаркт миокарда.
Перед принятием решения о тактике действий требуется выполнить коронаровентрикулографию (КВГ).
Аортокоронарное шунтирование (АКШ) является методом выбора, если при КВГ обнаружены следующие показатели: гемодинамически значимый стеноз венечного сосуда сердца (сужение более 75%), включая ствол левой коронарной артерии; одновременное поражение нескольких веток русла; дефект ближних отделов правой межжелудочковой ветви; сохраненный диаметр артерии менее 1,5 мм.
Операция шунтирования сердца имеет ряд противопоказаний, таких как тяжелые соматические заболевания печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью, почек (почечная недостаточность последних стадий) и легких (эмфизема, тяжелая пневмония, ателектаз), а также декомпенсированный сахарный диабет и неконтролируемая артериальная гипертензия.
Возраст пациента сам по себе не является противопоказанием к операции шунтирования сердца, если нет тяжелых сопутствующих заболеваний.
Врач рассматривает перечисленные показания и противопоказания в комплексе, определяет степень операционного риска и принимает решение о дальнейших действиях.
Шунтирование после инфаркта миокарда
Данная операция при заболевании сердца является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние сосуда не позволяет поставить специальное устройство или при закупорке уже установленного (в такой ситуации у больного извлекают сосуд вместе с пружинкой и на его место имплантируют шунт). В остальных случаях преимущество выбора всегда за менее инвазивными методами (установка специального устройства, расширение сосуда и другие).
Методики и техника выполнения
Шунтирование – это операция, при которой создается дополнительный путь для кровотока к сердцу, обходя пораженные участки венечных артерий. Эта процедура может быть запланированной или экстренной. В кардиологической хирургии существуют два метода создания анастомозов: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном методе используется большая подкожная вена бедра или вены голени в качестве замены, а при МКШ используется внутренняя грудная артерия.
Последовательность действий
- Выполняется доступ к сердцу, обычно через разрез грудины.
- Одновременно с разрезом грудины производится извлечение сосудов из других частей тела.
- Подключение аппарата искусственного кровообращения (АИК) путем канюляции восходящей части аорты и полых вен. АИК используется для перекачивания крови через специальный прибор, который насыщает венозную кровь кислородом и обходит аорту.
- Остановка сердца путем охлаждения (кардиоплегия).
- Сшивание сосудов для создания шунтов.
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Зашивание разреза и дренирование перикардиальной полости.
После этого проводится проверка функционирования анастомоза с использованием специальных методик. Иногда выполняется малоинвазивная операция без использования АИК. Она проводится на работающем сердце и имеет меньший риск осложнений и более короткое время восстановления. Однако такой вид вмешательства требует высокой квалификации хирурга.
Для получения более подробной информации о технике выполнения аортокоронарного шунтирования смотрите видео внизу.
Ранний послеоперационный период
После операции пациент проводит несколько дней в палате реанимации. В этот период врачи следят за важными показателями его организма, обрабатывают швы специальными антисептическими растворами и промывают дренажи. Каждый день пациенту делают анализ крови, записывают кардиограмму и измеряют его температуру. Вначале после операции возникают естественные симптомы, такие как незначительная лихорадка и кашель. После того, как пациент отключается от аппарата искусственной вентиляции легких, ему показывают дыхательную гимнастику, чтобы помочь ему эффективно очищать легкие от жидкости и предотвратить застойную пневмонию. Также для этой цели пациента часто переворачивают на бок и делают несколько рентгенографий органов грудной клетки. Кроме того, пациент получает необходимые лекарства для восстановления.
Если состояние пациента стабильно и его жизни ничего не угрожает, его переводят в общую палату, где его будут наблюдать и помогать восстановиться после операции по шунтированию сердца. Постепенно пациенту разрешают больше двигаться, начиная с ходьбы возле кровати и по коридору. Также врачи обрабатывают места послеоперационных ран. Пациент носит эластичные чулки, чтобы уменьшить отеки на ногах. Перед выпиской пациента из больницы снимают швы с грудной клетки. Общее время пребывания в больнице может составлять около недели или даже больше.
Реабилитация
Восстановление после хирургического вмешательства включает в себя ряд мероприятий, направленных на возвращение к обычной жизни, адекватной физической активности и профессиональной деятельности.
Весь период восстановления можно разделить на несколько этапов:
-
Стационарный период направлен на постепенное расширение двигательного режима. Пациенту разрешается садиться, затем стоять, ходить по палате и т.д., постепенно увеличивая нагрузку на сердце под строгим контролем медицинского персонала.
-
Длительное наблюдение. После выписки из кардиологического центра восстановление продолжается дома. Пациент обычно находится на больничном листе, чтобы избежать перегрузок и простуды. Возвращение к работе возможно не ранее, чем через шесть недель после выписки (срок может быть установлен индивидуально). Для водителей или строителей этот срок может быть продлен до трех месяцев. Пациент должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после операции. Во время каждого визита проводятся различные исследования, такие как ЭКГ, анализ крови, рентгенография грудной клетки. Основной принцип восстановления на этом этапе заключается в изменении образа жизни. Это включает полноценный сон (не менее 7 часов), частое дробное питание с включением полиненасыщенных жирных кислот в рацион, отказ от курения и употребления алкоголя, достаточную физическую активность и поддержание нормального веса.
Длительность жизни после операции является индивидуальным параметром, который зависит от объема пораженного сердечной мышцы и продолжительности ишемии. Важную роль играют сопутствующие заболевания, такие как сахарный диабет и гипертоническая болезнь. В среднем, пациенты после операции живут от 5 до 25 лет, но статистика не является определяющим фактором, так как конкретное состояние организма каждого человека имеет большое значение.
Осложнения
Осложнения, которые могут возникнуть после операции по шунтированию, могут проявиться как во время самой операции, так и после выписки. Как уже было упомянуто, риск неблагоприятных последствий оценивается перед вмешательством и зависит от общего состояния организма. Самые распространенные проблемы, с которыми можно столкнуться, включают:
- Острое повреждение почек;
- Образование тромбов;
- Остановка сердца;
- Нарушение сердечного ритма;
- Инфаркт миокарда;
- Инфекцию, включая сепсис;
- Пневмонию;
- Кровотечение;
- Воспаление перикарда и сердечной тампонаду;
- Отек легких;
- Кардиогенный шок;
- Невроз.
Одним из отдаленных осложнений является стеноз шунтов, который может возникнуть из-за невыполнения рекомендаций врача. В таком случае проходимость сосудов снова ухудшается, и появляются характерные симптомы стенокардии. В такой ситуации может потребоваться повторное аортокоронарное шунтирование.
Отзывы пациентов после шунтирования
Существует множество различных методов восстановления кровообращения в сердечной мышце: стентирование, баллонирование и другие. Шунтирование является самым радикальным из возможных подходов, позволяющим восстановить поступление кислорода, заменив поврежденный сосуд. Пациенты, которым проводят такую процедуру, всегда ощущают улучшение своего состояния. Это связано с полным исчезновением симптомов, улучшением переносимости физических нагрузок и качества жизни. Мы настоятельно рекомендуем не отказываться от проведения этой процедуры в случаях, когда есть обоснованные показания, поскольку только таким образом пациенту дается возможность выздороветь.
Стоимость в России и других странах
Стоимость данной процедуры является довольно высокой: в международных клиниках операция может обойтись от 8 до 40 тысяч долларов, а в отечественных кардиологических центрах — от 100 до 300 тысяч рублей. Граждане Российской Федерации всегда имеют возможность узнать о доступных квотах и льготах на получение лечения у своего специалиста-кардиолога.
Выводы
Операция реваскуляризации миокарда с использованием шунтов стала популярной в современной кардиохирургии. Этот метод позволяет обеспечить нормальное кровоснабжение сердечной мышцы, что улучшает качество жизни пациентов, предотвращает инвалидность и снижает смертность от сердечно-сосудистых заболеваний.
Для написания этой статьи мы использовали различные источники информации, включая описания и комментарии.
В видео мы можем увидеть операцию аортокоронарного шунтирования, где врач проводит тройное шунтирование.
Также представлены ссылки на социальные сети, где можно найти дополнительную информацию о данной операции.
Видео кардиохирургии при врожденном пороке сердца, операция на сердце в Коти, Индия, имплантация желудочка сердца в детской клинике и имплантация левого желудочка в немецкой клинике – все эти видео демонстрируют различные операции на сердце.
Также представлены фотографии операционного блока и операционной комнаты клиники в Германии.
Внимание! Диагностика и лечение проводятся только врачом при личной консультации пациента. На нашем сайте вы также найдете новости и статьи о лечении рака и профилактике болезней, а также информацию о зарубежных клиниках и госпиталях.
Операция реваскуляризации миокарда с использованием шунтов позволяет восстановить нормальное кровоснабжение сердца, которое было нарушено из-за сужения коронарных сосудов.
Вот как выглядит операция реваскуляризации миокарда:
[вставить изображение операции реваскуляризации миокарда]
Показания для проведения операции
Аортокоронарное шунтирование сосудов сердца выполняется при следующих патологических изменениях:
1. Закупорка венечной артерии левого отдела.
2. Непроходимость коронарных артерий, которая приближается к 70% или превышает это значение.
3. Стеноз более чем двух коронарных артерий, сопровождающийся острыми приступами стенокардии.
Кроме того, аортокоронарное шунтирование сосудов сердца может быть назначено в следующих случаях:
1. Стенокардия третьего и четвертого функционального класса, которая не поддается консервативному лечению.
2. Острая форма коронарного синдрома с угрозой инфаркта миокарда.
3. Острая форма инфаркта миокарда, которая развивается не позднее чем через 6 часов после появления некупирующейся боли в области сердца.
4. Ишемия, которая не сопровождается сильным болевым синдромом и была выявлена при суточном контроле артериального давления и ЭКГ по Холтеру.
5. Пониженная переносимость физических нагрузок, которая была выявлена при проведении проб на беговой дорожке и велоэргометрии.
6. Порок сердца, который осложняется ишемией миокарда.
АКШ назначается в случаях, когда невозможно выполнить процедуру через кожный доступ, а ангиопластика и стентирование не приводят к желаемому результату.
Решение о проведении операции на сердце принимается врачом только после тщательного анализа состояния пациента, включая оценку степени поражения органа, наличие хронических заболеваний, возможные риски и другие факторы.
Кроме того, состояние пациента в момент принятия решения о хирургическом вмешательстве также учитывается.
Противопоказания к операции
Препятствием к проведению шунтирования могут стать следующие состояния:
Со стороны сердца
Общие противопоказания
- поражение большей части коронарных артерий;
- снижение функциональности левого желудочка ниже 30% в результате рубцовых изменений;
- выраженная сердечная недостаточность
- неудовлетворительное состояние организма из-за сопутствующих заболеваний;
- хронические заболевания легких;
- наличие злокачественных опухолей.
Как» проводится АКШ?
Суть данного метода заключается в создании обходного пути с помощью шунта, который позволяет крови свободно протекать от аорты к артерии, обходя закупоренную часть сосуда.
Для этой цели используется собственный материал пациента, такой как грудная артерия, лучевая артерия или большая подкожная бедренная вена.
Наиболее предпочтительным вариантом является использование грудной артерии, так как она наименее подвержена атеросклерозу.
Шунтирование может быть одиночным или множественным, в зависимости от количества закупоренных коронарных сосудов.
Важно отметить, что существуют альтернативные методы коррекции закупоренных сосудов, такие как медикаментозная терапия, коронарная ангиопластика и стентирование.
Подготовка к операции
Подготовка к хирургическому вмешательству зависит от его срочности – планового или экстренного. В случае инфаркта миокарда, проводится экстренная коронарография, которая может быть расширена до стентирования или аортокоронарного шунтирования.
В таком случае проводятся только необходимые минимальные анализы, такие как определение группы крови, факторы свертываемости и динамическое ЭКГ.
Если операция планируется, пациент направляется на комплексное обследование, включающее:
- ЭКГ;
- УЗИ сердца;
- общий анализ крови и мочи;
- рентген органов грудной клетки;
- коронароангиография;
- маркеры гепатита и ВИЧ;
- реакция Вассермана;
- коагулограмма.
Большинство анализов проходят в амбулаторном порядке, а пациента направляют в стационар за неделю до операции.
С этого момента врачи занимаются подготовкой к операции, также обучая пациента специальной технике дыхания, которая будет полезна после хирургического вмешательства.
Последний прием пищи разрешен за день до операции. Употребление жидкости также запрещено за день до процедуры.
После последнего приема пищи пациент принимает последнюю дозу лекарственных препаратов. Утром перед операцией ему делают очистительную клизму, моют и бреют грудь и другие части тела, откуда будут браться трансплантаты для шунтов.
ВАЖНО! К подготовительному этапу также относится подписание документов.
Ход операции
Операция проводится под общим наркозом, и ее продолжительность варьируется от 3 до 6 часов, в зависимости от сложности каждого случая и количества подводимых шунтов.
Доступ к сердцу получают путем стернотомии – разреза грудины или через мини-разрез в межреберной впадине левой части сердца.
После подведения шунтов, грудные кости фиксируются металлическими скобами, а ткани сшиваются. Кровянистые выделения из полости перикарда выводятся через дренажную систему.
Существуют три вида АКШ:
- Операция на открытом сердце с подключением пациента к установке искусственного кровообращения АИК и контролируемой остановкой сердца пациента.
- Операция на открытом сердце без подключения к аппарату искусственного кровообращения. Этот метод позволяет снизить риски послеоперационных осложнений и сократить время проведения операции, но технически он гораздо сложнее.
- Миниинвазивный доступ с или без подключения к АИК. Этот метод появился недавно и применяется только в некоторых клиниках. Он имеет преимущества в виде минимального риска развития осложнений и краткого периода реабилитации.
Возможные осложнения при АКШ
Осложнения, возникающие при аортокоронарном шунтировании (АКШ), можно разделить на специфические и неспецифические. Неспецифические осложнения связаны с общими рисками, которые сопутствуют любой операции.
К специфическим осложнениям относятся следующие:
- Сердечный приступ – возможное осложнение, которое может произойти во время или после операции.
- Воспалительный процесс внешнего листка околосердечной сумки – это одно из осложнений, которое может возникнуть после АКШ.
- Сбои в работе миокарда и голодание тканей из-за недостаточного кровоснабжения – это осложнение, которое может возникнуть в результате операции.
- Аритмии различных форм – возможное осложнение, которое может произойти после АКШ.
- Инфекционные поражения плевры и травмы – это осложнения, которые могут возникнуть после операции.
- Инсульт – возможное осложнение, которое может произойти в результате АКШ.
Реабилитация в послеоперационный период
Реабилитация проходит в несколько этапов. Через 10 дней после проведения операции заживает шов, а через полгода восстанавливается костный каркас грудины.
На первом этапе послеоперационной реабилитации пациенту рекомендуется соблюдать специальную диету и регулярно выполнять дыхательную гимнастику.
Для предотвращения застоя крови в легких рекомендуется заниматься умеренными физическими упражнениями, такими как гимнастика в положении лежа и ходьба.
Также важно заниматься лечебной физической гимнастикой и принимать прописанные лекарственные средства.
После выписки из больницы пациенту рекомендуется продолжать выполнять лечебную физическую гимнастику, чтобы укрепить сердечно-сосудистую систему.
Важно отказаться от вредных привычек, таких как курение и употребление алкоголя. Также следует исключить из рациона жирную, жареную, острую и соленую пищу.
Рекомендуется добавить в рацион больше овощей и фруктов, кисломолочных продуктов, постного мяса и рыбы.
При соблюдении всех рекомендаций врача прогнозы после хирургического вмешательства обычно положительные.
Смертельные случаи после операции составляют менее 5% от общего числа проведенных операций.
В среднем, если операция прошла успешно, пациенты живут более десяти лет после нее.
Частые вопросы
Как происходит операция шунтирования сердца?
Операция шунтирования сердца – это хирургическая процедура, при которой создается обходной путь для крови вокруг суженного или заблокированного сосуда сердца. Во время операции хирург делает небольшой разрез на грудной клетке, чтобы получить доступ к сердцу. Затем используется шунт, обычно сделанный из вены ноги или грудины пациента, чтобы создать новый путь для крови. Шунт подключается к суженному или заблокированному сосуду, позволяя крови обходить проблемный участок и доставлять кислород и питательные вещества к сердцу.
Каковы показания для операции шунтирования сердца?
Операция шунтирования сердца может быть рекомендована в следующих случаях:
- Сердечная боль (стенокардия), вызванная сужением или блокировкой коронарных артерий.
- Острый инфаркт миокарда (сердечный приступ), когда требуется восстановление кровоснабжения сердца.
- Угроза развития инфаркта миокарда у пациентов с высоким риском.
- Сердечная недостаточность, вызванная сужением или блокировкой коронарных артерий.
Каковы возможные осложнения после операции шунтирования сердца?
Осложнения после операции шунтирования сердца могут включать:
- Инфекция раны.
- Кровотечение.
- Нарушение сердечного ритма.
- Образование сгустков крови.
- Повреждение сердца или сосудов.
- Проблемы с функцией легких.
Каков прогноз после операции шунтирования сердца?
Прогноз после операции шунтирования сердца обычно хороший. Большинство пациентов испытывает снижение симптомов и улучшение качества жизни. Однако, результаты могут различаться в зависимости от состояния сердца и общего здоровья пациента. Регулярное наблюдение у врача, соблюдение рекомендаций по образу жизни и принятие прописанных лекарств помогут поддерживать долгосрочное благополучие после операции.
Полезные советы
СОВЕТ №1
Перед тем, как приступить к просмотру видео о шунтировании сердца, рекомендуется ознакомиться с основными понятиями и принципами данной операции. Изучите анатомию сердца, понимание работы кровеносной системы и причины, по которым может потребоваться шунтирование. Такой предварительный анализ поможет вам лучше понять процесс операции и улучшит ваше восприятие видеоматериала.
СОВЕТ №2
При просмотре видео о шунтировании сердца, обратите внимание на детали и шаги операции. Внимательно следите за действиями хирургов, понимайте, какие инструменты они используют и какие шаги они предпринимают для успешного выполнения операции. Запишите для себя ключевые моменты и этапы операции, чтобы лучше запомнить их и иметь возможность обратиться к этой информации в будущем.
СОВЕТ №3
После просмотра видео о шунтировании сердца, рекомендуется обратиться к дополнительным источникам информации. Изучите научные статьи, книги или другие видеоматериалы, которые подробно описывают данную операцию. Это позволит вам получить более глубокие знания и улучшить ваше понимание процесса шунтирования сердца.