Содержание
- Баллонная ангиопластика
- Показания к коронарной баллонной ангиопластике
- Противопоказания
- Подготовка пациента к операции
- Как проводится операция
- Прогноз
- Возможные осложнения операции
- Реабилитация после коронарной баллонной ангиопластики
- Что такое коронарная ангиопластика?
- Что такое стент?
- Показания к ангиопластике и стентированию
- Риски, связанные ангиопластикой и стентированием
- Подготовка к ангиопластике и стентированию
- Ход процедуры ангиопластики и стентирования
- Восстановление после ангиопластики и стентирования
- Уход на дому после ангиопластики и стентирования
- Перспективы (прогнозы) ангиопластики и стентирования
- Частые вопросы
- Полезные советы
Баллонная ангиопластика
Транслюминальная баллонная ангиопластика – это малоинвазивная операция, которая была разработана в 70-х годах прошлого века. Этот метод используется, когда необходимо восстановить нормальный диаметр артерии. Например, баллонная ангиопластика коронарных артерий используется для расширения артерии, которая питает сердечную мышцу. Операция проводится с минимальным воздействием на кожу. Единственный разрез делается для введения катетера, который имеет надувной баллончик для расширения артерии.
Показания для операции
Баллонная ангиопластика чаще всего назначается пациентам с атеросклерозом и ишемией. Однако только треть пациентов после ангиографии отправляются на операцию. В остальных случаях проблему решают с помощью других методов лечения. Выбор метода зависит от вида ишемии, заболеваний периферической кровеносной системы и степени сужения артерии.
Баллонная ангиопластика не рекомендуется после инфаркта.
Операцию проводят кардиохирурги, и выбор клиники и специалиста играет важную роль в успехе операции. При неправильном выполнении операции могут возникнуть осложнения, такие как кровотечение и тромбоз. В редких случаях могут возникнуть сердечные приступы и инфаркты. Однако с развитием технологий и повышением квалификации врачей, осложнения после баллонной ангиопластики становятся все реже.
Суть операции
Во время ангиопластики в закупоренный сосуд вводится гибкий катетер через небольшой разрез в коже. Катетер постепенно приближается к месту сужения артерии, и когда его кончик достигает этого места, его надувают, чтобы расширить сосуд и восстановить нормальный кровоток. Когда артерия восстанавливает свой нормальный диаметр, катетер удаляют.
После успешной операции баллонная ангиопластика позволяет:
- устранить симптомы ишемии;
- снизить риск инфаркта при аортокоронарном шунтировании;
- улучшить прогноз для пациентов с стенокардией.
В некоторых случаях проводят баллонную ангиопластику с установкой стента. Операция проводится так же, как и обычная ангиопластика, но после расширения артерии в нее вводится специальный стент, который предотвращает повторное сужение артерии после удаления баллона.
Если раньше стентирование проводилось редко, то сейчас оно стало неотъемлемой частью ангиопластики. Комплексный подход позволяет избежать проведения аортокоронарного шунтирования.
Сегодня ангиопластика проводится только на сосудах с диаметром не более 2 мм, так как установка стента в очень узкий сосуд невозможна. Также стентирование не проводится пациентам, которые не могут принимать препараты, препятствующие свертыванию крови, так как после операции их прием обязателен.
Подготовка к операции
Перед проведением баллонной ангиопластики необходимо сообщить врачу о всех имеющихся заболеваниях и принимаемых лекарствах за последние 2 недели. Если у вас есть аллергия на какие-либо вещества, также сообщите об этом врачу.
Подготовка к операции также включает следующие меры:
- прекратить прием препаратов, влияющих на свертываемость крови, за несколько дней до операции;
- контроль артериального давления;
- отказ от пищи и жидкости за 8 часов до операции.
Восстановительный период после операции
После операции пациент находится под наблюдением медицинского персонала. Вначале пациенту делают укол успокоительного средства, чтобы он мог расслабиться во время операции.
В области введения баллона может возникнуть небольшой дискомфорт, который обычно проходит через несколько минут. Во время расширения артерии пациент может почувствовать легкую стенокардию, так как баллон временно перекрывает просвет сосуда и препятствует кровотоку. Весь процесс операции занимает не более часа.
После операции пациента отправляют в палату наблюдения, где его состояние контролируется. Катетер удаляют через 4-12 часов, в зависимости от свертываемости крови пациента. Чтобы предотвратить кровотечение, место введения катетера прижимается в течение полчаса, иногда накладываются швы.
Пациент обычно выписывается на следующий день после операции. В течение полумесяца ему запрещается поднимать тяжести, но он может вести активный образ жизни через несколько дней после операции.
Для предотвращения тромбоза пациенту назначают аспирин. Длительность приема препарата определяется врачом. При установке стента также назначается прием другого препарата для предотвращения тромбоза.
Реабилитационный период после операции длится около 3 месяцев, в течение которого пациенту рекомендуется делать упражнения и постепенно увеличивать физическую активность.
Возможные осложнения
Баллонная ангиопластика эффективна в большинстве случаев, но осложнения все же возможны. Иногда операцию невозможно провести из-за некоторых обстоятельств. Например, если сужение артерии настолько сильное, что баллон не может пройти через него. Даже если удалось расширить артерию, существует риск внезапного закрытия артерии, если стент не был установлен. Такие осложнения обычно проявляются в первые несколько часов после операции.
Внезапное закрытие артерии происходит у 5% пациентов после обычной баллонной ангиопластики без стентирования. Это может произойти по нескольким причинам:
- разрыв артериальной стенки;
- тромбоз в месте введения баллона;
- растяжение артерии в месте расширения.
Для предотвращения тромбоза пациенту назначают аспирин. Для предотвращения спазма артерии назначаются другие препараты. Если все меры не помогают предотвратить сужение артерии, пациенту может потребоваться экстренное аортокоронарное шунтирование. Такая операция проводится только у 1% пациентов, так как после стентирования риск спазма снижается.
Вероятность осложнений после коронарной баллонной ангиопластики зависит от состояния пациента и его возраста. Риск смерти не превышает 1%, а риск инфаркта составляет 1-2%.
Другие возможные осложнения включают:
- сильные кровотечения из места введения катетера;
- инсульт (возможен при ангиопластике сонной артерии);
- инфекционное заражение (при несоблюдении санитарных норм);
- аллергическая реакция на анестетики или другие препараты;
- повреждение артерии при введении катетера;
- почечная недостаточность из-за контрастного вещества.
Необходимость операции и профилактика
При атеросклерозе риск осложнений довольно высок. Чтобы избежать последствий, необходимо своевременно проходить лечение и следовать рекомендациям врача. Если атеросклероз был обнаружен слишком поздно, операция является лучшим способом предотвратить осложнения.
Баллонная ангиопластика пользуется большой популярностью среди методов лечения. Жизненный прогноз после операции обычно хороший. Всего у 3-4% пациентов возникает рецидив, остальные ведут нормальную жизнь и регулярно проходят обследования.
Чтобы предотвратить развитие атеросклероза и его осложнений, рекомендуется изменить образ жизни:
- исключить жирную пищу из рациона;
- заниматься физическими упражнениями;
- отказаться от вредных привычек;
- снизить вес до нормы;
- лечить заболевания своевременно.
Если предотвратить развитие атеросклероза не удалось, операция является единственным способом борьбы с болезнью и улучшения качества жизни. Другие методы лечения могут только снять симптомы, но не вылечить болезнь.

Показания к коронарной баллонной ангиопластике
В основном, коронарная баллонная ангиопластика проводится для устранения патологических сужений в сосудах, которые приводят к нарушениям работы сердца. В большинстве случаев такие сужения возникают из-за развивающейся атеросклеротической бляшки, которая растет внутрь просвета сосуда и достигает значительных размеров. На этом этапе лекарственная терапия уже неэффективна. Реже причинами могут быть осложнения после операций и тромбоэмболии, которые также могут вызывать сужения просвета сосуда.
Основными показаниями для проведения коронарной баллонной ангиопластики являются:
• Стенозы (сужения) или полная закупорка коронарных артерий.
• Стенозы после операции аортокоронарного шунтирования.
• Стенокардия, которая не поддается лекарственному лечению или при которой наблюдается положительный ишемический тест при нагрузочной пробе на фоне адекватной лекарственной терапии.
• Обнаружение зоны гипокинезии (низкой сократительной активности) миокарда в области пораженной коронарной артерии при отсутствии острого инфаркта миокарда в анамнезе.
Противопоказания
К негативным факторам, которые могут помешать проведению баллонной ангиопластики, относятся следующие заболевания и состояния:
• Если стеноз находится в главном стволе левой коронарной артерии, в таком случае рекомендуется проведение аортокоронарного шунтирования (АКШ).
• Если имеется стеноз в коронарной артерии, которая обеспечивает кровоснабжение оставшейся части живого миокарда.
• Если пациент отказывается от лечения.
• Если имеется серьезное нарушение функции левого желудочка.
• Если имеется поражение нескольких коронарных артерий.
• Если имеется сложное анатомическое поражение коронарной артерии (высокая извилистость), которая обеспечивает большую часть миокарда.
• Если невозможно достичь полного или почти полного восстановления кровотока.
• Если произошел недавний инсульт.
• Если имеется желудочно-кишечное кровотечение.
• Если имеется хроническая почечная недостаточность.
• Если имеются острые инфекционные заболевания, включая эндокардит (воспаление сердца), которое является строгим противопоказанием.
• Если имеется тяжелая артериальная гипертензия.
• Если имеется анемия.
• Если имеется нарушение свертываемости крови.
• Если имеется атеросклеротическое поражение сосуда с образованием кальцинатов.
• Если имеется сердечная недостаточность в стадии декомпенсации.
• Если имеется тяжелая стадия сахарного диабета.
• Если имеется выраженная гипогликемия (снижение уровня сахара в крови).
• Если имеется отек легких.
• Если имеется аллергическая реакция на йод. Это является противопоказанием, так как во время проведения коронарной баллонной ангиопластики используется контрастное вещество, содержащее йод, для определения уровня и степени поражения сосуда.
Если имеются противопоказания для баллонной ангиопластики при стенозах коронарных артерий, рассматривается возможность проведения аортокоронарного шунтирования.
Подготовка пациента к операции
При поступлении в больницу пациент должен сообщить лечащему врачу о наличии любых аллергических реакций, таких как местные анестетики или контрастные вещества. Затем пациент дает письменное согласие на проведение данной процедуры.
Врач задает вопросы о прежних заболеваниях и хронических состояниях. Женщинам необходимо указать о возможной беременности, так как во время операции будет использоваться рентгеновское исследование, которое может нанести вред плоду.
В случае экстренной госпитализации, например, при инфаркте миокарда, пациенту сразу выполняется исследование коронарных артерий и лечение инфаркта ответственного сосуда с помощью коронарной баллонной ангиопластики, если это технически возможно и нет противопоказаний.
Если госпитализация плановая, то на амбулаторном этапе проводится обследование, которое включает: общий анализ крови, общий анализ мочи, биохимический анализ крови (трансаминазы, билирубин, креатинин, глюкоза, электролиты), коагулограмму, ЭКГ, эхокардиографию, ультразвуковое исследование сосудов ног и шеи, результаты нагрузочного теста (велоэргометрии, тредмил теста), анализ крови на вирусный гепатит В, С, сифилис, ВИЧ, а также могут потребоваться другие методы, в зависимости от клинической ситуации. Необходимо принести с собой результаты выполненной коронароангиографии (диск).
После исключения всех противопоказаний пациенту объясняют, как будет проводиться операция.
Перед операцией пациенту запрещается есть завтрак, обед или ужин, в зависимости от времени, когда назначена процедура. Прием пищи запрещен за 8 часов до операции. Непосредственно перед процедурой рекомендуется выпить 1,5-2 литра воды для более быстрого вывода контрастного вещества из организма. Чаще всего прокол делают в бедренной артерии, поэтому область бедра и паха бреют для удобства введения катетера. Затем назначают премедикацию и вводят обезболивающие и успокоительные препараты.
Как проводится операция

После этого в это место вводится миниатюрный катетер с сдутым баллончиком на конце, который раздувается с помощью шприца-манометра, что позволяет раздавливать бляшку и восстанавливать просвет сосуда. Затем катетер и буж удаляются, и вводится рентгенконтрастное вещество для определения успешности проведенной манипуляции. Если все прошло успешно, то на место разреза накладывается давящая повязка, и пациент переводится в палату интенсивной терапии, где находится под наблюдением врачей в течение суток для предотвращения возможных осложнений.
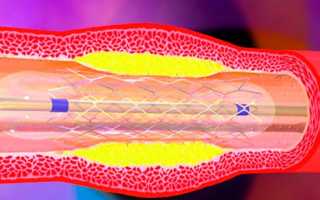
Часто баллонная ангиопластика сочетается с установкой стента в область, где находилась атеросклеротическая бляшка. Стент представляет собой тонкую металлическую конструкцию, которая формирует каркас в этой области и способствует более долгому сохранению нормального просвета сосуда. Существуют саморасправляющиеся стенты и стенты, устанавливаемые с помощью баллончика. Также стенты могут быть без лекарственного покрытия или с специальным лекарственным покрытием, которое предотвращает повторное сужение сосуда.
Стентирование сосудов сердца. Вводится баллон со стентом — баллон раздувается и разворачивает стент — баллон сдувается и убирается, стент остается в просвете сосуда.
Обычно операция длится около 1,5-2 часов, но может занять больше времени в зависимости от характера поражения коронарных артерий.
Хотя пациенту вводят обезболивающие препараты, и коронарная баллонная ангиопластика проводится под местной анестезией, во время операции могут возникать легкие болевые и неприятные ощущения, поскольку пациент остается в сознании. В момент раздувания баллончика пациенты часто ощущают боль и жжение за грудиной.
Катетер удаляется через 4-12 часов после операции. На место введения катетера накладывается давящая повязка для предотвращения кровотечения и образования гематомы.
Прогноз
Прогноз при проведении коронарной баллонной ангиопластики является благоприятным. Этот метод лечения ишемической болезни сердца показывает высокую эффективность в диапазоне 90-95%.
Учитывая характер поражения коронарных артерий, можно выделить несколько типов стенозов.
Тип А характеризуется наличием единичных поражений сосудов, протяженностью не более 10 мм, которые расположены в доступных местах. Стенки артерий практически не содержат кальция, они гладкие, и в их просвете отсутствуют признаки тромбоза. Стеноз находится далеко от устья, и вблизи отсутствуют крупные боковые ветви. При таком варианте эффективность коронарной баллонной ангиопластики составляет около 85%.
Тип В характеризуется наличием нескольких участков поражения, протяженностью 10-20 мм, которые также расположены в доступных местах. Стенки артерии могут быть слегка неровными, присутствует кальциноз и признаки пристеночного тромбоза. Стеноз находится близко к устью, и в зону поражения вовлечена боковая ветвь. Эффективность операции в таких случаях составляет примерно 60-85%.
Тип С характеризуется наличием многососудистого коронарного поражения, протяженностью более 20 мм, чрезмерной извилистостью и полной окклюзией сосуда. В таких случаях невозможно защитить большую боковую ветвь. Эффективность проведения коронарной баллонной ангиопластики в таких ситуациях составляет менее 60%.
Возможные осложнения операции
Осложнения во время операции встречаются крайне редко, но все же возможны. Среди них можно выделить следующие:
• Кровотечение в месте проведения операции.
• Развитие тромбоэмболии, что может привести к инфаркту и остановке сердца.
• Образование тромба или гематомы в области операции.
• Нарушение функции почек.
• Возможность инфицирования в месте введения катетера.
• Повреждение сосудов при использовании катетера.
Одним из возможных осложнений является внезапное закрытие расширенной артерии, которое может произойти в первые часы после процедуры. Это осложнение связано с разрывом внутренней стенки артерии или ее отслоением, образованием тромба и спазмом артерии. Для предотвращения данного осложнения могут применяться антиагреганты (для предотвращения слипания тромбоцитов), антикоагулянты (для предотвращения образования тромба), органические нитраты и кальциевые блокаторы (для предотвращения спазма сосуда).
Пациенты с сахарным диабетом, заболеваниями почек и нарушением свертывающей функции крови имеют более высокий риск развития осложнений.
Реабилитация после коронарной баллонной ангиопластики
Через 1-2 дня, если нет осложнений и пациент чувствует себя нормально, его можно отпустить домой. В первые два дня рекомендуется соблюдать режим с минимальной физической нагрузкой. Затем можно вернуться к обычной активности. Полный процесс восстановления после этого вида лечения занимает около 3 месяцев.
В долгосрочной перспективе у 3-5% пациентов может возникнуть рестеноз (сужение просвета сосуда в том же месте, где проводилась баллонная ангиопластика, из-за повторного образования тромба). Для профилактики этого осложнения пациенту назначают антиагреганты (ацетилсалициловую кислоту, клопидогрель).
Если ангиопластика сочеталась со стентированием, то пациенту назначают комбинацию антиагрегантных препаратов (ацетилсалициловую кислоту, клопидогрель или ацетилсалициловую кислоту и тикагрелор). Это связано с тем, что после установки стента он может забиваться тромбами, что также может привести к рестенозу.
Для профилактики рестеноза используют стенты, в которых уже содержатся препараты, препятствующие образованию тромбов, но это не исключает прием препаратов после операции.
Для диагностики рестеноза пациенту проводят нагрузочный тест через 4-6 месяцев. Тест проводят на велотренажере или беговой дорожке, постепенно увеличивая нагрузку и определяя изменения в работе сердца.
В заключение можно сказать, что коронарная баллонная ангиопластика является очень эффективным малоинвазивным вмешательством при лечении ишемической болезни сердца. Выбор этой процедуры может отсрочить выполнение аортокоронарного шунтирования на длительное время. Частота осложнений во время операций очень низкая, а при правильной послеоперационной терапии и соблюдении рекомендаций врача прогноз благоприятный.
Что такое коронарная ангиопластика?
Это метод лечения, при котором выполняется хирургическое вмешательство через кожу для раскрытия заблокированных холестерином коронарных артерий (что, вероятно, может быть вызвано ишемической болезнью сердца – ИБС) и восстановления кровотока в сердечной ткани без открытой операции на сердце. Специальная полая трубка, называемая катетером, вводится в заблокированную коронарную артерию, чтобы очистить ее от препятствий. На конце этого катетера находится небольшой баллон. Когда катетер достигает суженной (т.е. поврежденной, нездоровой) области коронарной артерии, баллон раздувается. Расширяющийся баллон сжимает жировую ткань внутри артерии и устраняет блокировку, обеспечивая лучший кровоток.
Применение рентгеноскопии помогает врачу более точно оценить степень повреждения сосуда, местоположение блокировки коронарной артерии и показать, как контрастное вещество проходит через артерии.
"Внутрисосудистый ультразвук" – это метод, который использует компьютер и датчик, отправляющий звуковые волны для создания изображений кровеносных сосудов. Эти изображения могут быть использованы во время хирургического вмешательства. Использование внутрисосудистого ультразвукового исследования (ВСУЗИ) позволяет врачу прямо видеть и измерять состояние кровеносных сосудов. ВСУЗИ может помочь врачу выбрать правильный размер шаров и/или стентов (тонкие металлические конструкции, которые помогают сохранить открытый просвет в кровеносном сосуде), чтобы стент, если он используется, был правильно развернут, а также помочь оценить использование других инструментов для ангиопластики.
Метод, называемый "фракционный (дробный) резерв кровотока" (ФРК), часто используется во время катетеризации для помощи в определении степени сужения коронарной артерии. Этот метод позволяет оценить, насколько значимо сужение артерии и точно определить, вызывает ли оно ИБС. ФРК измеряется во время коронарографии путем измерения давления через суженную область. Это может помочь врачу принять правильное решение о необходимости хирургического вмешательства или стентирования.
Врач может определить, требуется ли другой тип процедуры, например, использование атерэктомии (удаление зубного налета) в области сужения артерии. При атерэктомии могут использоваться маленькие лезвия на воздушном шаре или вращающийся наконечник на конце катетера. Когда катетер достигает суженного участка артерии, бляшки разрушаются или удаляются, чтобы обеспечить открытый просвет в артерии.
Что такое стент?
Коронарные стенты широко применяются в современных процедурах чрескожного коронарного вмешательства. Они часто используются после баллонной ангиопластики, которая расширяет суженную артерию и облегчает введение стента. Стент представляет собой маленький расширяемый металлический фрагмент, который помещается в открытый участок артерии во время операции, чтобы предотвратить ее сужение или закрытие.
После размещения стента начинается формирование ткани в течение нескольких дней после процедуры. Через примерно месяц стент полностью покрывается тканью. Для предотвращения образования тромбов внутри стента необходимо принимать лекарства, такие как Аспирин, Клопидогрел (Плавикс), Прасугрель (Эффиент) или Тикагрелор (Брилинта), которые уменьшают свертываемость тромбоцитов – особых клеток крови, которые слипаются, чтобы остановить кровотечение. Врач должен предоставить пациенту конкретные инструкции относительно принимаемых лекарств и продолжительности их приема.
Стенты нового поколения покрыты лекарством, которое предотвращает образование рубцовой ткани внутри них. Это лекарство подавляет рост ткани, который может возникнуть на всей длине стента. Его действие заключается в предотвращении повторного сужения стентированных кровеносных сосудов. Важно обсудить с врачом, что делать, если пациент почувствует боль в груди после установки стента, так как стенты могут забиваться.
Если внутри стента образуется рубцовая ткань, можно провести повторную процедуру с использованием баллонной ангиопластики, второго стента или местной лучевой терапии (брахитерапии), чтобы очистить область рубцов и открыть сосуд.
Также существуют другие процедуры, связанные с ангиопластикой, которые могут использоваться для диагностики сердца:
- электрокардиограмма (ЭКГ);
- холтеровский монитор;
- сигнал усредненной ЭКГ;
- катетеризация сердца;
- рентген грудной клетки;
- компьютерная томография (КТ) грудной клетки;
- эхокардиография;
- электрофизиологические исследования;
- магнитно-резонансная томография (МРТ) сердца;
- перфузии сканирования инфаркта;
- радиоизотопная ангиография;
- КТ сердца.
Еще один метод, который иногда используется в помощь при стентировании, – вращательная атерэктомия.
Показания к ангиопластике и стентированию
Пациенту необходимо избегать этих процедур, если он все еще способен выполнять большую часть своих повседневных задач. Врач может сначала попробовать лекарства и другие методы лечения.
Показания для проведения ангиопластики:
- Симптомы, которые мешают пациенту выполнять повседневные задачи;
- Наличие язв и ран на ноге;
- Инфекция или гангрена на ноге;
- Боль в ноге, вызванная сужением артерий, даже в состоянии покоя.
Основные показания:
Чрескожное коронарное вмешательство выполняется для восстановления кровотока в артериях сердца, когда артерии сужены в месте, которое может быть достигнуто с помощью ангиопластики и стентирования. Однако не все заболевания коронарных артерий могут быть лечены с помощью этой процедуры.
Ишемическая болезнь сердца (ИБС) – это сужение коронарных артерий (кровеносных сосудов, поставляющих кислород и питательные вещества в сердечную мышцу), вызванное накоплением жира в стенках артерий. ИБС – это процесс, который приводит к сужению артерий и ограничивает поставку крови, богатой кислородом, в сердечную мышцу.
Сердце – это своего рода насос, состоящий из специализированной мышечной ткани, называемой миокардом. Основная функция сердца – перекачивать кровь по всему организму, чтобы все его ткани могли получать кислород и питательные вещества.
Как и любой насос, сердцу требуется топливо для работы. Миокард нуждается в кислороде и питательных веществах, так же как и любая другая ткань в организме. Однако кровь, проходящая через камеры сердца, поступает в остальные части тела и не доставляет кислород и питательные вещества миокарду. Миокард получает кислород и питательные вещества из коронарных артерий, которые находятся за пределами сердца.
Стенокардия – это состояние, при котором ткань сердца не получает достаточное кровоснабжение и не может функционировать должным образом. Если кровоснабжение миокарда временно снижается, развивается ишемия. Ишемия может снизить насосную функцию сердца, так как недостаток питательных веществ и кислорода ослабляет сердечную мышцу.
К сожалению, пациент может не испытывать симптомов ранней стадии ИБС, но болезнь может продолжать прогрессировать до тех пор, пока не возникнет серьезное сужение артерий, что приводит к стенокардии (боль в груди или дискомфорт, вызванный ИБС). Симптомы стенокардии включают боль в груди или руке, давление в груди, усталость, расстройство желудка, сердцебиение и одышку.
Инфаркт миокарда возникает, когда коронарная артерия полностью закрыта сгустком крови. Тромб может образоваться из-за бляшек (накопления жировой ткани в стенках артерии) или разрывов, что приводит к образованию тромбов и блокированию кровеносных сосудов. Если кровоток в определенной области поврежденного сердечного мышца не может быть быстро восстановлен, ткань начинает отмирать. Могут быть и другие причины, по которым врач может рекомендовать пациенту проведение ЧКВ.
Риски, связанные ангиопластикой и стентированием
Возможные опасности, связанные с процедурами чрескожных коронарных вмешательств, стентирования, атерэктомии и аналогичными методами:
- Возможно возникновение кровотечения в месте введения катетера (чаще всего в паху, запястье или плече);
- Существует риск образования сгустка крови или повреждения кровеносных сосудов в месте введения катетера;
- Возможно появление инфекции в месте введения катетера;
- Может возникнуть аритмия сердца (неправильные сердечные ритмы);
- Существует риск инфаркта миокарда;
- Возможно появление боли или дискомфорта в груди;
- Может произойти разрыв коронарной артерии, требующий операции на открытом сердце;
- Возможно возникновение аллергической реакции на препарат, используемый в стенте, который высвобождает лекарства в организм пациента;
- Может возникнуть аллергическая реакция на рентгеновский контрастный вещество;
- Возможно образование сгустка крови (тромба) в ногах или легких;
- Существует риск повреждения кровеносных сосудов;
- Может возникнуть повреждение нерва, что может вызвать боль или онемение в ноге;
- Возможно развитие почечной недостаточности (высокий риск у людей с уже имеющимися проблемами почек);
- Существует возможность смещения стента;
- Возможно возникновение инсульта (что происходит редко).
Также могут быть и другие риски, которые зависят от состояния здоровья пациента. Перед процедурой необходимо обсудить любые проблемы со здоровьем с вашим врачом.
Подготовка к ангиопластике и стентированию
— Врач подробно объяснит пациенту суть процедуры и даст возможность задать любые вопросы, связанные с ней.
— Пациенту будет предложено подписать форму согласия, которая подтверждает его согласие на проведение теста. Важно внимательно прочитать эту форму и задать вопросы, если что-то непонятно.
— Если пациент когда-либо реагировал на контрастный краситель или имеет аллергию на йод, необходимо сообщить об этом врачу.
— Врачу также следует сообщить, если пациент имеет чувствительность к определенным лекарствам, латексу, лентам и анестетикам (местным и общим) или если у него есть аллергия на них.
— Пациенту потребуется соблюдать определенный период голодания перед процедурой. Врач сообщит, насколько долго это должно продолжаться – несколько часов или на ночь.
— Если женщина беременна или подозревает, что может забеременеть, она должна сообщить об этом врачу, чтобы он мог учесть это при проведении процедуры.
— Пациенту также следует сообщить врачу о наличии пирсинга на груди и / или животе.
— Пациенту необходимо рассказать своему врачу о всех принимаемых им лекарствах (по рецептам и без рецепта) и растительных добавках.
— Важно также сообщить врачу о наличии истории нарушений свертываемости крови или приеме антикоагулянтов или антитромбоцитарных (разжижающих кровь) препаратов, а также Аспирина или других лекарств, влияющих на свертываемость крови. Возможно, пациенту потребуется временно приостановить прием некоторых из этих препаратов перед процедурой. Однако перед запланированными процедурами ЧКВ врач, вероятно, порекомендует пациенту продолжать принимать Аспирин и антитромбоцитарные препараты.
— Врач может запросить анализ крови у пациента перед процедурой, чтобы определить время свертывания. Могут быть проведены и другие анализы крови.
— Пациенту следует сообщить врачу, если у него установлен кардиостимулятор.
— Пациент может получить седативные средства перед процедурой, чтобы помочь ему расслабиться.
— В зависимости от состояния здоровья пациента, врач может назначить и другие специфические меры подготовки к процедуре.
Ход процедуры ангиопластики и стентирования
Чрескожное коронарное вмешательство может быть выполнено во время пребывания пациента в стационаре. Процедуры могут отличаться в зависимости от состояния пациента и практики врача.
Как правило, операция проходит следующим образом:
- Пациенту предлагают снять все ювелирные изделия или другие предметы, которые могут помешать процедуре. Пациент может оставить зубные протезы или слуховой аппарат, если он их использует.
- Пациента просят снять одежду и предоставляют специальный халат.
- Пациенту предлагают опорожнить мочевой пузырь перед процедурой.
- Если у пациента есть чрезмерные волосы в области катетера (паховой области), они могут быть подстрижены.
- Внутривенный катетер с инъекцией лекарственного препарата вставляют в руку пациента перед процедурой.
- Пациента помещают в лежачем положение (на спине).
- Пациента соединяют с монитором ЭКГ, который записывает электрическую активность сердца и контролирует его во время процедуры с помощью небольших электродов. Во время процедуры отслеживаются все жизненно важные функции, такие как частота сердечных сокращений, артериальное давление, частота дыхания и уровень оксигенации. Устанавливаются несколько мониторов, которые показывают жизненные показатели, а также то, как катетер перемещается в сердце пациента и структуры сердца при введении красителя.
- Пациент получает седативные лекарства перед процедурой, чтобы помочь ему расслабиться. Тем не менее, он может оставаться бодрым во время процедуры.
- Импульсы ниже места введения катетера проверяются и отмечаются для последующей проверки кровообращения в конечности ниже места введения катетера.
- Местный анестетик вводится в кожу в месте введения катетера. В течение нескольких секунд после введения анестетика пациент может почувствовать некоторое жжение.
- Как только анестетик начинает действовать, вводится оболочка для введения катетера в кровеносный сосуд. Это пластиковая трубка, через которую катетер вводят в кровеносный сосуд и продвигают в сердце. Оболочка (интродьюсер) вставляется в кровеносный сосуд в паху или запястье (в настоящее время чаще всего в лучевую артерию или запястье).
- Катетер для ангиопластики вводят через оболочку в кровеносный сосуд. Врач продвигает катетер через аорту в сердце. Рентгеноскопия используется для помощи в продвижении катетера в сердце.
- Катетер продвигают в коронарные артерии. Когда катетер находится на месте, вводится контрастное вещество через катетер в коронарные артерии. Это позволяет увидеть суженный участок(и). Пациент может почувствовать соленый или металлический привкус во рту и/или кратковременную головную боль при введении контрастного вещества в вену. Эти эффекты обычно проходят за несколько минут.
- Пациенту следует сообщить врачу, если он испытывает затруднение дыхания, потливость, онемение, зуд, тошноту и рвоту, озноб или учащенное сердцебиение.
- После введения контрастного вещества делается серия быстрых последовательных рентгеновских изображений сердца и коронарных артерий.
- Когда врач обнаруживает суженную артерию, в этом месте продвигается катетер, и баллон расширяет артерию. Пациент может испытывать некоторую боль в груди или дискомфорт из-за кровотока, который временно блокирует надутый баллон. Любой дискомфорт в груди и боль должны исчезнуть, когда баллон сдувается. Однако, если пациент продолжает ощущать дискомфорт или боль в груди, шее, челюсти, спине или руке, одышку или затрудненное дыхание, он должен немедленно сообщить об этом врачу.
- Врач может несколько раз надувать и выкачивать шар, особенно если требуется вставить стент для поддержания артерии открытой. В некоторых случаях стент может быть введен в артерию до надувания баллона. Надувание баллона расширяет артерию и полностью раздувает стент.
- Врач проводит измерения, изображения или ангиографию после открытия артерии. Когда установлено, что артерия достаточно открыта, ангиопластический катетер удаляют.
- Врач может решить не удалять капельницу или катетер в течение примерно 5-6 часов, чтобы дать разжижающим кровь лекарствам, введенным во время процедуры, проявить свое действие. Пациенту рекомендуется комфортно лечь в это время.
- Если место введения катетера находится на руке, ее нужно держать на высокой подушке прямо (пластиковые доски предназначены для фиксации локтевого сустава).
Восстановление после ангиопластики и стентирования
— После проведения процедуры пациент может быть отправлен в послеоперационную палату для наблюдения или вернуться в свою больничную палату. В течение нескольких часов после процедуры ему рекомендуется оставаться в постели. Медсестра должна следить за его состоянием, проверять место введения катетера и обращать внимание на ощущения в больной ноге или руке.
— Если пациент почувствует боль в груди, давление или любые другие неприятные ощущения, а также заметит тепло, кровотечение или боль в месте введения катетера в ноге или руке, он должен немедленно сообщить об этом медсестре.
— Продолжительность постельного режима может варьироваться от двух до шести часов в зависимости от состояния пациента.
— В некоторых случаях интродьюсер (оболочка) может оставаться в месте введения катетера. В таком случае постельный режим продлится до удаления оболочки. После удаления пациенту предоставляется легкая пища.
— Влияние контрастного красителя может вызвать у пациента частые позывы к мочеиспусканию и жажду. Чтобы ускорить заживление больной ноги или руки, необходимо использовать судно или писсуар и придерживаться постельного режима.
— По окончании постельного режима пациент может встать с постели. Медсестра будет контролировать его кровяное давление в положении лежа, сидя и стоя. Пациент должен вставать с постели медленно, чтобы избежать головокружения, вызванного длительным постельным режимом.
— Если пациент испытывает боль или дискомфорт в месте введения катетера, ему могут предложить обезболивающее или продлить постельный режим.
— Пациенту будет предложено пить воду и другие жидкости, чтобы помочь организму избавиться от контрастного вещества.
— После процедуры пациент может вернуться к обычной диете, если его лечащий врач не даст других рекомендаций. Врач предоставит пациенту подробные инструкции по выписке и периоду восстановления.
Уход на дому после ангиопластики и стентирования
— При нахождении больного дома необходимо следить за состоянием места введения катетера. Важно обратить внимание на наличие кровотечения, необычных болей, отеков, изменения цвета или температуры в области введения катетера или рядом с ним. Незначительные ушибы считаются нормой. Однако, если больной замечает постоянное и обильное кровотечение из места введения катетера, необходимо немедленно сообщить об этом врачу.
— Если врач использовал запорное устройство при введении катетера, пациенту будет предоставлена конкретная информация о типе запорного устройства и правилах ухода за местом введения катетера. Под кожей в этой области может образоваться небольшой узел. Это является нормальным явлением и со временем узел исчезнет в течение нескольких недель.
— Важно поддерживать чистоту и сухость в области введения катетера. Врач должен предоставить пациенту конкретные инструкции относительно купания.
— Пациенту может быть рекомендовано избегать интенсивной физической активности. Возвращение к работе и обычной деятельности следует обсудить с врачом.
Пациент должен немедленно сообщить врачу о любых из следующих симптомов:
— Повышение температуры тела и/или озноб.
— Усиление боли, покраснение, отек, кровотечение или другие выделения из места введения катетера.
— Ощущение холода, онемение и/или покалывание или другие изменения в пораженной конечности.
— Боль в груди/давление, тошнота и/или рвота, сильное потоотделение, головокружение и/или потеря сознания.
Перспективы (прогнозы) ангиопластики и стентирования
Ангиопластика артерий способствует улучшению кровотока у большинства людей. Результаты этой процедуры зависят от места, где произошла блокада, от размера кровеносных сосудов пациента и от количества других заблокированных артерий. После проведения процедуры врач может дать пациенту дополнительные рекомендации, учитывая его индивидуальную ситуацию.
Частые вопросы
Что такое баллонная ангиопластика?
Баллонная ангиопластика – это процедура, при которой специальный катетер с надутым баллоном вводится в суженный участок артерии сердца, с целью расширить его и восстановить нормальный кровоток.
Как происходит процедура баллонной ангиопластики?
Во время процедуры баллонной ангиопластики, катетер с баллоном вводится через артерию в паховой области или запястье и прокладывается до суженного участка артерии сердца. Затем баллон надувается, что приводит к расширению суженного участка и улучшению кровотока.
Какие преимущества имеет баллонная ангиопластика при инфаркте миокарда?
Баллонная ангиопластика при инфаркте миокарда имеет несколько преимуществ. Во-первых, она позволяет быстро восстановить кровоснабжение сердца, что может спасти жизнь пациента. Во-вторых, она является менее инвазивной процедурой, чем хирургическое вмешательство, и имеет меньшую вероятность осложнений.
Как долго длится процедура баллонной ангиопластики?
Продолжительность процедуры баллонной ангиопластики может варьироваться в зависимости от сложности случая, но обычно занимает от 30 минут до 2 часов.
Каковы возможные осложнения после баллонной ангиопластики при инфаркте миокарда?
Хотя баллонная ангиопластика является относительно безопасной процедурой, возможны некоторые осложнения. Это может включать повреждение артерии, образование тромбов, реакцию на контрастное вещество или инфекцию. Однако риск таких осложнений обычно невелик и может быть уменьшен при правильной подготовке и выполнении процедуры.
Полезные советы
СОВЕТ №1
Обратитесь к квалифицированному кардиологу для оценки необходимости и возможности проведения баллонной ангиопластики при инфаркте миокарда. Только специалист сможет определить, насколько данная процедура будет эффективна и безопасна в вашем конкретном случае.
СОВЕТ №2
Следуйте всем рекомендациям врача до и после проведения баллонной ангиопластики. Это может включать прием лекарств, соблюдение диеты, физическую активность и контроль давления. Соблюдение всех рекомендаций поможет ускорить восстановление и предотвратить возможные осложнения.