Содержание
- Описание [ править | править код ]
- Отделы и топография аорты человека [ править | править код ]
- Отходящие артерии аорты человека [ править | править код ]
- Что такое брюшная аорта и где она расположена?
- Какую функцию и задачи выполняет?
- Наиболее частые патологические состояния и их осложнения
- Выводы
- Что может привести к аневризме брюшной аорты?
- Факторы риска атеросклероза аорты и формирования аневризмы:
- Как проявляется аневризма аорты в брюшной полости?
- Обследование при подозрении на аневризму
- Лечение аневризмы брюшной аорты
- Осложнения после операции
- В чем опасность аневризмы брюшной аорты без операции?
- Какой образ жизни вести пациенту с аневризмой брюшной аорты?
- Прогноз заболевания
- Частые вопросы
- Полезные советы
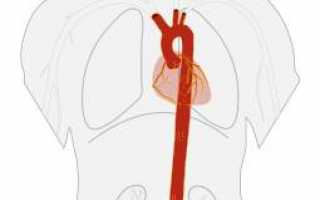
Аорта (также известная как aorta или ἀορτή) – это крупный непарный артериальный сосуд, который является частью большого круга кровообращения. Аорта состоит из трех разделов: восходящей части, дуги и нисходящей части, которая, в свою очередь, делится на грудную и брюшную части.
Описание [ править | править код ]
Восходящая часть аорты выходит из левого желудочка сердца позади левого края грудины на уровне третьего межреберья; в начальном отделе она имеет расширение — луковицу аорты (25—30 мм в поперечнике). В месте расположения клапана аорты на внутренней стороне аорты имеется три синуса. Каждый из них находится между соответствующей полулунной заслонкой и стенкой аорты. От начала восходящей части аорты отходят правая и левая венечные артерии. Восходящая часть аорты лежит позади и отчасти справа от лёгочного ствола, поднимается вверх и на уровне соединения 2 правого реберного хряща с грудиной переходит в дугу аорты (здесь её поперечник уменьшается до 21—22 мм).
Дуга аорты поворачивает влево и назад от задней поверхности 2 реберного хряща к левой стороне тела 4 грудного позвонка, где переходит в нисходящую часть аорты. В этом месте имеется небольшое сужение — перешеек. К передней полуокружности аорты с правой и левой её сторон подходят края соответствующих плевральных мешков. К выпуклой стороне дуги аорты и к начальным участкам отходящих от неё крупных сосудов (плечеголовной ствол, левые общая сонная и подключичная артерии) прилежит спереди левая плечеголовная вена, а под дугой аорты начинается правая лёгочная артерия, внизу и чуть левее — бифуркация лёгочного ствола. Сзади дуги аорты находится бифуркация трахеи. Между нагнутой полуокружностью дуги аорты и лёгочным стволом или началом левой лёгочной артерии имеется артериальная связка. В этом месте от дуги аорты отходят тонкие артерии к трахее и бронхам. От выпуклой полуокружности дуги аорты начинаются три крупные артерии: плечеголовной ствол, левая общая сонная и левая подключичная артерии.
Нисходящая часть аорты — это наиболее длинный отдел аорты, проходящий от уровня 4 грудного позвонка до 4 поясничного, где она делится на правую и левую общие подвздошные артерии; это место называется бифуркацией аорты. Нисходящую часть аорты, в свою очередь, подразделяют на грудную и брюшную части.
Грудная часть аорты находится в грудной полости в заднем средостении. Верхний участок её расположен впереди и слева от пищевода. Затем на уровне 8—9 грудных позвонков аорта огибает пищевод слева и уходит на его заднюю поверхность. Справа от грудной части аорты располагаются непарная вена и грудной проток, слева к ней прилежит париетальная плевра, у места перехода её в задний отдел левой медиастинальной плевры. В грудной полости грудная часть аорты отдаёт парные париетальные ветви; задние межреберные артерии, а также висцеральные ветви к органам заднего средостения.
Брюшная часть аорты, являясь продолжением грудной части аорты, начинается на уровне 12 грудного позвонка, проходит через аортальное отверстие диафрагмы и продолжается до уровня середины тела 4 поясничного позвонка. Брюшная часть аорты располагается на передней поверхности тел поясничных позвонков, левее срединной линии; лежит забрюшинно. Справа от брюшной части аорты находятся нижняя полая вена, спереди — поджелудочная железа, горизонтальная (нижняя) часть двенадцатиперстной кишки и корень брыжейки тонкой кишки. Брюшная часть аорты отдаёт парные париетальные ветви к диафрагме и к стенкам брюшной полости, а сама непосредственно продолжается в тонкую срединную крестцовую артерию. Висцеральными ветвями брюшной части аорты являются чревный ствол, верхняя и нижняя брыжеечные артерии (непарные ветви) и парные — почечные, средние надпочечниковые и яичниковые артерии.
Стенки артерий (свиньи, но, вероятно, и человека) обладают сегнетоэлектрическими свойствами, изменение которых может влиять на взаимодействие их с рядом веществ, например, с глюкозой или жирами [1].
Отделы и топография аорты человека [ править | править код ]
- Восходящий отдел (aorta ascendens) — начинается с широкого расширения — луковицы аорты (bulbus aortae). Длина этого отдела составляет около 6 см. Расположен он позади лёгочного ствола (truncus pulmonalis) и вместе с ним покрыт перикардом.
- Дуга аорты (arcus aortae) — на уровне рукоятки грудины аорта делает изгиб сзади и налево, перекидываясь через левый главный бронх.
- Нисходящий отдел (aorta descendens) — начинается на уровне IV грудного позвонка. Расположен он в задней части грудной клетки, слева от позвоночного столба, и постепенно отклоняется вправо. На уровне XII грудного позвонка проходит впереди позвоночника, по срединной линии. В нисходящей аорте выделяют два отдела: грудная аорта и брюшная аорта. Разделение происходит на уровне аортального отверстия диафрагмы (hiatus aorticus). На уровне IV поясничного позвонка нисходящая часть аорты делится на свои конечные ветви — правую и левую общие подвздошные артерии, так называемая — бифуркация аорты (bifurcacio aortae)
Отходящие артерии аорты человека [ править | править код ]
- Поднимающийся отдел — артерии сердца, которые идут вправо и влево (aa. coronariae dextra et sinistra).
- Дуга аорты — от правой стороны к левой: плечеголовной ствол (truncus brachiocephalicus, a. anonyma (BNA)), левая общая сонная артерия (a. carotis communis sinistra), левая подключичная артерия (a. subclavia sinistra).
- Спускающийся отдел
- Грудная аорта — артерии, которые проходят между ребрами, к пищеводу, трахее, плевре, перикарду и другим органам.
- Брюшная аорта — чревной ствол (truncus celiacus) — к желудку, печени и селезенке, верхняя и нижняя брыжеечные артерии (aa. mesentericae superior et inferior) — к кишечнику, правая и левая почечные артерии (aa. renales dextra et sinistra) и другие.
Если у человека есть пирамидальная часть щитовидной железы (что встречается в 30% случаев), то от дуги аорты также отходит нижняя щитовидная артерия — а. thyroidea ima (вторая справа). Поэтому при проведении коникотомии и трахеостомии есть риск ее повреждения, в результате чего человек медленно умирает от кровотечения в грудную полость.
Брюшная аорта является одной из главных артерий, которая обеспечивает кровью органы брюшной полости и нижние конечности. Она отдает ветви, которые снабжают кишечник, мочевыделительную и половую системы. Стенка сосуда состоит из трех слоев, которые не плотно связаны между собой, что может привести к развитию опасного заболевания – аневризмы. Большинство заболеваний брюшной аорты вызывают ее сужение или тромбоз, что приводит к ишемическим поражениям соответствующих органов и требует оперативного лечения.
Что такое брюшная аорта и где она расположена?

Структура брюшной аорты
С точки зрения анатомии, этот сосуд начинается на уровне 12-го грудного позвонка, выходя из отверстия аорты в диафрагме. В животной полости аорта смещается впереди позвоночного столба, немного левее от срединной линии. На всем протяжении сосуд отдает множество ветвей, которые обеспечивают кровоснабжение органов животной полости.
Нормальные размеры брюшной аорты:
- длина – от 13 до 15 см;
- диаметр – 18-20 мм.
Абдоминальная аорта заканчивается на уровне 4-го или 5-го поясничного позвонка, в точке раздвоения, где она делится на правую и левую подвздошные артерии.
Сзади от брюшной аорты находится позвоночник, спереди – корень тонкой кишки, поджелудочная железа и двенадцатиперстная кишка. Справа проходит нижняя полая вена, а слева – левая надпочечная железа и почка.
Ветви брюшной аорты делятся на париетальные (обеспечивающие кровоснабжение стенки живота) и висцеральные (обеспечивающие кровоснабжение внутренних органов).
К париетальным ветвям относятся следующие парные артерии:
- нижняя диафрагмальная;
- поясничные (по 4 с каждой стороны);
- непарная крестцовая.
К висцеральным ветвям относятся:
- средняя супраренальная;
- почечная;
- тестикулярная (у женщин – овариальная), которые обеспечивают кровоснабжение половых органов.
- чревной ствол, который отдает ветви к печени, желудку и селезенке;
- верхняя и нижняя брыжеечные, обеспечивающие кровоснабжение всех отделов кишечника.
На фотографии вы можете увидеть схему расположения ветвей
Структура на микроскопическом уровне
Как и вся аорта, брюшной отдел относится к эластическим артериям, стенка которых состоит из трех функциональных слоев:
- Интима – внутренний слой, который выполняет защитную, питательную и регулирующую функции. Он состоит из эпителиальных клеток – эндотелиоцитов, которые подвержены патологическим воздействиям, включая отложение липидов, что приводит к развитию атеросклероза.
- Медиа – средний слой, который обеспечивает механическую прочность и растяжимость сосуда для поддержания постоянного давления. Он состоит из соединительной ткани, содержащей эластические и коллагеновые волокна.
- Адвентиция – внешний слой, который обеспечивает защиту. Он состоит из клеток соединительной ткани, которая более плотная для обеспечения высокой прочности. Кроме того, он содержит нервные волокна и капилляры (так называемые vasa vasorum).
Эти слои не очень плотно связаны между собой, что может привести к образованию расслаивающих аневризм.
Какую функцию и задачи выполняет?
Этот сосуд играет очень важную роль, так как он обеспечивает кровью всю полость живота и нижние конечности, обогащая их кислородом и питательными веществами. Фактически, аорта полностью поддерживает работу пищеварительной и мочеполовой систем организма, поэтому любые проблемы с этим сосудом могут привести к нарушениям в функционировании соответствующих органов.
Кроме того, аорта также играет важную роль в поддержании нормального кровяного давления благодаря своей эластичности. Во время сокращения сердца, большой объем крови растягивает стенку аорты, а во время расслабления она возвращается в исходное состояние. Этот механизм предотвращает слишком большое различие между систолическим и диастолическим давлением.
Состояние стенок аорты имеет огромное влияние на кровоток. В норме, кровь должна течь линейно и плавно. Однако, если на стенках появляются выпячивания или карманы, то возникают завихрения, что приводит к хаотическому течению крови. В таком течении присутствует сильное трение, что замедляет скорость и нарушает кровоснабжение тканей.
Наиболее частые патологические состояния и их осложнения
Сердечно-сосудистые заболевания являются одной из трех основных причин смерти. В эту группу входят различные патологии аорты, включая брюшную часть.
Среди заболеваний брюшной аорты выделяют следующие:
- Облитерирующий атеросклероз – это наиболее распространенное заболевание, которое возникает из-за нарушения обмена липидов. Оно характеризуется отложением жировых комплексов внутри артерии и разрастанием соединительной ткани. Это приводит к уменьшению эластичности сосуда, образованию бляшек, сужению просвета и затруднению кровотока. Также возможны тромбоэмболические осложнения (чаще всего инфаркт мезентериальных артерий) и вазоренальная гипертензия. Лечение включает применение лекарственных препаратов (антихолестериновые средства) и диету.
- Аневризма – это увеличение диаметра сосуда более чем в 2 раза. Оно чаще всего возникает из-за гипертонической болезни. При этом нарушается кровоток, могут образовываться тромбы. Характеризуется болью и пульсацией в области живота. Лечение данной патологии может быть плановым или экстренным оперативным вмешательством.
- Расслаивающая аневризма – это разрыв интимы, при котором кровь проникает между слоями стенки сосуда, вызывая их разделение и образование патологических полостей. Это считается самой опасной формой аневризмы, так как существует высокий риск полного разрыва и смерти пациента.
- Артериовенозная аневризма – обычно возникает в результате травмы, при которой образуется патологическое соединение между артерией и веной, что приводит к оттоку крови из аорты. Это приводит к значительной нагрузке на правый желудочек. В результате развивается сердечная недостаточность и венозная стаза.
- Аортит – это воспалительное заболевание стенки артерии, вызванное бактериальной или вирусной инфекцией, аутоиммунной реакцией. Это частая причина аневризм и тромбоэмболий.
- Неспецифический аортоартериит (болезнь Такаясу) – это аутоиммунное воспалительное заболевание, при котором стенка сосуда склерозируется, что приводит к ухудшению кровоснабжения нижних конечностей. Одним из осложнений этой патологии является вазоренальная гипертензия. На ранних стадиях лечение включает применение глюкокортикостероидов, симптоматическую терапию, в дальнейшем может потребоваться операция.
- Синдром Лериша – это заболевание, при котором просвет дистальных отделов брюшной аорты и ее ветвей сужается. Это приводит к ишемии соответствующих органов. Чаще всего оно является осложнением таких стенозирующих патологий, как атеросклероз или неспецифический аортоартериит. Также врожденные пороки могут быть причиной данного синдрома. Классические симптомы включают перемежающуюся хромоту, отсутствие пульсации периферических артерий и эректильную дисфункцию.
- Инфаркт мезентериальных артерий – это одно из самых опасных осложнений, которое характеризуется ишемией висцеральной брюшины и кишечника из-за закупорки сосуда тромбом. К этой патологии приводят сердечно-сосудистые заболевания, врожденные и приобретенные пороки, нарушения ритма. В результате развивается некроз тканей и перитонит. Смертность составляет до 60%.
Выводы
Как часть крупнейшей в человеческом организме артерии – аорты, ее брюшной отдел играет важную роль в обеспечении нормального функционирования сосудистой системы. Кроме того, этот сосуд обеспечивает кровью важные органы, такие как кишечник, мочеполовые органы и нижние конечности. Облитерирующие болезни абдоминальной аорты приводят к недостаточному кровоснабжению этих органов и развитию ишемических изменений, что может привести к полной или частичной потере их функции.
Для подготовки материала использовались следующие источники информации.
В настоящее время ускоренный ритм жизни, нехватка времени и постоянная занятость лиц молодого и среднего возраста все чаще приводят к тому, что люди не уделяют должного внимания своему здоровью, даже если что-то их беспокоит. Однако стоит помнить, что многие опасные заболевания, вызывая в начале лишь небольшой дискомфорт, могут привести к серьезным проблемам в будущем. Это особенно относится к аневризме брюшной аорты.
Аорта является самым крупным и важным сосудом в организме человека. Она переносит кровь от сердца к другим органам и проходит вдоль позвоночника в грудной и брюшной полостях. Диаметр аорты в брюшной полости составляет от 15 до 32 мм, и именно в этой части чаще всего (в 80% случаев) развивается аневризма. Аневризма – это выпячивание или выбухание стенки сосуда, вызванное атеросклерозом, воспалением или травмой.
Выделяют несколько видов аневризм брюшной аорты:
- По локализации поражения: супраренальная (выше почечных артерий), инфраренальная (ниже почечных артерий) и тотальная (на всем протяжении).
- По диаметру: малая (3 – 5 см в диаметре), средняя (5 – 7 см), большая (более 7 см) и гигантская (значительно больше нормального диаметра сосуда).
- По характеру: не осложненная и осложненная (разрыв, расслаивание, образование тромбов на стенке аорты).
- По форме: мешотчатая и веретенообразная. Различие между ними заключается в том, что мешотчатая аневризма занимает менее половины диаметра аорты, если представить ее в поперечном сечении, а веретенообразная аневризма – это выпячивание стенки практически по всему диаметру.
- По строению стенки выпячивания: истинная, ложная и расслаивающая. Истинная аневризма образована всеми слоями стенки сосуда (внутренней, средней и наружной), а ложная представлена рубцовой тканью, замещающей нормальную стенку аорты в этом участке. Расслаивающая аневризма представляет собой расхождение слоев стенки сосуда и проникновение крови между ними.
Аневризма брюшной аорты встречается у 5% мужчин старше 60 лет. Опасность аневризмы заключается в том, что истонченная стенка в месте выпячивания может не выдержать давления крови и разорваться, что приведет к смертельному исходу. Смертность при таких осложнениях высока и составляет 75%.
Что может привести к аневризме брюшной аорты?
Факторы, приводящие к развитию аневризмы:
- Наиболее распространенной причиной аневризмы является атеросклероз. В 73-90% случаев выпячивание стенки брюшной аорты происходит из-за накопления атеросклеротических бляшек, которые повреждают внутреннюю оболочку сосуда.
- Воспалительные заболевания аорты, такие как туберкулез, сифилис, микоплазмоз, неспецифический аортоартериит, бактериальный эндокардит и ревматизм.
- Генетические нарушения, которые делают стенку сосуда слабой (дисплазия соединительной ткани, синдром Марфана).
- Травматические повреждения стенки сосуда, которые могут возникнуть после травм живота, груди или позвоночника.
- Редко после операций на аорте могут образоваться ложные аневризмы в местах соединения.
- Грибковые инфекции аорты у людей с иммунодефицитом (ВИЧ-инфекция, наркомания) или вследствие попадания грибков в кровь (сепсис).
Факторы риска атеросклероза аорты и формирования аневризмы:
- Мужчины чаще страдают от аневризм, хотя они также встречаются у женщин.
- С возрастом более 50-60 лет, эластичность сосудов организма нарушается, что делает стенки аорты более подверженными повреждающим факторам.
- Наличие аневризмы у близких родственников, дисплазия соединительной ткани и генетическая предрасположенность также являются факторами риска.
- Курение негативно влияет на сердечно-сосудистую систему, так как вещества, содержащиеся в сигаретах, повреждают внутреннюю оболочку сосудов и повышают риск развития гипертонии.
- Злоупотребление алкоголем также токсично для сосудов.
- Сахарный диабет повреждает внутреннюю оболочку сосудов и аорты, способствуя их отложению.
- Избыточный вес является фактором риска.
- Артериальная гипертензия также повышает риск развития аневризмы.
- Повышенный уровень холестерина также является фактором риска.
Состояния, которые могут привести к разрыву аневризмы
- Гипертонический криз
- Избыточная физическая нагрузка
- Травма, например, в результате ДТП
Как проявляется аневризма аорты в брюшной полости?
Неосложненная аневризма малых размеров может не проявляться клинически в течение нескольких лет и обнаруживается случайно при проведении обследования по другим причинам. Аневризма больших размеров проявляется следующими признаками:
- Наиболее распространенным симптомом аневризмы являются тупые боли в животе, которые имеют тянущий или распирающий характер.
- Могут возникать дискомфорт и ощущение тяжести в левой околопупочной области.
- Пациент может почувствовать пульсацию в животе.
- Возможны нарушения пищеварения, такие как тошнота, отрыжка, неустойчивый стул и потеря аппетита.
- Могут возникать боли в пояснице, онемение и похолодание нижних конечностей.
Если у пациента появляются указанные признаки, рекомендуется обратиться к врачу для проведения обследования, поскольку они могут быть симптомами аневризмы брюшной аорты.
Обследование при подозрении на аневризму
При отсутствии признаков, диагноз может быть случайно установлен, например, при проведении УЗИ для выявления заболеваний желудка, кишечника или почек.
Если есть клинические признаки аневризмы, врач, подозревающий данное заболевание, проводит осмотр пациента и назначает дополнительные методы исследования. При осмотре определяется пульсация передней стенки живота в положении лежа на спине, при прослушивании живота можно услышать систолический шум в области аневризмы, при пальпации живота можно ощутить объемное пульсирующее образование, похожее на опухоль.
Из инструментальных методов назначаются:
- УЗИ и дуплексное сканирование брюшной аорты – позволяют визуализировать выпячивание в стенке аорты, определить местоположение и протяженность аневризмы, оценить скорость и характер кровотока в этой области, выявить атеросклеротическое поражение стенки и наличие тромбов рядом с ней.
- КТ или МРТ брюшной полости могут быть назначены для уточнения местоположения образования и оценки распространения аневризмы на отходящие артерии.
- ангиография назначается в случае неясного диагноза после предыдущего обследования. Она заключается во введении рентгеноконтрастного вещества в периферическую артерию и проведении рентгеновского снимка после попадания вещества в аорту.
- рентгенография брюшной полости может быть информативной, если в стенках аневризмы отложены кальциевые соли и произошло их обезыскушение. Тогда на рентгенограмме можно проследить контуры и протяженность выпячивания, так как брюшной отдел нормальной аорты в норме не виден.
Лечение аневризмы брюшной аорты
Лекарственных препаратов, способных излечить аневризму, не существует. Однако пациенты все равно должны принимать назначенные врачом препараты для профилактики повышения артериального давления, которое может спровоцировать разрыв аневризмы, и для предотвращения дальнейшего повреждения сосудистой стенки. Существуют различные группы лекарственных средств, которые могут быть назначены:
- Кардиотропные препараты, такие как Престариум, Рекардиум, Верапамил, Нолипрел и другие.
- Антикоагулянты и антиагреганты, которые предотвращают образование тромбов в кровеносных сосудах. К ним относятся Кардиомагнил, ТромбоАсс, Аспикор, Варфарин, Клопидогрель. Однако их следует применять с осторожностью, так как они могут способствовать кровотечению при разрыве аневризмы.
- Липидснижающие средства, такие как Аторвастатин, Розувастатин и другие, которые помогают нормализовать уровень холестерина в крови и предотвращают его отложение на стенках сосудов.
- Антибиотики и противогрибковые средства, которые применяются при воспалительных процессах в аорте.
- Противовоспалительные препараты, такие как НПВС-диклофенак, кортикостероиды-преднизолон, которые используются при ревматическом поражении сердца и аорты.
- Лекарства, направленные на коррекцию уровня глюкозы при сахарном диабете и других заболеваниях.
Эффективное лечение аневризмы возможно только хирургическим путем. Операция может быть плановой или экстренной, в зависимости от состояния пациента. Показания для плановой операции включают неосложненную аневризму размером более 5 см, в то время как экстренная операция выполняется при расслаивании или разрыве аорты.
В обоих случаях операция проводится под общим наркозом с использованием искусственного кровообращения. Хирург делает разрез передней брюшной стенки для доступа к брюшной аорте. Затем хирург накладывает зажимы сверху и снизу аневризмы, удаляет ее стенки и подшивает искусственный протез к неповрежденным участкам аорты выше и ниже аневризмы.
Протез представляет собой синтетическую трубку, которая хорошо интегрируется в организме и не требует замены на протяжении всей жизни пациента. Иногда используется протез, раздвоенный на конце, для протезирования аорты ниже места ее раздвоения при поражении подвздошных артерий. Продолжительность операции составляет около 2-4 часов.
После закрытия операционной раны пациент переводится в реанимационное отделение, где находится под наблюдением в течение 5-7 суток. Затем пациент проводит еще две-три недели или дольше в профильном отделении, в зависимости от течения послеоперационного периода, после чего выписывается домой под наблюдение кардиолога и кардиохирурга в поликлинике.
Существуют противопоказания для плановой операции, такие как острый инфаркт миокарда, острый инсульт (не ранее, чем через 6 недель после возникновения), хроническая сердечная недостаточность на поздних стадиях, тяжелая недостаточность функции печени и почек, острые инфекционные заболевания, декомпенсация сопутствующих заболеваний (сахарный диабет, бронхиальная астма и другие), острая хирургическая патология (панкреатит, аппендицит, холецистит и другие).
При плановой операции пациент и врач имеют достаточно времени для подготовки, что позволяет тщательно обследовать пациента с учетом возможных противопоказаний и оценить компенсаторные возможности организма. В случае экстренной операции противопоказаний нет, так как риск операции намного меньше, чем риск осложнений аневризмы, поэтому любой пациент с подозрением на разрыв аневризмы должен быть немедленно прооперирован.
В 90-х годах прошлого века было опробовано устройство для протезирования аорты, называемое графт-стентом. Это протез аорты, состоящий из ствола и двух ножек, который вводится катетером под контролем рентгенотелевидения через бедренную артерию к аневризме и самоукрепляется в стенках аорты специальными крючками.
Эндоваскулярная операция проводится без разреза передней брюшной стенки под местным или общим наркозом и имеет длительность 1-3 часа. Ее преимущества включают меньшую травматичность по сравнению с открытой операцией и более быстрое восстановление организма. Однако у нее есть и недостатки, так как сама аневризма не удаляется, а протез вставляется внутрь выпячивания. В результате аневризма продолжает существовать, и со временем выпячивание стенки аорты распространяется выше места прикрепления стента, что может привести к развитию осложнений. Часто требуется проведение обычной операции, поэтому эндоваскулярная операция проводится реже, чем открытая.
Массовое распространение эндопротезирования ограничено высокими затратами на приобретение графт-стентов (стоимость одного протеза за рубежом составляет около 500 тысяч рублей, а стоимость самой операции – 20-40 тысяч рублей), особенно учитывая, что стент должен быть изготовлен индивидуально для каждого пациента. В России данная операция относится к высокотехнологичным видам помощи и проводится в некоторых клиниках по квотам Минздрава РФ. Открытые операции, особенно экстренные, проводятся бесплатно.
Осложнения после операции
- Смертность после операции в плановом порядке составляет от 0 до 0,34% в год в отдаленном периоде.
- Летальность после операции по удалению разрыва аневризмы в первые два месяца составляет 90%.
- Уровень смертности во время операции сильно разнится:
- для плановых операций составляет 7-10%;
- для операций по удалению разрыва аневризмы – 40-50%;
- для эндопротезирования – 1%.
Представленная статистика и опыт хирургов показывают, что плановая операция является более предпочтительной для пациента, поскольку отсрочка операции при наличии показаний может представлять угрозу для жизни. Однако, даже при тщательной подготовке пациента и оценке рисков операции, возможны осложнения после операции. Они встречаются редко и составляют менее 4%.
Осложнения в раннем послеоперационном периоде
- отек легких
- отек мозга
- почечная недостаточность
- расхождение и воспаление операционной раны
- нарушения свертываемости крови и кровотечения во внутренних органах
- при эндопротезировании – эндолики, или негерметичность установленного протеза
- тромбоэмболические осложнения – отрыв и попадание тромбов в артерии кишечника, нижних конечностей, головного мозга, в легочную артерию.
Профилактика осложнений включает тщательный выбор протеза, интенсивное наблюдение за пациентом после операции, прием антибиотиков и гепарина по стандартной хирургической схеме.
В отдаленном периоде встречаются
- инфекция протеза (0.3 – 6%)
- протезно-кишечная фистула (менее 1%)
- тромбоз протеза (3% в течение 10 лет после операции)
- сексуальная дисфункция (менее 10% в первый год после операции)
- послеоперационная грыжа.
Профилактика отдаленных осложнений включает назначение антибиотиков при любых инвазивных исследованиях, стоматологических, гинекологических и урологических процедурах, если они сопровождаются проникновением в ткани организма; пожизненный прием статинов, антиагрегантов, бетаблокаторов и ингибиторов АПФ. Профилактикой импотенции служит аккуратное выделение подвздошных артерий и аорты во время операции, чтобы не повредить близлежащие нервы.
В чем опасность аневризмы брюшной аорты без операции?
Данное заболевание может привести к серьезным осложнениям, таким как расслоение, разрыв или тромбоз аорты.
Расслаивающая аневризма брюшной аорты
Это состояние возникает из-за постепенного истончения стенок аорты и проникновения крови в их оболочку, вызывая образование гематомы. Эта гематома распространяется, пока стенка аорты не лопается под давлением крови, что приводит к разрыву аорты.
- Симптомы: резкая боль в животе или спине, резкая слабость, бледность, снижение артериального давления, холодный пот, потеря сознания, коллапс, шок и даже смерть. Иногда пациенты не успевают доехать до больницы.
- Диагностика: экстренное УЗИ брюшной полости, при необходимости – КТ или МРТ.
- Лечение: экстренная операция.
Разрыв аорты
В этом случае кровь из аорты прорывается в брюшную полость или забрюшинное пространство. Симптомы, диагностика и лечение аналогичны расслаивающей аневризме аорты. Шоковое состояние и смерть возникают из-за обильной потери крови и нарушений работы сердца.
Тромбоз аневризмы
Это редкое состояние, при котором просвет аневризмы полностью закупоривается тромбами. Обычно образуются тромбы, прикрепленные к стенкам аневризмы, которые могут переноситься с кровотоком в более мелкие артерии и вызывать их закупорку (почечные, подвздошные артерии, артерии нижних конечностей).
- Признаки: при тромбозе почечной артерии – внезапная сильная боль в пояснице, отсутствие мочеиспускания, общее плохое самочувствие, тошнота, рвота; при тромбозе подвздошных и бедренных артерий – внезапное похолодание нижних конечностей (одной или обеих), интенсивная боль, быстрое посинение кожи ног, нарушение двигательной функции.
- Диагностика: УЗИ и дуплексное сканирование
- Лечение: антикоагулянтная терапия, хирургическое удаление тромба.
Какой образ жизни вести пациенту с аневризмой брюшной аорты?
До операции. Если аневризма небольшая (до 5 см) и не требует плановой операции, врачи принимают ожидающую тактику и наблюдают за пациентом. Пациент должен регулярно посещать врача для обследования. Если аневризма быстро растет (более 0,5 см в полгода), пациенту будет назначена операция.
После операции пациент должен регулярно посещать врача. В первый год после операции – ежемесячно, затем – раз в полгода на второй год и далее – раз в год.
Кроме того, как до, так и после операции, пациенту необходимо принимать назначенные врачом лекарства. Для профилактики роста аневризмы и осложнений рекомендуется соблюдать следующие простые меры по поддержанию здорового образа жизни:
-
Правильное питание и контроль веса. Исключите из рациона жирную, жареную, острую и соленую пищу. Ограничьте потребление животных жиров и кондитерских изделий. Рекомендуется употреблять свежие овощи и фрукты, злаковые, кисломолочные продукты, нежирные сорта птицы, мяса и рыбы, соки, компоты и морсы. Рекомендуется питаться 4-6 раз в день небольшими порциями. Приготавливайте пищу на пару, варите или тушите.
-
Снижение уровня холестерина. Принимайте статины по назначению врача и ограничьте потребление холестерина с пищей.
-
Контроль артериального давления. Исключите психоэмоциональные стрессы, тяжелый физический труд. Регулярно принимайте лекарства, нормализующие давление, и ограничьте потребление соли.
-
Полное прекращение курения и употребления алкоголя. Курение способствует росту аневризмы, а алкоголь повышает давление, что может привести к сосудистой катастрофе.
-
Исключение значительных физических нагрузок. В раннем послеоперационном периоде рекомендуется соблюдать постельный режим с постепенным восстановлением активности. Занятия спортом не рекомендуются. Можно совершать небольшие прогулки.
-
Коррекция сопутствующих заболеваний, таких как сахарный диабет, заболевания сердца, печени, почек и других.
Прогноз заболевания
Прогноз в случае отсутствия лечения является неблагоприятным, поскольку естественное развитие заболевания может привести к осложнениям и смертельному исходу.
- Смертность при небольших размерах аневризмы (до 4-5 см) составляет менее 5% в год, в то время как при размерах 5-9 см и более она достигает 75% в год.
- Смертность после обнаружения аневризмы средних и больших размеров в первые два года является высокой и составляет 50-60%.
- Прогноз после разрыва аорты является крайне неблагоприятным, поскольку 100% пациентов без лечения умирают немедленно, а 90% – в первые два месяца после операции.
- Прогноз после планового лечения является благоприятным, с высокой 5-летней выживаемостью после операции в размере 65-70%.
Частые вопросы
1. Где находится брюшная аорта у человека?
Брюшная аорта у человека находится в брюшной полости, в передней части позвоночника.
2. Какова роль брюшной аорты в организме?
Брюшная аорта является главным артериальным сосудом, который обеспечивает кровоснабжение органов и тканей брюшной полости, таких как желудок, печень, селезенка, почки и кишечник.
3. Какие заболевания могут быть связаны с брюшной аортой?
Среди заболеваний, связанных с брюшной аортой, наиболее распространенными являются аневризмы брюшной аорты, которые представляют собой утолщение и расширение стенок аорты. Это состояние может быть опасным и требует медицинского вмешательства.
4. Какие факторы могут способствовать развитию аневризмы брюшной аорты?
Факторы, которые могут способствовать развитию аневризмы брюшной аорты, включают курение, высокое артериальное давление, атеросклероз (отложение жировых отложений на стенках сосудов) и семейную предрасположенность.
5. Каким образом можно обнаружить аневризму брюшной аорты?
Обнаружение аневризмы брюшной аорты может быть осуществлено с помощью различных методов, включая ультразвуковое исследование, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Полезные советы
СОВЕТ №1
Если вы хотите узнать, где находится брюшная аорта у человека, рекомендуется обратиться к анатомическим атласам или посетить специализированные медицинские ресурсы. Там вы сможете найти детальные фотографии и схемы, которые помогут вам лучше понять анатомию и расположение этого органа.
СОВЕТ №2
Если у вас есть конкретные симптомы или беспокоящие вопросы, связанные с брюшной аортой, рекомендуется обратиться к врачу. Только квалифицированный специалист сможет провести необходимые исследования и дать точные ответы на ваши вопросы.