Содержание

Вульвит у женщин может быть вызван инфекциями, передающимися во время полового акта, такими как трихомониаз, хламидиоз и гонорея. В медицине такая форма недуга называется специфическим вагинитом. Также возможна туберкулезная этиология вульвита, если в организме есть другие очаги (например, в легких или костях).
Организм женщины реагирует на патогенные бактерии воспалением, что сопровождается покраснением слизистых оболочек и сильным зудом.
В репродуктивном возрасте вульвит чаще всего возникает из-за снижения иммунитета. У женщин может быть ослаблен организм из-за инфекционных или вирусных заболеваний, неправильного питания, недостатка витаминов или длительного приема определенных лекарственных препаратов.
Факторами риска развития воспалительного процесса в гениталиях являются систематическое употребление больших доз алкоголя или наркотиков.

А здесь можно узнать больше о симптомах и лечении трихомонадного вагинита.
Среди наиболее распространенных причин вульвита у женщин выделяют следующие:
- нерегулярное использование средств интимной гигиены, особенно во время менструаций;
- образование опрелостей в складках кожи, что часто встречается у женщин с избыточным весом;
- микротравмы и царапины, возникающие от расчесывания кожи вокруг наружных половых органов;
- частое использование синтетического нижнего белья и ношение тесной одежды, которая прикасается к половым органам;
- наличие проблем с кожей, таких как экзема или дерматит;
- аллергия на компоненты средств для умывания, прокладок и тампонов;
- ожирение;
- вирусные и воспалительные заболевания, такие как грипп и пневмония;
- цистит;
- ослабленный иммунитет.
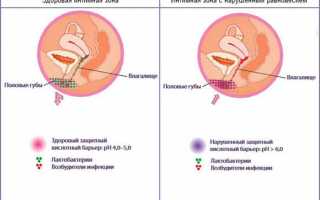
Вульвит часто возникает на фоне уже существующих проблем с эндокринной и половой системой женщины. Риск воспаления значительно возрастает, если у женщины в анамнезе есть сахарный диабет или кольпит (вагинит). Болезнь также может возникнуть во время беременности из-за изменений во влагалищной микрофлоре и иммунитете женщины.
Причинами воспаления могут быть длительный прием антибиотиков, оральных контрацептивов и некоторых гинекологических проблем, связанных с низким уровнем эстрогенов.
Формы вульвита различаются в зависимости от факторов, способствующих его появлению. В гинекологии выделяют следующие формы:
- атопическая форма, вызванная аллергической реакцией;
- кандидозный вульвит, вызванный грибковой инфекцией наружных половых органов;
- атрофическая форма, которая характерна для женщин пожилого и старческого возраста, а также при эндокринных заболеваниях, влияющих на состояние слизистой оболочки;
- бактериальный вульвит, вызванный патогенной микрофлорой влагалища.
Форма проявления болезни влияет на схему лечения, которую может определить только врач-гинеколог. Для лечения данной патологии используются различные препараты для внутреннего и наружного применения. Часто воспаление вульвы сочетается с воспалением влагалища, поэтому часто используется термин “вульвовагинит”.
Более подробно о причинах и видах вульвита и вульвовагинита можно узнать из этого видео:
Симптомы острой формы
Первыми признаками данного заболевания являются боли в области внешних половых органов. Их интенсивность усиливается при ходьбе и в сидячем положении. Вскоре появляются такие неприятные ощущения, как боль и жжение при мочеиспускании, сильный зуд в области промежности и повышение температуры. При внешнем осмотре можно заметить покраснение вульвы, выделение сукровицы или гноя из влагалища.
Если не начать лечение вовремя, воспалительный процесс распространится на внутренние поверхности бедер и область мочеиспускательного канала, а на слизистых оболочках половых органов появятся язвочки, которые причинят женщине сильные страдания.
Если причиной заболевания является грибковая инфекция, к указанным симптомам добавятся специфические творожистые выделения из влагалища и образование белого налета на слизистых оболочках.
В общем виде симптомы острой формы вульвита можно описать следующим образом:
- покраснение и отек в области внешних половых органов;
- наличие выделений из влагалища (это может быть сукровица, гной, творожистая или водянистая субстанция);
- при пальпации можно обнаружить увеличенные лимфатические узлы в области промежности и паха;
- острые боли при движении, мочеиспускании и прикосновении;
- постоянный мучительный зуд и жжение;
- появление язвочек и пузырьков, наполненных гноем;
- при хронической форме заболевания могут обнаруживаться синехии, особенно у маленьких девочек.
Эффективность лечения вульвита зависит от своевременного обращения к врачу, поэтому при появлении первых симптомов болезни необходимо немедленно обратиться к гинекологу.
Диагностика заболевания
Для установления правильного диагноза большое значение имеет определение специфических признаков вульвита, поскольку его клиническая картина часто очень схожа с проявлениями других гинекологических и эндокринных болезней, например, сахарного диабета или герпеса. Особенно важна дифференциальная диагностика для детей, так как схожие симптомы возникают при таких патологиях, как скарлатина или корь.
Если при обращении женщины к гинекологу возникает подозрение на вульвит, врач в первую очередь должен собрать анамнез, который включает следующие обязательные вопросы:
- Время появления первых выделений из влагалища, их характер.
- Наличие сопутствующих симптомов – болезненные ощущения при ходьбе, проблемы с мочеиспусканием.
- Принимались ли какие-либо лекарственные средства, были ли попытки самостоятельного выбора лекарств.
- Характер половой жизни, наличие постоянного партнера.
- Какие были перенесены инфекционные заболевания, имелись ли случаи хирургического вмешательства.
- Количество беременностей, их исход, сколько сделано абортов, появлялись ли при этом осложнения.
Следующим этапом диагностики является гинекологический осмотр, в ходе которого проводятся такие врачебные манипуляции:
- Влагалищное исследование с помощью обеих рук, в ходе которого определяется размер матки, состояние яичников и шейки матки, наличие эрозий, патологий придатков, которые возможно определить при помощи пальпации.
- Анализируется болезненность внутренних и наружных половых органов.
После первичного осмотра при подозрении на вульвит специалист обязательно назначает следующие анализы:
- Мазок со стенок влагалища для определения наличия патогенной микрофлоры и повышенного уровня лейкоцитов.
- Анализ выделений из вульвы для выявления резистентности к различным антибиотикам.
- ПЦР-анализ для определения инфекций, передающихся половым путем.
- Общий анализ мочи для дифференцированной диагностики цистита и других воспалительных заболеваний половой системы.
- Анализ на сахар для исключения или подтверждения сахарного диабета.
Лечение вульвита
Терапия должна проводиться в строгом соответствии с предписаниями врача, так как схема лечения зависит от формы болезни и ее причин. Современная медицина предлагает широкий выбор лекарственных препаратов для медикаментозной терапии данного заболевания, но также существуют и народные рецепты, которые врач может рекомендовать в качестве дополнительной терапии.
Мази в домашних условиях
Для лечения вульвита широко применяются мази различного действия. Выбор мази зависит от характера заболевания и его причин. Важно отметить, что только врач может назначить данную форму лечения, и она эффективна только на ранних стадиях болезни.
Популярность мазей объясняется их удобством использования в домашних условиях и возможностью применения у детей.
Противогрибковые мази
Эти медицинские препараты назначаются в случае, если заболевание вызвано грибками типа Candida. Наиболее часто используются следующие препараты:
- Клотримазол. Это средство хорошо помогает при грибковых инфекциях. Курс лечения обычно составляет около 15 дней, и пациенты обычно чувствуют значительное облегчение уже через три дня использования препарата.
- Пимафуцин. Основным действующим веществом этой мази является антибиотик натамицин. Препарат не имеет побочных эффектов, поэтому его можно использовать у детей, беременных женщин и кормящих матерей.
- Нистатин. Этот препарат широко применяется в гинекологии для лечения грибковых инфекций половых органов. Он также эффективен при лечении молочницы.
Гормональные препараты
Гормональные средства назначаются в случаях, когда вульвит вызван аллергическими реакциями, а также подросткам в период гормональной перестройки:
- Гидрокортизон. Лечение проводится в течение двух недель, мазь хорошо облегчает симптомы заболевания, такие как зуд, покраснение и боль.
- Овестин. Действие препарата направлено на повышение уровня эстрогенов, поэтому он активно назначается женщинам в период менопаузы.
Врач-гинеколог обязательно должен предупредить пациентку о том, что самолечение гормональными препаратами или нарушение прописанной дозировки может нанести вред организму.
Антибактериальные средства
Выбор мази зависит от выявленного возбудителя болезни, так как некоторые бактерии могут быть устойчивы к определенным препаратам.
- Синтомициновая мазь. Этот препарат успешно применяется в терапии вульвита уже много лет. Он быстро облегчает симптомы, снимает зуд и способствует быстрому заживлению ран и язв.
- Тридерм. Этот крем эффективен благодаря сочетанию активных веществ. Обычно он используется в комплексной терапии. Препарат не рекомендуется использовать женщинам в период беременности и кормления грудью.
- Эритромициновая мазь. При назначении этого препарата необходимо учитывать его эффективность против конкретных бактерий, вызвавших заболевание.
При выборе антибактериальных препаратов необходимо помнить, что эффективное лечение часто возможно только в сочетании с другими препаратами.
Среди мазей, используемых при лечении вульвита, следует также отметить заживляющие препараты, которые помогают восстановить слизистые оболочки половых органов.
Растворы
Растворы назначаются в качестве дополнительной терапии. Чаще всего используются такие известные антибактериальные препараты, как Мирамистин и Хлоргексидин, которые рекомендуется использовать для орошения вульвы несколько раз в день.
Медикаментозное лечение
Лекарственные препараты в комплексной терапии вульвита назначаются в зависимости от причин заболевания. Важно также лечить сопутствующие заболевания, чтобы предотвратить рецидивы.
Обычно проводится курс антибактериальных препаратов, противовоспалительных и антигистаминных средств, витаминов и иммуностимуляторов. Схему приема и состав комплексной терапии может определить только врач-гинеколог.
Женщинам во время лечения также можно рекомендовать использование некоторых лекарственных трав для спринцевания, например ромашки, но перед применением необходимо убедиться в отсутствии аллергической реакции.
Рекомендуем ознакомиться с информацией о остром цервиците. Вы узнаете о причинах, симптомах, диагностике, лечении и осложнениях этого заболевания.
А здесь подробнее о причинах и лечении эндометрита.
При правильном и своевременном лечении вульвит имеет хорошие прогнозы на полное выздоровление. Для предотвращения рецидивов женщине необходимо уделять особое внимание личной гигиене и строго следовать всем рекомендациям врача-гинеколога.
Полезное видео
В данном видео вы можете ознакомиться с информацией о симптомах, методах диагностики и возможностях лечения вульвита/вульвовагинита.
Частые вопросы
Что такое вульвит и какие симптомы он вызывает?
Вульвит – это воспаление наружных половых органов у женщин. Он может проявляться различными симптомами, включая зуд, жжение, отечность, покраснение кожи вокруг влагалища и вульвы, болезненность при мочеиспускании или половом акте, а также выделения из влагалища.
Какие факторы могут способствовать развитию вульвита?
Различные факторы могут способствовать развитию вульвита, включая инфекции (например, грибковые или бактериальные инфекции), аллергические реакции на определенные продукты гигиены или средства для интимной гигиены, раздражение от неправильного использования прокладок или тампонов, а также химические раздражители, такие как мыло или парфюмированные средства.
Как проводится лечение вульвита?
Лечение вульвита зависит от его причины. Если вульвит вызван инфекцией, то может потребоваться применение антибиотиков или противогрибковых препаратов. В случае аллергической реакции, необходимо исключить контакт с аллергеном и применять противоаллергические средства. Также важно соблюдать правила гигиены, избегать травматических воздействий на вульву и использовать натуральные, безопасные средства для интимной гигиены.
Как можно предотвратить развитие вульвита?
Для предотвращения развития вульвита рекомендуется соблюдать правила гигиены, использовать натуральные и безопасные средства для интимной гигиены, избегать использования агрессивных химических средств или продуктов, которые могут вызывать аллергическую реакцию. Также важно избегать длительного ношения влажных или грязных прокладок, использовать прокладки и тампоны с низким уровнем абсорбции, а также избегать травматических воздействий на вульву.
Полезные советы
СОВЕТ №1
При первых симптомах вульвита, таких как зуд, покраснение или отечность наружных половых органов, обратитесь к врачу-гинекологу. Только профессиональный медицинский осмотр и анализы позволят точно определить диагноз и назначить эффективное лечение.
СОВЕТ №2
При лечении вульвита рекомендуется следовать гигиеническим правилам. Избегайте использования агрессивных моющих средств и парфюмерии в области вульвы. Регулярно промывайте вульву теплой водой или специальными мягкими гигиеническими средствами, рекомендованными врачом.