Содержание
- Что это такое
- Почему возникает дефект
- Патофизиологические изменения
- Как определить болезнь
- Лечение
- Прогноз на выздоровление
- Можно ли заподозрить дефект в утробе
- Что такое первичный дефект межпредсердной перегородки?
- Диагностика ДМПП
- Дефект межпредсердной перегородки — лечение в Израиле
- Устранение ДМПП методом правосторонней антеролатеральной мини-торакотомии с применением эндоскопической техники (Port Access). Долгосрочное влияние на развитие молочных желёз у девочек.
- Клинические исследования
- Частые вопросы
- Полезные советы
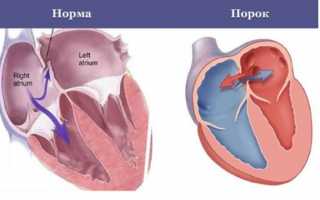
Ко мне в офис вбежали встревоженные родители двухлетней девочки: «Мы знаем, что у нашей малышки есть открытое овальное окно, а врач на ультразвуковом исследовании сказал, что у нас дефект межпредсердной перегородки! Разве это не одно и то же?» Давайте попробуем разобраться, что такое дефект межпредсердной перегородки у детей, и какова его опасность в различные периоды жизни.
Что это такое
Перегородка между предсердиями – это особая структура. Для обеспечения нормального кровоснабжения всех органов плода необходимо, чтобы кровь в предсердиях смешивалась до момента рождения. Поэтому в стенке между ними должно быть отверстие. Образование межпредсердной перегородки происходит в несколько этапов.
-
Вначале от верхней стенки к атриовентрикулярному каналу растет первичная преграда. Однако до того, как она полностью достигнет «конца пути», в ней появляются мелкие отверстия, которые со временем сливаются. Таким образом, у плода снова появляется сообщение между предсердиями (вторичное).
-
Чуть правее первичной перегородки, вдоль нее, начинает расти вторичная перегородка. Вогнутый край этой дополнительной преграды не смыкается, а оставляет в центре отверстие, которое специалисты называют овальным окном. Тонкая первичная перегородка служит его заслонкой – своеобразным клапаном.
-
В формировании межпредсердной перегородки также участвуют эндокардиальные валики, которые частично создают межжелудочковую перегородку, трехстворчатый и митральный клапаны.
Международная классификация болезней 10-го пересмотра (МКБ-10) объединяет все анатомические нарушения межпредсердной перегородки под одним шифром – Q 21.1. Однако клиницисты разделяют три типа отверстий:
- Незаращение овального окна (ostium secundum) – располагается в центральной части. Возникает, когда вторичная заслонка не может полностью закрыть это отверстие.
- Дефект венозного синуса (sinus venosus) – находится в задней части перегородки, рядом с верхней и нижней полыми венами. При таком типе порока ткани находятся в неправильном положении и не могут перекрыть сообщение между предсердиями.
- Дефект на передней стенке перегородки (ostium primum).
В норме каждый из нас рождается с открытым овальным окном. Однако в первые минуты жизни, с началом дыхания и включением двух кругов кровообращения, в левом предсердии усиливается давление, благодаря чему клапан заслонки плотно прижимается и закрывает это отверстие.
Постепенно, с трех месяцев до двух лет, клапан срастается с окружающей тканью, полностью закрывая овальное окно. Процесс "прирастания" может затянуться до пяти лет, а иногда отверстие вовсе не зарастает. Если оно маленькое и не вызывает нарушений в кровообращении, человек может прожить всю жизнь, не испытывая никаких проблем. Также встречаются комбинированные пороки, когда дефект в стенке между предсердиями сочетается с другими изменениями в структуре сердца.
Небольшие "овальные окна" относятся к малым сердечным аномалиям и рассматриваются как вариант нормы. Открытое овальное окно – один из типов дефектов в межпредсердной перегородке. Однако, когда врачи используют этот термин, они обычно имеют в виду отверстие небольших размеров в центральной части, которое не вызывает нарушений в кровообращении. Некоторые авторы не считают эту аномалию дефектом межпредсердной перегородки, объясняя свою точку зрения тем, что она не является нарушением эмбриогенеза.
Ребенок с таким "особенным" сердцем вырастет, не испытывая проблем со здоровьем. Однако взрослые с врожденным дефектом межпредсердной перегородки могут столкнуться с нарушением сердечного ритма после различных заболеваний. Кроме того, этот дефект часто является фактором риска развития венозных тромбов, что в свою очередь может привести к острому коронарному событию (инфаркту или инсульту).
Беременность оказывает дополнительную нагрузку на все органы и системы организма, поэтому женщине с врожденным дефектом межпредсердной перегородки следует тщательно подготовиться к зачатию. Будущая мама с любыми врожденными сердечными аномалиями должна наблюдаться совместно гинекологом и кардиологом.
Почему возникает дефект
Если у вашего ребенка обнаружена любая аномалия развития еще в утробе, вы наверняка зададите врачу вопрос: "Почему именно мой малыш столкнулся с этим?" Есть несколько возможных причин, которые могут вызвать нарушение формирования сердечных камер и соединений у плода:
- Генетическая предрасположенность: некоторые дефекты могут быть унаследованы от родителей или возникнуть из-за изменений в генетическом материале.
- Внутриутробная инфекция: иногда инфекция, передаваемая от матери к плоду, может повлиять на нормальное развитие сердца.
- Воздействие некоторых лекарственных препаратов: определенные лекарства, принимаемые беременными женщинами, могут иметь негативное влияние на развитие сердца у плода.
- Ионизирующее излучение: высокие уровни излучения, такие как рентгеновские лучи или радиация, могут повредить развивающееся сердце плода.
- Токсические вещества: определенные вредные вещества, которые могут поступать в организм беременной женщины через пищу или воздух, могут негативно сказаться на развитии сердца плода.
- Вредные привычки родителей: курение, употребление алкоголя или наркотиков родителями также могут повлиять на развитие сердца у плода.
Важно помнить, что каждый случай уникален, и врач сможет более точно определить, какие факторы могли повлиять на развитие аномалии у вашего ребенка.
Патофизиологические изменения
Если отверстие в стенке между предсердиями имеет большие размеры, то происходит смешивание артериального и венозного потоков. Поскольку давление в левой половине сердца выше, часть крови перетекает через дефект в правое предсердие (шунт «слева направо»), заставляя его работать с избыточной нагрузкой. В результате, правый желудочек также получает больший объем крови и перегружается.
Если обширный дефект не устраняется своевременно, могут возникнуть повышение давления в малом круге кровообращения (легочная гипертензия), нарушения сердечного ритма, такие как суправентрикулярные аритмии, фибрилляция и трепетание предсердий. При ухудшении процесса правый желудочек перестает справляться с нагрузкой, давление в нем начинает повышаться, что приводит к возникновению синдрома Эйзенменгера (обратное направление крови, справа налево).
Как определить болезнь
Диагноз "приходит" к каждому человеку по-разному. Узнать о наличии патологии у ребенка можно еще до его рождения, когда он находится под сердцем матери. Или же неонатолог может сообщить о вторичном дефекте межпредсердной перегородки сразу после рождения. Иногда подростка начинают беспокоить неприятные ощущения в области грудной клетки, и обследование выявляет наличие ДМПП.
Симптомы и признаки могут проявляться по-разному у разных детей. Не стоит искать болезни у ребенка, но важно обратить внимание на следующие симптомы: чрезмерную усталость, одышку после физической нагрузки, жалобы на учащение сердцебиения, бледность или цианоз (синеватый оттенок кожи). У детей дошкольного возраста не всегда получается точно описать свое состояние, поэтому родители могут заметить, что ребенок чаще присаживается отдохнуть, чем другие дети, и чаще болеет. Вирусная инфекция у него может осложниться пневмонией. "Перебои в сердце" при латентном течении ДМПП обычно проявляются в подростковом возрасте.
Счастливо, что обычно ДМПП протекает бессимптомно, и ребенка ничего не беспокоит. Однако, если врачи диагностировали дефект межпредсердной перегородки, важно проходить профилактические медицинские обследования, чтобы не пропустить первые клинические признаки легочной гипертензии.
При аускультации, педиатр может выявить систолический или диастолический шум, а также расщепление второго тона. Однако, даже при больших дефектах, в случае ДМПП изменение мелодии сердца не всегда можно услышать.
Основным и наиболее информативным методом визуализации диагностики является эхокардиография, согласно "Клиническим рекомендациям по ведению детей с врожденными пороками сердца", утвержденным Ассоциацией сердечно-сосудистых хирургов России в 2013 году.
УЗИ-критерии для диагностики ДМПП включают: определение дефекта, его размеров, формы и локализации; увеличение размеров правого предсердия и желудочка; определение сброса через дефект крови слева направо и скорости кровотока при цветном доплеровском картировании; выявление парадоксального характера движения межжелудочковой перегородки; исключение других врожденных аномалий.
Дополнительные методы диагностики, такие как электрокардиографическое исследование и рентгенография органов грудной клетки, помогают оценить анатомические аномалии и изменения в деятельности сердца. Магнитно-резонанстная томография может также потребоваться. Эти методы помогают определить дальнейшую тактику лечения и динамику кровообращения.
Лечение
Дефект межпредсердной перегородки у детей требует индивидуального подхода в выборе лечения. Новорожденные с таким диагнозом должны регулярно наблюдаться врачом. Отверстия диаметром до 5 мм, при отсутствии перегрузки правых отделов сердца, не требуют лечения. Лекарственные препараты показаны для грудничков с первыми признаками недостаточности кровообращения и детей с необратимой легочной гипертензией.
Если отверстие не зарастает в течение первого года жизни и правый желудочек не справляется с нагрузкой, необходима хирургическая коррекция. Существуют два подхода: прямое ушивание или наложение заплаты, а также чрескожное катетерное закрытие отверстия.
Однако не все виды дефектов межпредсердной перегородки могут быть устранены минимально инвазивными методами. Согласно протоколу лечения, некоторые дефекты не могут быть закрыты с помощью катетера, включая дефекты венозного и венечного синусов, а также первичные дефекты.
После операции ребенок должен регулярно проходить обследование у кардиолога, измерять температуру тела ежедневно и избегать контакта с инфекцией. В случае даже незначительных жалоб необходимо немедленно обратиться к врачу, чтобы предотвратить серьезные послеоперационные осложнения, такие как тромбоз и перикардиальный выпот.
Прогноз на выздоровление
Обычно прогноз данной врожденной аномалии благоприятный. Люди с открытым овальным окном ведут активный образ жизни. Если операция по коррекции ДМПП больших размеров проведена своевременно, ребенок не будет отличаться от здоровых детей. Главное – предотвратить развитие недостаточности кровообращения, когда сердце не справляется с нагрузкой во время операции, и кардиохирурги не смогут уже ничем помочь.
Можно ли заподозрить дефект в утробе
Примерно в каждом пятом случае рождения ребенка с ДМПП, будущая мама уже знает о возможной патологии у малыша и идет в роддом с этим знанием. Это позволяет родителям быть психологически готовыми к предстоящим трудностям. Однако качество антенатальной диагностики во многом зависит от опыта врача, его квалификации и наличия современного оборудования в клинике.
Гинеколог, который наблюдает вас во время беременности, должен знать обо всех факторах риска рождения ребенка с внутриутробной патологией. Если вы переболели краснухой во время беременности или у кого-то из ваших родственников были врожденные аномалии сердца, обязательно сообщите об этом своему врачу. Возможно, вам потребуется пройти дополнительное ультразвуковое обследование.
Неблагоприятные последствия любого врожденного порока развития всегда связаны с поздней диагностикой и непроведением своевременной оперативной коррекции. Сегодня медицина позволяет сохранить жизнь и здоровье ребенка даже при значительных дефектах межпредсердной перегородки.
Для подготовки материала использовались следующие источники информации.
Дефект межпредсердной перегородки представляет собой патологическое отверстие между правым и левым предсердием. Он составляет около 20% от всех врожденных пороков сердца. Дефект может находиться в разных частях перегородки и иметь различную форму и размеры. Условно различают первичные и вторичные (высокие) дефекты межпредсердной перегородки. Первичный дефект возникает из-за недоразвития первичной перегородки во время эмбриогенеза. Он отличается своим расположением на уровне фиброзного кольца атриовентрикулярных клапанов. Фиброзные кольца митрального и трикуспидального клапанов являются нижней стенкой такого дефекта. Иногда дефект сочетается с расщеплением митрального или трехстворчатого клапанов и является частью открытого атриовентрикулярного канала. Вторичный дефект формируется из-за нарушений эмбриогенеза вторичной перегородки. Нижний край такого дефекта составляет межпредсердная перегородка.
 |
Рис. 5 Схема локализации дефектов межпредсердной перегородки. При вторичном дефекте выражен нижний край. При первичном дефекте нижним краем является фиброзное кольцо митрального и трикуспидального клапана. |
Гемодинамическая сущность порока заключается в переносе артериальной крови из левого предсердия в правое и смешивании ее с венозной, что приводит к избыточному объему крови в малом круге кровообращения и развитию легочной гипертензии. Дефект межпредсердной перегородки характеризуется быстрым и ранним развитием необратимых изменений в легких, что приводит к серьезной декомпенсации правого сердца. Частым осложнением такого порока является септический эндокардит.
Клиническая картина и диагностика порока обычно связаны с недостаточностью кровообращения. Симптомы зависят от степени перегрузки правых отделов сердца и развития легочной гипертензии. Пациенты жалуются на быструю утомляемость, одышку и повышенную подверженность простудным заболеваниям, особенно в раннем детском возрасте. При аускультации можно услышать нежный систолический шум над легочной артерией, вызванный избыточным объемом крови, протекающим через относительный стеноз основания легочного ствола. На ЭКГ обнаруживаются признаки перегрузки правых отделов сердца с гипертрофией правого желудочка и предсердия. Рентгенологическое исследование показывает увеличение сердца за счет правого предсердия, желудочка и ствола легочной артерии, а также повышенную пульсацию корней легких и усиление общего сосудистого рисунка легочной ткани. С помощью эхокардиографии можно визуализировать дефект межпредсердной перегородки, определить его характер и направление сброса через дефект.
Лечение данного порока осуществляется только оперативным путем. В большинстве случаев операции проводятся на открытом сердце с использованием искусственного кровообращения или гипотермии. Маленькие вторичные дефекты могут быть ушиты, а большие вторичные и все первичные дефекты закрываются с использованием пластических материалов. В последнее время развивается методика транскатетерного закрытия дефекта межпредсердной перегородки при помощи специальных устройств. Операция должна быть выполнена в раннем детском возрасте для достижения наилучших результатов. Позднее выполнение операции может привести к формированию вторичных изменений в легких, миокарде и печени, а также является противопоказанием к оперативному лечению.
В норме сердце человека разделено на четыре камеры – два предсердия и два желудочка, которые разделены перегородками. Кровь движется только в одном направлении благодаря наличию клапанов между предсердиями и желудочками. Дефект межпредсердной перегородки является пороком развития сердца и составляет до 30% всех пороков сердца. В зависимости от расположения отверстия в перегородке, дефекты делятся на первичные и вторичные.
Что такое первичный дефект межпредсердной перегородки?
К первичным относятся дефекты, при которых отверстие расположено в нижней части межпредсердной перегородки, так что оно граничит с предсердно-желудочковыми клапанами.
Вторичный дефект межпредсердной перегородки называют отверстие в ней, если оно находится в ее средней и/или верхней частях.
Первичный дефект межпредсердной перегородки в изолированном виде встречается очень редко.
Дефекты межпредсердной перегородки могут самостоятельно закрываться у детей в течение первого года жизни, что наблюдается примерно у 16% пациентов с такими пороками.
Клиническая картина дефектов ДМПП складывается из симптомов перегрузки правых отделов сердца, поскольку в правом предсердии постоянно находится слишком большое количество крови. Но компенсаторные возможности сердечно-сосудичстой системы довольно велики, так что только один из ста детей с пороком межпредсердной перегородки проявляет признаки заболевания в первые месяцы жизни.
Как правило, основные жалобы начинаются лишь в старшем подростковом возрасте, в 15-17 лет. До этого периода у детей отмечаются только одышка, сильное сердцебиение и повышенная утомляемость.
Диагностика ДМПП
Для выявления данного врожденного порока используются методы электрокардиографии (ЭКГ) и эхокардиографии (УЗИ сердца). ЭКГ помогает определить отклонение электрической оси вправо и признаки гипертрофии правого желудочка. На фонокардиограмме можно заметить систолический шум изгнания, который сложно услышать при прослушивании сердца. При катетеризации сердца зонд проходит из правого предсердия в левое. Рентгенограмма позволяет обнаружить изменения в легких.
Дефект межпредсердной перегородки — лечение в Израиле
Лечение дефекта межпредсердной перегородки выбирается в зависимости от его размеров и клинической картины заболевания. Если повышение давления в малом (легочном) круге кровообращения сравнительно невелико и у пациента нет существенных жалоб, то операция не обязательна.
В случае, когда незаращение межпредсердной перегородки имеет большой диаметр и оказывает значительное негативное влияние на состояние здоровья больного, ему показана операция.
Хирургическое лечение заключается в закрытии дефекта, что возможно при относительно небольших размерах отверстия, не превышающих трех см в диаметре. При наличии отверстия больших размеров оно устраняется путем наложения заплаты из синтетического материала или, что предпочтительнее, из биоматериала. В последнем случае существенно снижается риск образования тромба на месте операции.
Для того чтобы избежать развития воздушной эмболии, перед окончательным закрытием дефекта, выпускают воздух из полости левого желудочка. Для этой цели верхушку сердца осторожно прокалывают большой полой иглой. Разрез на грудной клетке зашивают, оставляя дренаж для оттока раневого содержимого.
Результаты операции по устранению дефекта межпредсердной перегородки стабильно хорошие. У пациентов сразу же нормализуется давление в малом круге кровообращения, исчезает одышка, приходят в норму показатели ЭКГ. Размеры сердца уменьшаются, постепенно исчезает гипертрофия его правых отделов. Подавляющее большинство пациентов в дальнейшем чувствуют себя практически здоровыми людьми.
Устранение ДМПП методом правосторонней антеролатеральной мини-торакотомии с применением эндоскопической техники (Port Access). Долгосрочное влияние на развитие молочных желёз у девочек.
Клинические исследования
Общие сведения
Известно, что операция по удалению дефекта межпредсердной перегородки считается безопасной и имеет низкий риск осложнений и смертности. В последнее время все больше внимания уделяется улучшению косметических результатов. Для достижения лучших эстетических результатов можно провести эту операцию с использованием микрохирургического доступа через антеролатеральную мини-торакотомию, при которой разрез делается внизу правой молочной железы, с использованием искусственного кровообращения методом, известным как Port Access.
Однако проведение этой операции в раннем возрасте, когда разрез делается под молочной железой, может привести к нарушению развития грудной мышцы и правой молочной железы.
Метод
Мы рассмотрим долгосрочные результаты операции на примере 100 пациенток с дефектом межпредсердной перегородки, которые были прооперированы в период с 2002 по 2010 годы.
Восемь из них были прооперированы с использованием нижней мини-стернотомии, остальные – с использованием правосторонней мини-торакотомии. Средний возраст пациенток составлял 12 лет (от 1 до 25 лет), средняя масса тела – 29 кг (от 7 кг до 68 кг). Пациентки имели различные пороки сердца, включая дефект венозного синуса, частичный аномальный дренаж легочных вен и вторичный тип дефекта межпредсердной перегородки.
Мы изучим истории болезни и рассмотрим осложнения, связанные с проведенной операцией (например, необходимость ревизии, кровотечение, инфекционные осложнения), продолжительность нахождения на искусственной вентиляции легких, длительность госпитализации в отделении интенсивной терапии и среднюю продолжительность всего госпитализационного периода.
Пациентки будут приглашены в клинику для проведения физикального обследования с фотографиями послеоперационных шрамов и фотографиями груди и молочных желез во фронтальной проекции для оценки симметрии молочных желез и дефектов стенки грудной клетки. Они также будут попросены ответить на вопросы анкеты “Степень удовлетворенности эстетическими результатами операции”.
Заключение
Эта операция, широко применяемая во всем мире, обеспечивает хорошие лечебные результаты в отношении основного заболевания, а также хорошие косметические и эстетические результаты, которые являются важными для женских пациенток.
Частые вопросы
Что такое первичный дефект межпредсердной перегородки?
Первичный дефект межпредсердной перегородки (МПП) – это врожденное порок сердца, при котором существует отверстие в перегородке между предсердиями.
Каковы причины возникновения первичного дефекта межпредсердной перегородки?
Причины возникновения первичного дефекта МПП могут быть различными, включая генетические факторы, воздействие окружающей среды и некоторые медицинские состояния матери во время беременности.
Какие симптомы могут указывать на наличие первичного дефекта межпредсердной перегородки?
Симптомы первичного дефекта МПП могут варьироваться в зависимости от размера и местоположения дефекта. Однако, некоторые общие симптомы включают утомляемость, задыхание, быструю утомляемость при физической нагрузке и повышенную подверженность инфекционным заболеваниям дыхательных путей.
Как диагностируется первичный дефект межпредсердной перегородки?
Диагностика первичного дефекта МПП может включать физикальное обследование, эхокардиографию (ультразвуковое исследование сердца), электрокардиограмму (ЭКГ) и другие дополнительные методы исследования.
Как лечится первичный дефект межпредсердной перегородки?
Лечение первичного дефекта МПП может включать наблюдение, медикаментозную терапию или хирургическое вмешательство, в зависимости от размера и симптомов дефекта. Решение о лечении принимается врачом-кардиологом на основе индивидуальных особенностей пациента.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-кардиологу для получения точного диагноза и определения необходимого лечения. Только специалист сможет оценить степень и характер дефекта, а также рассчитать риски и принять решение о необходимости оперативного вмешательства.
СОВЕТ №2
Поддерживайте здоровый образ жизни и следуйте рекомендациям врача. Регулярные физические упражнения, здоровое питание, отказ от вредных привычек и контроль за артериальным давлением могут помочь улучшить состояние сердечно-сосудистой системы и снизить риск осложнений.