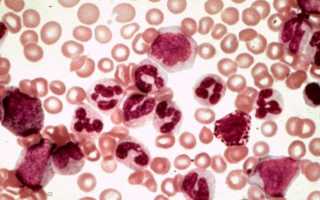
Содержание
- Заболевания крови
- Общая характеристика
- Симптомы
- Миелопролиферативные заболевания — лечение
- Факторы, вызывающие кроветворные болезни
- Характеристика патологии
- Симптоматика заболевания
- Диагностика заболевания
- Методы лечения
- Реабилитация
- Прогноз
- Виды и стадии
- Симптоматика заболевания
- Диагностика
- Методы лечения
- Восстановление и прогноз
- Частые вопросы
- Полезные советы
Мало кто знает о миелопролиферативном заболевании. Только те, кто столкнулся с этим недугом, знают о нем все. И это не удивительно. Современная медицина помогает людям, страдающим этим заболеванием, лекарственными препаратами, ведь бороться в одиночку с костным мозгом, который производит больше стволовых кровяных клеток, чем нужно, невозможно.
Заболевания крови
Кровь человека обладает способностью обновляться. Её клетки могут формироваться и перемещаться по кровеносным сосудам из различных органов. Во время развития в утробе матери, плод получает кровяные клетки из печени, селезёнки и костного мозга. После рождения, костный мозг берёт на себя функцию образования клеток. Все новообразованные клетки имеют разное происхождение.
По происхождению, кровяные клетки делятся на два типа:
- лимфоциты, которые формируются в костном мозге и затем проходят дополнительное развитие в селезёнке и лимфатических соединениях;
- миелоциты, которые не претерпевают изменений после своего образования, в них уже содержится вся необходимая информация для их функционирования.
В процессе развития, лимфоциты могут выбрать неправильный путь трансформации. В результате возникают различные заболевания. Миелоциты также могут получить неверную информацию с самого начала. Именно они вызывают миелопролиферативные заболевания (миело — «костный мозг», вторая часть означает «размножение»). Эти заболевания представляют серьезную угрозу, поскольку они могут поражать любой орган в организме человека. Поэтому очень важно проводить диагностику и знать о первых симптомах этих болезней.
Общая характеристика
Патологии имеют различные формы. Стволовые клетки, которые производит костный мозг, изначально не полностью сформированы и только через определенное время становятся способными к полноценному функционированию. Созревшие клетки служат основой для образования лейкоцитов, эритроцитов и тромбоцитов. Лейкоциты борются с инфекциями и их последствиями, эритроциты доставляют кислород и питательные вещества всем органам и тканям, а тромбоциты останавливают кровотечения, образуя сгустки.
Миелопролиферативные заболевания и их разновидности зависят от преобладания определенных элементов в крови: эритроцитов, тромбоцитов или лейкоцитов. В некоторых случаях может быть повышено содержание нескольких элементов одновременно.
Заболевания этой группы делятся на 4 вида:
- Затяжная лейкемия.
- Чистая полицитемия.
- Тромбоцитопения.
- Хронический миелофиброз и другие формы лейкемии.
Избыток лейкоцитов вызывает миелопролиферативное хроническое заболевание, которое может прогрессировать до лейкемии. Как это происходит? Заболевание распространяется в тканях, образуются новые образования, в основном злокачественные. Они поражают окружающие здоровые клетки, проникают в систему лимфоузлов и распространяются по кровеносным сосудам, доставляя инфекцию во все органы через питательные вещества.
Таким образом, злокачественные клетки распространяются по всему организму, образуя метастазы – вторичные новообразования, которые постепенно растут, наложившись друг на друга. Если лейкемические клетки проникают в мозг, там образуется опухоль.
Симптомы
Как могут проявляться заболевания миелопролиферативного характера и как их можно определить без посещения врачей?
Признаки, которые следует обратить внимание и немедленно обратиться к специалисту, включают:
- Быстрая потеря веса, которая может привести к анорексии.
- Чувство усталости.
- Боли в области желудка и ощущение сытости при небольшом приеме пищи, вызванные увеличением селезенки.
- Появление синяков на теле без видимых причин.
- Трудность остановки кровотечений.
- Потеря сознания.
- Отеки и боль в суставах.
- Ощущение звона в ушах.
- Боли в животе и левом плече.
Для окончательного определения диагноза необходимо провести обследование. Лабораторные исследования являются единственным способом получить точные ответы на вопросы пациентов и врачей.
Осмотр пациента позволяет определить общее состояние организма и выявить любые отклонения от нормы. Беседа с пациентом о его медицинской истории и принимаемых препаратах поможет получить полную картину о его состоянии.
Анализ крови позволяет определить количество тромбоцитов, эритроцитов и лейкоцитов относительно нормы. Если подозрения подтверждаются, может быть проведена аспирация – забор биологической ткани с помощью вакуума, или биопсия – забор клеток и тканей из костного мозга. Все образцы тщательно исследуются на наличие измененных тканей и признаков заболевания. Также проводится анализ на хромосомном уровне.
Миелопролиферативные заболевания — лечение
Вопрос о том, как лечить заболевание, отдельная и очень сложная тема. На данный момент необходимо ознакомить пациента с основными методами, которые будут использоваться врачами для лечения. Нельзя давать всем одинаковые рекомендации — каждый случай требует индивидуального подхода.
В каждом конкретном случае специалист будет разрабатывать индивидуальную схему лечения:
- Флеботомия назначается для снижения количества эритроцитов в крови пациента.
- Аферез направлен на уменьшение количества тромбоцитов.
- Трансфузия – переливание крови, при котором один элемент должен заменить другой, находящийся в большем количестве.
- Химиотерапия уничтожает клетки опухоли и предотвращает их рост.
- Лучевая терапия использует высокочастотные излучения для полного удаления опухоли и ее клеток.
- Химиотерапия с трансплантацией клеток.
Существует множество хронических миелопролиферативных заболеваний. Давайте рассмотрим некоторые из них.
Хронический миеломоноцитарный лейкоз
При этом заболевании проявляются недомогание и общая слабость, тяжесть в области подреберья, сильное потоотделение и повышение температуры. У пациента наблюдается увеличение печени и селезенки, а также появление опухолевых клеток в них. Причина болезни заключается в уже больной материнской клетке, которая способна производить подобные ей зараженные клетки.
Здоровые клетки являются основой и силой иммунитета человеческого организма. Они называются моноцитами и питаются вредоносными бактериями и грибками. Кроме того, здоровые клетки производят потомство, которое очищает кровь. Эти потомки моноцитов также обрабатывают информацию о приобретенных инфекциях и передают ее клеткам, борющимся с вредными воздействиями.
Хронический базофильный лейкоз
Это редкое заболевание, вызванное зараженными клетками, которые не могут сигнализировать и регулировать защиту иммунной системы организма. Помимо всех перечисленных симптомов, пациенты могут испытывать повышение температуры и обильное потоотделение. Печень и селезенка увеличиваются из-за появления опухолевых образований.
Хронический миелоцитарный лейкоз
При этом заболевании стволовая клетка-производитель образует опухоль из взрослых клеток, увеличивая количество лейкоцитов. Это приводит к появлению лейкоцитоза, когда клетки медленно заполняют весь организм, оседая на органах. Пациент теряет вес, чувствует слабость и не может самостоятельно справиться с болезнью. Больная клетка образует специальный ген, который контролирует ее размножение. Специальные исследования могут обнаружить заболевание на генном уровне, что поможет начать лечение.
Хронический нейтрофильный лейкоз
Это редкое заболевание, возникающее из зараженных клеток нейтрофилов, которые в здоровом состоянии отвечают за иммунитет. Нейтрофилы уничтожают любые инородные тела, обволакивая их специальным содержимым, называемым гноем. Когда таких "борцов за справедливость" становится слишком много, они начинают выбирать произвольно любую клетку организма и образуют уплотнения, что может привести к опухоли и воспалению.
Идиопатический миелофиброз
При этом заболевании происходит увеличение количества лейкоцитов, эритроцитов и тромбоцитов. Опасность заключается в повышении уровня гемоглобина, что может привести к образованию кровяных сгустков и закупориванию сосудов. Это может привести к серьезным заболеваниям сердца, таким как инсульты и инфаркты. При анализе крови необходимо учитывать не только количество тромбоцитов и гемоглобина, так как их уровень может изменяться, но и количество лейкоцитов на всех стадиях заболевания.
Миелопролиферативный синдром
При этом синдроме проявляются симптомы двух заболеваний одновременно. Обнаружены новообразования, образовавшиеся из зараженной клетки. При анализе крови обнаруживаются нарушения в периоде созревания здоровых клеток.
Факторы, вызывающие кроветворные болезни
Миелопролиферативные заболевания могут быть вызваны острыми воспалениями, хроническими заболеваниями и некоторыми инфекциями.
Этот список очень длинный:
- Состав и качество продуктов, которые мы едим.
- Уменьшение количества свежих овощей и фруктов в нашем рационе.
- Избыток консервантов и рафинированных продуктов.
- Недостаток витаминов.
Витамины не будут “кричать” о том, что нам не хватает их в организме, но мы почувствуем это почти сразу – наш организм становится уязвимым, наша иммунная система ослабевает. Образование кровеносных клеток нарушается, и наш организм перестает работать должным образом.
В связи с этим ученые, изучающие образование стволовых клеток крови, начали задумываться о методах лечения. Врачи активно борются с этим заболеванием. Возможно, будет лучше сначала восстановить баланс в организме, а затем позволить ему самому бороться с болезнью, помогая закрепить результаты и предотвращая повторное заболевание.
Миелопролиферативные заболевания встречаются у мужчин чаще, чем у женщин. Основная возрастная группа – от 40 до 60 лет. Гематолог расскажет пациенту, как вести себя и какие рекомендации должны соблюдать его близкие.
Вот несколько советов:
- Регулярно наблюдаться у специалиста.
- Контролировать состояние крови.
- Не заниматься самолечением и не принимать лекарства без назначения врача.
- Не обращаться к колдунам – они не смогут помочь, а только навредят.
- Избегать перегревания и переохлаждения организма.
- Следовать рекомендованной диете.
- Ограничить физическую активность.
Забота о своем здоровье – это залог здоровой нации. Берегите себя!
Не все люди знают, что такое миелопролиферативное заболевание. Медицина сейчас старается помочь людям, страдающим от этой болезни. Миелопролиферативный синдром характеризуется большим количеством стволовых клеток в костном мозге.
Кровеносные клетки в нашем организме постоянно обновляются. Кровь может синтезироваться и поступать в артерии из разных органов. Когда плод находится в утробе матери, кровь поступает к нему из печени и селезенки. После рождения костный мозг отвечает за создание кровеносных клеток. Все клетки крови делятся на два типа.
- Миелоциты не претерпевают изменений после образования – все необходимые инструкции уже закодированы в костном мозге.
- Лимфоциты также образуются в костном мозге, но в отличие от миелоцитов, они развиваются в селезенке.
Болезни кровеносных клеток часто возникают из-за неправильного развития лимфоцитов. Миелопролиферативные заболевания развиваются из-за неправильной информации в миелоцитах. Эти патологии представляют серьезную опасность, поэтому важно своевременно диагностировать их. Для этого нужно знать признаки миелопролиферативных заболеваний крови.
Острая форма болезни прогрессирует быстро, и молодые люди находятся в большем риске. Организм поражается полностью, и врачи сразу применяют кардинальные методы лечения. Хронические миелолейкозы прогрессируют медленнее, и люди пожилого возраста находятся в большем риске. В таких случаях врачи используют более щадящие методы лечения.
Характеристика патологии
Миелопролиферативные заболевания подразделяются на несколько видов. Стволовые клетки, которые образуются в костном мозге, не полностью сформированы. Они приобретают свои функции только через некоторое время. Сформированные кровяные клетки являются основой для создания лейкоцитов, тромбоцитов и эритроцитов. Лейкоциты необходимы организму для борьбы с инфекционными заболеваниями и их последствиями. Эритроциты выполняют роль транспортировки питательных веществ и кислорода к органам человека. Тромбоциты предотвращают кровотечения.
Различные виды миелопролиферативных заболеваний зависят от избытка определенных веществ в организме. У некоторых пациентов отмечается избыток нескольких типов кровяных клеток.
Высокая концентрация лейкоцитов вызывает развитие хронической формы патологии (ХМПЗ), которая впоследствии может прогрессировать в лейкемию. Патология распространяется по тканям организма и приводит к образованию новых опухолей. В большинстве случаев эти опухоли имеют злокачественный характер и поражают соседние ткани, распространяясь через лимфатическую систему и воздействуя на другие органы. Заражение происходит через кровеносные сосуды, и злокачественные клетки переносятся вместе с питательными веществами.
В результате образуются метастазы, заболевание распространяется, и возникают очаги патологии. Если злокачественные клетки проникают в мозг, то образуется опухоль.
Симптоматика заболевания
Очень важно быть в курсе признаков миелопролиферативной патологии. Чем раньше мы обнаружим это заболевание, тем легче будет лечение. Медицинские эксперты выделяют несколько симптомов, которые указывают на развитие миелопролиферативных патологий.
- Анорексия, которая не связана с какими-либо причинами.
- Быстрая утомляемость и желание спать у больного.
- Болезненные ощущения в области желудочно-кишечного тракта. Человек быстро наедается из-за увеличенной селезенки.
- Появление синяков без видимой причины у человека, страдающего от миелоидной патологии.
- Замедленное свертывание крови при открытых травмах кожи из-за низкого уровня тромбоцитов.
- Падение в обмороки.
- Отеки на теле и болезненные ощущения в суставах у больного.
- Звон в ушах у человека, страдающего от миелоза или подобного заболевания.
- Болезненные ощущения в левом плече.
- Бледность кожи.
- Кровоизлияния у больных.
- Увеличенная печень у некоторых пациентов.
- Лихорадка с появлением лиловых пятен на лице и конечностях.
Знание этих симптомов поможет диагностировать патологию на ранних стадиях, что повысит шансы на выздоровление и улучшит прогноз.
Диагностика заболевания
Самостоятельно определить заболевание невозможно. Пациент может сделать предположения о характере патологии. Для установления диагноза требуются диагностические процедуры, только в лабораторных условиях медицинский специалист сможет получить полную информацию о причинах заболевания.
Осмотр пациента позволяет определить состояние организма, медицинский специалист принимает во внимание все отклонения от нормы. Осуществляется опрос больного о прошлых заболеваниях и принимаемых медикаментах.
Чтобы установить патологию, требуется комплекс процедур, включая стандартные методы диагностики и биопсию.
Для диагностирования синдрома в лабораторных условиях используются следующие процедуры:
- Микроскопия мазка.
- Общий анализ крови.
- Цитогенетический анализ для определения динамики хромосом PH типа.
- Полимеразная реакция.
Биопсия не всегда используется для постановки диагноза. Это процедура, при которой вводится игла в область груди для взятия образца тканей кости.
Анализ полученного материала позволяет определить наличие патологических факторов. Если диагноз подтвержден, пациенту придется регулярно посещать медицинского специалиста для контроля заболевания.
Методы лечения
Для борьбы с патологиями миелопролиферативного характера применяют несколько методов лечения. Выбор метода зависит от индивидуальных особенностей заболевания, таких как клинические проявления, общее самочувствие пациента и скорость развития патологии. Чаще всего используется стандартный курс лечения, который был проверен на практике множество раз. Однако в некоторых случаях медицинские специалисты предпочитают экспериментальные методики, включая прием нового лекарственного препарата.
Для лечения миелопролиферативных заболеваний часто используют следующие методы:
-
Флеботомия – один из самых распространенных методов. При этом у пациента берутся кровеносные клетки из венозных каналов для проведения анализов. Флеботомия направлена на снижение концентрации эритроцитов в крови больного.
-
Аферез – метод, используемый при высокой концентрации тромбоцитов. Кровь пациента проходит через специальный фильтр, называемый сепаратором, после чего очищенная кровь возвращается обратно в организм.
-
Химиотерапия – лечение цитостатическими препаратами, которые направлены на устранение опухолевых тканей. Эти препараты могут быть введены как внутримышечно, так и перорально. Они проникают в кровоток и препятствуют образованию опухолей. Методика может быть системной или региональной, в зависимости от способа введения препарата.
-
Лучевая терапия – метод, основанный на использовании рентгеновского излучения. Она позволяет полностью избавиться от новообразований и предотвратить их возникновение. Лучевая терапия может быть внешней или внутренней, в зависимости от способа применения излучения.
-
Трансфузия – метод, при котором происходит переливание крови. Он заключается в замещении элементов крови на необходимые, чтобы пациент получил "правильную" кровь с нормальной концентрацией тромбоцитов, эритроцитов и лейкоцитов.
-
Трансплантация – метод, при котором здоровые клетки заменяют пораженные клетки организма. Замороженные здоровые клетки могут быть получены от донора или из другой части тела пациента. После химиотерапии замороженные клетки трансплантируются в организм больного и начинают участвовать в создании новых кровеносных клеток.
Выбор методики зависит от степени развития злокачественных новообразований. При миелопролиферативных патологиях кровеносных клеток лучевая терапия чаще всего направлена на лечение селезенки.
Реабилитация
После окончания лечения, медицинские специалисты разрабатывают для пациента специальную диету, учитывающую все индивидуальные особенности его состояния. Основные принципы этой диеты включают минимальное количество жирной и соленой пищи. В рационе питания должны быть представлены все необходимые микроэлементы и питательные вещества для поддержания здоровья человека. Во время восстановительного периода пациент находится под наблюдением медицинских специалистов, которые рекомендуют ежедневные посещения врача. В некоторых случаях проводятся процедуры, аналогичные диагностическим, чтобы определить текущее состояние организма пациента. В зависимости от результатов этих процедур, медицинский специалист может внести корректировки в курс лечения.
Некоторые диагностические процедуры могут потребоваться повторно даже после полного прохождения курса терапии и выздоровления пациента. Это позволяет своевременно обнаружить негативные изменения в организме и предотвратить возникновение рецидива патологии.
Прогноз
Прогноз для больных с хроническим миелопролиферативным заболеванием не самый приятный – средняя продолжительность жизни составляет от 4 до 8 лет. Однако, если была проведена трансплантация, прогноз становится более благоприятным. В таких случаях у 6 из 10 пациентов есть шансы на полное выздоровление. Важно отметить, что эффективность трансплантации зависит от стадии развития заболевания.
Миелопролиферативное заболевание – это патология, при которой происходит избыточная выработка компонентов крови. В организме здорового человека происходит формирование незрелых стволовых клеток, которые со временем созревают и превращаются в полноценные эритроциты, тромбоциты и лейкоциты. Однако при нарушении этого процесса, в кровь поступают клетки, которые не могут выполнять свои функции, что приводит к развитию заболевания.
Виды и стадии
Группа заболеваний, которые связаны с нарушением созревания стволовых клеток, включает следующие патологии:
-
Истинная полицитемия. Это состояние характеризуется повышенным количеством эритроцитов, что приводит к уплотнению крови. Красные кровяные тельца накапливаются в селезенке, что приводит к ее увеличению. Это заболевание может вызывать кровотечения и способствовать образованию сгустков внутри сосудов. Такие нарушения могут привести к развитию инсульта или инфаркта миокарда. Несмотря на высокий риск осложнений, полицитемия имеет благоприятное течение и высокую выживаемость по сравнению с другими формами патологии.
-
Эссенциальный тромбоцитоз. Это состояние характеризуется значительным увеличением вязкости крови и образованием тромбов.
-
Хронический миелолейкоз. При этом заболевании костный мозг производит избыточное количество лейкоцитов.
-
Эозинофильная лейкемия. Это состояние сопровождается повышением уровня эозинофилов – разновидности лейкоцитов. Такие клетки образуются в организме при воздействии инфекционных агентов и аллергических реакциях.
-
Идиопатический миелофиброз. При этом заболевании происходит образование измененных кровяных клеток. Костный мозг постепенно замещается соединительной тканью.
-
Хронический нейтрофильный лейкоз. В этом случае в крови появляются незрелые нейтрофилы. Эти клетки обычно отвечают за уничтожение патогенных микроорганизмов. Болезнь характеризуется медленным прогрессированием.
Миелопролиферативные заболевания не подразделяются на стадии по стандартной системе. Лечение выбирается в зависимости от формы патологии.
Симптоматика заболевания
Клиническая картина зависит от вида патологии. Миелопролиферативный синдром имеет и общие проявления. Среди этих симптомов можно выделить:
- постоянная усталость, снижение работоспособности;
- резкое снижение веса, до полного истощения организма;
- постоянный шум в ушах;
- кратковременные потери сознания;
- появление синяков и гематом без видимых причин;
- кровотечения из носа, матки и кишечника;
- признаки тромбоза (уплотнение вен, отечность ног, бледность кожи);
- боли в мышцах и суставах;
- дискомфорт в области желудка и пупка;
- увеличение размеров селезенки и печени;
- высыпания на лице и конечностях, сопровождающиеся повышенной температурой.
Диагностика
Окончательный диагноз устанавливается после проведения комплексного обследования, которое включает следующие процедуры:
- Микроскопический осмотр мазка крови;
- Клинический анализ крови, направленный на определение состава биологической жидкости;
- Цитогенетическое исследование костного мозга, которое помогает определить степень изменений в хромосомах;
- Полимеразная цепная реакция, которая помогает подтвердить или опровергнуть инфекционную природу патологии.
Аспирационная биопсия не всегда проводится. Процедура включает введение полой иглы в грудину и забор образца костного мозга. Исследование полученного материала помогает обнаружить патологические элементы.
Методы лечения
Миелопролиферативные заболевания поддаются лечению различными методами:
-
Аферез тромбоцитов – это процедура, направленная на снижение количества клеток, ответственных за свертывание крови. С помощью специального оборудования кровь пациента проходит через сепаратор, а затем возвращается в организм.
-
Химиотерапия – для борьбы с патологией используются цитостатические препараты, которые подавляют деление измененных клеток, препятствуя росту опухолей. Препараты могут быть введены инфузионно, внутримышечно или перорально, и их активные компоненты уничтожают патологические клетки. Этот метод называется системным.
-
Региональная химиотерапия – в этом случае цитостатические препараты вводятся в спинномозговой канал или пораженный опухолью орган. Это повышает эффективность терапии и снижает риск возникновения побочных эффектов.
-
Радиотерапия – этот метод лечения основан на использовании высокочастотных рентгеновских лучей. Облучение уничтожает атипичные клетки, уменьшая размеры опухоли и предотвращая появление новых. При внешней радиотерапии аппарат размещается возле пациента, а при внутреннем способе в организм вводятся катетеры, через которые подается радиоактивное вещество. Выбор метода облучения зависит от степени выраженности патологических изменений.
-
Спленэктомия – это удаление селезенки при ее выраженном увеличении, вызванном накоплением патологических элементов.
-
Переливание крови – при этой процедуре измененные клетки заменяются здоровыми. Пациенту могут переливать тромбоцитарную, эритроцитарную или лейкоцитарную массу.
Восстановление и прогноз
После окончания лечебного курса, пациент продолжает получать наблюдение от гематолога. Для оценки эффективности лечения используются те же процедуры, которые использовались при диагностике заболевания крови. На основе результатов обследования принимается решение о необходимости возобновления терапии. Некоторые диагностические процедуры проводятся регулярно в течение всей жизни пациента. Это позволяет своевременно обнаружить и устранить рецидивы.
При хроническом протекании заболевания прогноз неутешителен. Большинство пациентов живет не более 5 лет после установления диагноза. Трансплантация костного мозга помогает достичь ремиссии в 60% случаев.
Частые вопросы
Какие симптомы сопровождают миелопролиферативный синдром?
Симптомы миелопролиферативного синдрома могут включать усталость, слабость, повышенную потливость, синяки и кровотечения, увеличение селезенки и печени, зуд, головные боли и головокружение.
Как диагностируется миелопролиферативный синдром?
Для диагностики миелопролиферативного синдрома проводятся различные исследования, включая анализ крови и костного мозга, генетические тесты и биопсию костного мозга.
Как проводится лечение миелопролиферативного синдрома?
Лечение миелопролиферативного синдрома зависит от его типа и стадии. Оно может включать фармакотерапию, такую как препараты, которые снижают количество аномальных клеток крови, а также процедуры, такие как флеботомия и трансплантация костного мозга.
Каков прогноз для пациентов с миелопролиферативным синдромом?
Прогноз для пациентов с миелопролиферативным синдромом может быть разным в зависимости от типа и стадии заболевания. Некоторые формы синдрома могут иметь хороший прогноз, особенно при своевременном обнаружении и лечении, в то время как другие формы могут быть более агрессивными и иметь менее благоприятный прогноз.
Какие факторы могут повлиять на развитие миелопролиферативного синдрома?
Пока точные причины миелопролиферативного синдрома неизвестны, некоторые факторы, такие как генетические мутации и экспозиция радиации, могут повлиять на его развитие. Однако, большинство случаев миелопролиферативного синдрома не имеют явных причин и считаются спонтанными.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для получения точного диагноза и назначения оптимального лечения. Миелопролиферативный синдром имеет различные формы и степени тяжести, поэтому важно провести все необходимые обследования и получить профессиональную консультацию.
СОВЕТ №2
Поддерживайте здоровый образ жизни. Включите в свой рацион питания пищу, богатую антиоксидантами, витаминами и минералами. Регулярно занимайтесь физическими упражнениями и избегайте стрессовых ситуаций. Это поможет укрепить иммунную систему и повысить общую жизненную энергию.
СОВЕТ №3
Следуйте рекомендациям врача относительно лечения. Миелопролиферативный синдром может требовать применения различных методов лечения, включая фармакотерапию, лучевую терапию или хирургическое вмешательство. Важно соблюдать все назначения и регулярно посещать врача для контроля состояния и эффективности лечения.