Содержание
- Что это за болезнь?
- Причины
- Классификация
- Симптомы лимфомы Ходжкина
- Стадии
- Диагностика
- Лечение лимфомы Ходжкина
- Прогноз
- Профилактика
- Что такое лимфома Ходжкина?
- Виды и стадии заболевания
- Прогноз
- Причины возникновения
- Симптомы
- Диагностика заболевания
- Развитие у детей
- Болезнь у беременных
- Лечение
- Профилактика
- История описания [ править | править код ]
- Этиология и эпидемиология [ править | править код ]
- Патологическая анатомия [ править | править код ]
- Симптомы, клиническая картина [ править | править код ]
- Стадии заболевания лимфогранулематозом [ править | править код ]
- Диагноз [ править | править код ]
- Лечение [ править | править код ]
- Прогноз [ править | править код ]
- Частые вопросы
- Полезные советы
Лимфома Ходжкина (лимфогранулематоз) – это заболевание лимфоидной ткани, которое характеризуется формированием гранулем. При микроскопическом исследовании можно обнаружить специфические гигантские клетки Рида-Березовского-Штернберга, а также их окружение из микроокружения.
Лимфогранулематоз является необычной формой лимфомы, поскольку злокачественные клетки составляют менее 1% общего объема опухоли. Основная масса опухоли состоит из клеток воспаления и волокон соединительной ткани. Такая структура обусловлена воздействием цитокинов, которые синтезируются клетками Рида-Березовского.
Что это за болезнь?
Лимфома Ходжкина – это один из видов опухолевых новообразований, которые обычно поражают лимфатическую систему организма. Лимфатическая система состоит из сосудов и узлов, которые соединены между собой. При лимфоме Ходжкина пораженные лимфоциты постоянно делятся, и новые клетки распространяются на органы и узлы, нарушая их нормальное функционирование. Это заболевание было впервые описано в 1832 году Томасом Ходжкином. До 2001 года оно называлось лимфогранулезом или болезнью Ходжкина. Лимфома Ходжкина может развиться у людей любого возраста, но статистика показывает, что мужчины чаще страдают от этого заболевания, чем женщины.
Часто возникает вопрос, является ли лимфома раком или нет. Ответ на этот вопрос прост и однозначен: да, лимфома является раком. Термин "рак" является переводом латинского слова "канцер" (краб) и использовался для обозначения всех внутренних опухолей, которые имели неправильную форму и сопровождались сильными болями. Поэтому термин "рак" стал общепринятым для всех злокачественных опухолей. Однако, в широком смысле этот термин часто используется для любых опухолевых процессов, хотя специалисты предпочитают называть лимфомы злокачественными опухолями, так как рак – это опухоль, образующаяся из клеток эпителия.
Причины
Пока эксперты не смогли окончательно определить конкретные причины лимфогранулематоза. Некоторые исследователи склоняются к тому, что вирус Эпштейн-Барра может быть первопричиной лимфомы Ходжкина, вызывая изменения в клетках и генетические мутации.
Кроме того, специалисты выделяют несколько факторов, которые могут спровоцировать развитие этой патологии:
- Воздействие радиации;
- Проживание в неблагоприятных экологических условиях;
- Работа с канцерогенными или химическими веществами, такими как пестициды, бензол, гербициды, органические растворители и другие;
- Наличие родственников с патологиями лимфосистемы в семейном анамнезе (этот фактор неоднозначен).
Лимфомы могут также быть вызваны применением противораковых лекарственных препаратов в химиотерапии или гормональных средств. Кроме того, наличие автоиммунных заболеваний, таких как волчанка, ревматоидный артрит и другие, может повлиять на развитие этой патологии.
Вопреки распространенному мнению, генетический фактор не играет особой роли в формировании лимфом. Однако, если один из однояйцевых близнецов страдает от этого заболевания, то вероятность его развития у другого близнеца также высока.
Классификация
Всемирная организация здравоохранения (ВОЗ) выделяет несколько разновидностей лимфомы Ходжкина:
- Смешанно-клеточный тип. Эта форма лимфомы Ходжкина встречается в 20 процентах случаев. Хотя она достаточно агрессивная, прогноз для пациентов все равно благоприятный;
- Нодулярный склероз. Это самая распространенная форма лимфомы Ходжкина, которая диагностируется в 80 процентах случаев. Большинство пациентов успешно излечиваются;
- Лимфома Ходжкина с большим количеством лимфоцитов, также является редкой формой заболевания;
- Нодулярная лимфома. Это еще один редкий тип заболевания, который чаще всего встречается у подростков. Симптомы не проявляются, и он характеризуется очень медленным прогрессированием;
- Дистрофия лимфоидной ткани. Это очень редкая форма лимфомы Ходжкина, которая встречается примерно у 3 процентов заболевших. Ее сложно диагностировать, и прогноз неблагоприятный.
Симптомы лимфомы Ходжкина
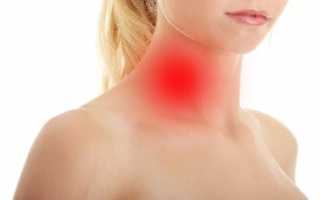
Основной признак лимфомы Ходжкина – увеличение лимфатических узлов. Рост лимфоузлов происходит постепенно и безболезненно. Когда увеличение становится заметным невооруженным глазом, пациент внезапно обнаруживает плотные круглые безболезненные образования, чаще всего в области шеи или над ключицей. Также могут увеличиваться лимфоузлы, расположенные в других областях, таких как подмышечные и паховые.
Поражение лимфоузлов, расположенных в брюшной и грудной полости, не может быть определено визуально, но вызывает симптомы, связанные с сдавлением внутренних органов, такие как кашель, затруднение дыхания и боли. Заболевание также проявляется общими симптомами, характерными для всех типов лимфом, такими как слабость, ночные поты и периодическое повышение температуры.
Стадии
Классификация стадий лимфомы Ходжкина основана на тяжести и распространенности опухолевого поражения.
- На первой стадии, практически всегда отсутствует клиническая симптоматика. Болезнь обычно обнаруживается случайно при проведении другого обследования. В одной группе лимфоузлов или одном близлежащем органе наблюдаются опухолевые разрастания.
- На второй стадии лимфомы Ходжкина опухолевый процесс распространяется на несколько групп лимфоузлов выше грудобрюшной перегородки, также обнаруживаются гранулематозные образования в ближайших структурах.
- Третья стадия характеризуется обширным образованием увеличенных лимфоузлов с обеих сторон грудобрюшной перегородки (диафрагмы) и наличием множественных гранулематозных включений в различные ткани и внутренние органы. Почти у всех пациентов опухоли обнаруживаются в тканях селезенки, печени и органе кроветворения.
- На четвертой стадии лимфомы наблюдается развитие опухолевых процессов во многих структурах, что приводит к нарушению их функциональной деятельности. У большинства пациентов также отмечается увеличение лимфоузлов.
Клинические симптомы лимфомы Ходжкина могут проявляться разнообразно, но часто патология длительное время не проявляется, что является причиной поздней диагностики.
Диагностика
Диагностика лимфомы Ходжкина проводится следующим образом:
1. Определяется скорость роста лимфатических узлов.
2. Устанавливаются “алкогольные” болевые зоны в местах поражения.
3. Исследуется анамнез на наличие симптомов интоксикации.
4. ЛОР-врач осматривает носоглотку и небные миндалины.
5. Проводится эксцизионная биопсия из самого раннего появившегося лимфатического узла. Узел удаляется полностью, чтобы избежать механического повреждения.
6. Тщательно пальпируются все периферические группы лимфатических узлов (подчелюстные и шейно-надключичные, подключичные и подмышечные, подвздошные и паховые, подколенные и бедренные, локтевые и затылочные), а также печень и селезенка.
Гистологическое исследование подтверждает диагноз, так как только при наличии конкретного описания диагностических клеток Березовского-Рид-Штернберга и сопровождающих клеток диагноз считается окончательным. По клинической картине, рентгенограмме, предположительному гистологическому или цитологическому заключению без описания клеток диагноз будет считаться спорным.
Для проведения гистологического исследования не берут паховые лимфатические узлы, если в процессе участвуют их другие группы. Начальную диагностику не определяют только по одной пункционной биопсии.
Поэтому список диагностических мероприятий продолжает:
1. По показаниям – остеосцинтиграфия.
2. КТ области шеи, органов грудной клетки, живота и таза.
3. Рентгенография костей (при жалобах больных на боли и выявленных изменениях на сцинтиграммах).
4. Исследование крови биохимическим методом на содержание креатинина, билирубина, мочевины, общего белка, АСТ, АЛТ, ЛДГ, щелочной фосфатазы.
5. Исследование группы крови и резус-фактора, общего анализа крови, включая наличие уровня эритроцитов, тромбоцитов, гемоглобина, на лейкоцитарную формулу, СОЭ.
6. Исследование количества гормонов щитовидной железы, если поражены шейные лимфатические узлы и планируется облучение шеи.
7. Сцинтиграфия с использованием галлия.
8. Биопсия костного мозга, при этом проводят трепанобиопсию крыла подвздошной кости, так как цитологическое исследование окончательно не подтверждает диагноз.
9. УЗИ периферических лимфатических узлов: шейных, надключичных и подключичных, подмышечных, паховых и бедренных, брюшины и таза. При этом исследуются печень, селезенка, парааортальные и подвздошные лимфатические узлы.
Если окончательно определена лимфома Ходжкина, диагностика формулируется с указанием стадии, В-симптомов (если имеются), зон массивного поражения, вовлечения экстранодальных зон и селезенки. Наиболее значимыми факторами риска, определяющими прогноз болезни, являются:
1. А – массивное поражение средостения с медиастинально-торакальным индексом (МТИ) ≥ 0,33. МТИ определяют при соотношении максимальной ширины средостения и грудной клетки (уровень 5-6 позвонков грудной зоны).
2. В – экстранодальное поражение.
3. С – СОЭ ≥ 50 мм/ч на стадии А; СОЭ ≥ 30 мм/ч на стадии Б.
4. D – поражение трех лимфатических зон и более.
Лечение лимфомы Ходжкина
Лечение лимфомы зависит от стадии развития и типа заболевания. Также учитывается общее состояние пациента и наличие сопутствующих заболеваний.
Основная цель лечения – достижение полной ремиссии, то есть исчезновение симптомов и признаков болезни. Если полной ремиссии не удается достичь, говорят о частичной ремиссии, когда опухоль уменьшается и перестает распространяться на новые ткани организма.
Лечение лимфомы Ходжкина включает несколько методов. Медикаментозные методы включают иммунотерапию и химиотерапию. Иммунотерапия направлена на активацию иммунной системы организма для борьбы с опухолью. Химиотерапия предусматривает применение специальных лекарств, которые уничтожают злокачественные клетки. Обычно применяются несколько разных препаратов, подобранных индивидуально для каждого пациента.
Радиотерапия также используется в лечении лимфомы Ходжкина. Она позволяет уничтожить раковые клетки в лимфоузлах или внутренних органах. Облучение проводится во всех областях тела, где предположительно могут находиться раковые клетки.
В некоторых случаях может быть применена хирургическая интервенция. На ранних стадиях болезни обычно используют химиотерапию и радиотерапию. На поздних стадиях применяют химиотерапию, радиотерапию и иммунотерапию.
Важно отметить, что помимо традиционных методов лечения, существуют также народные способы поддержки иммунной системы и борьбы с онкологическими заболеваниями. Однако, прежде чем использовать такие методы, необходимо проконсультироваться с врачом.
Прогноз
Лимфогранулематоз, который является наиболее распространенным видом лимфомы, считается одним из самых благоприятных по прогнозу. У 70% пациентов, у которых была обнаружена лимфома Ходжкина на первой или второй стадии, наступает клиническое выздоровление после проведения лечения.
Прогноз ухудшается с развитием болезни. Неблагоприятным становится прогноз на 4 стадии заболевания. Однако, как всегда в медицине, при прогнозировании необходимо помнить, что каждый организм уникален. Простое применение статистических данных не может точно предсказать исход заболевания.
Такие факторы, как вера, надежда и упорство, которые невозможно измерить, оказывают влияние на сопротивляемость организма и способствуют благоприятным результатам, повышая эффективность лечения.
Профилактика
Четких руководств по предотвращению заболевания не существует. Рекомендуется защищаться от вирусов и ВИЧ, избегать воздействия канцерогенов, а также своевременно обнаруживать и лечить различные формы герпеса.
Болезнь Ходжкина – это онкологическое заболевание лимфатической системы. К счастью, она имеет очень высокий процент излечения – более 90 процентов на второй стадии. Для этого достаточно быть внимательным и проходить ежегодное медицинское обследование.
Лимфатическая система является одним из главных "очистителей" организма человека. Она очищает клетки, сосуды и ткани от вредных веществ, а также является частью сердечно-сосудистой системы.
Состояние лимфоузлов влияет на иммунитет, поэтому лимфома Ходжкина – это серьезное заболевание лимфатической системы, которое имеет злокачественное течение.
Что такое лимфома Ходжкина?
Болезнь имеет несколько названий: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулема – опухоль, которая атакует лимфатическую систему. Фактически, это рак этой самой системы.
При лимфоме Ходжкина происходит увеличение лимфатических узлов – шейных, надключичных или паховых. Болезнь изменяет белые кровяные клетки крови – лимфоциты, происходит их перерождение в злокачественные. Позже начинает изменяться печень, селезенка и легкие.
У новорожденных и детей раннего возраста (до 4х лет) лимфогранулематоз практически не развивается. Ближе к подростковому возрасту риск заболеть увеличивается.
Основные пики заболеваемости:
- от 14-15 до 20 лет;
- после 50 лет.
Узнайте больше о болезни из видео:
Виды и стадии заболевания
Болезнь Ходжкина считается "благоприятным" видом онкологического заболевания, и у человека есть большие шансы на полное излечение от этой болезни.
Всемирная организация здравоохранения выделяет несколько типов лимфомы Ходжкина:
-
Нодулярный склероз. Это самая распространенная форма заболевания, которая диагностируется в 80% случаев. Большинство пациентов успешно излечивается от этой формы.
-
Смешанно-клеточный тип. Этот тип лимфомы возникает в 20% случаев. Он является достаточно агрессивным, но прогноз все равно благоприятный.
-
Дистрофия лимфоидной ткани. Это очень редкая форма заболевания, которая встречается примерно у 3% пациентов. Ее сложно распознать, и прогноз неблагоприятный.
-
Лимфома Ходжкина с большим количеством лимфоцитов. Это также редкий тип заболевания.
-
Нодулярная лимфома. Это еще один редкий тип заболевания, который чаще всего встречается у подростков. Симптомы этой формы не проявляют себя, и она характеризуется очень медленным течением.
Лимфома Ходжкина характеризуется постепенным прогрессированием:
-
1 стадия – поражение только одной части лимфоузлов, например, только шейных. Практически не ощущается пациентом.
-
2 стадия – поражение двух и более частей лимфатической системы на одной стороне грудной клетки. Процесс может начать захватывать соседние органы.
-
3 стадия – поражение двух сторон диафрагмы, а также паховых лимфоузлов и селезенки.
-
4 стадия – болезнь затрагивает всю лимфатическую систему и другие внутренние органы, такие как печень, селезенка и мозг.
На первой стадии заболевания практически нет симптомов, или они могут быть спутаны с обычной ОРВИ. Поэтому очень важно проходить ежегодное обследование, включая анализ крови и посещение терапевта.
Прогноз
Злокачественная гранулема может быть успешно лечена, и человек может полностью избавиться от этого недуга. Главное – своевременно обнаружить заболевание. В таком случае шансы на выздоровление высоки – более 85 процентов пациентов с диагнозом "лимфома Ходжкина" полностью излечиваются.
Прогноз зависит от нескольких факторов:
-
Стадия болезни. Пациенты со 2 стадией достигают ремиссии в 90 процентов случаев. С 3-4 стадией – в 80 процентах.
-
Наличие метастазов. Многие органы и системы могут быть поражены таким образом, что их восстановление уже невозможно.
-
Риск рецидивов. После лечения у 15-25 процентов пациентов может возникнуть рецидив болезни. В таких случаях прогноз неутешителен.
-
Иногда болезнь Ходжкина просто не поддается никаким видам терапии. Однако это встречается редко.
Причины возникновения
Причины возникновения лимфомы Ходжкина остаются неизвестными, хотя существуют только теории и предположения. Среди них инфекции и вирусы, такие как вирус Эпштейна-Барра, герпес 8 типа и инфекционный мононуклеоз, которые могут вызывать быстрое разрушение форм лимфоцитов. Также наследственная предрасположенность, ВИЧ и воздействие канцерогенов, например, вредные факторы на работе, могут играть роль в возникновении этого заболевания. Заболевания иммунной системы также могут быть связаны с развитием лимфомы Ходжкина.
Важно отметить, что лимфома Ходжкина не является заразной, однако точная причина этого заболевания до сих пор остается неизвестной.
Симптомы
На ранних стадиях развития лимфомы Ходжкина ее практически невозможно обнаружить. Обычно болезнь выявляется уже на 3-4 стадиях заболевания.
У взрослых злокачественная гранулема проявляется следующими симптомами:
-
Увеличенные лимфоузлы. Это самый известный признак. Чаще всего увеличиваются шейные или подчелюстные лимфоузлы, и человек при этом чувствует себя хорошо. В других случаях болезнь затрагивает паховую область. Лимфоузлы могут достигать огромных размеров, но, как правило, они безболезненны. На фотографии показана поздняя стадия лимфомы Ходжкина.
-
Поражение печени и селезенки. При лимфоме Ходжкина эти органы увеличиваются в размерах, иногда очень сильно, но не вызывают беспокойства у пациентов.
-
Хрупкость костей и частые переломы. Эти симптомы возникают, когда метастазы распространяются на костную систему.
-
Зуд. Он возникает из-за повышенной концентрации лейкоцитов.
-
Мучительный кашель, который не проходит после применения таблеток.
-
Одышка. Она может возникать как при движении, так и в состоянии покоя, и вызвана пережимом бронхов.
-
Трудности при глотании. Из-за сильного увеличения лимфатических узлов слюна и пища с трудом проходят в желудок.
-
Отеки.
-
Запоры и поносы, боли в животе.
-
Тошнота и рвота.
-
Чрезмерная потливость.
-
Иногда может наблюдаться онемение в руках или ногах, а также почечные проблемы. Однако это редкое явление при лимфоме Ходжкина.
Кроме того, ослабляется иммунная защита организма, и человек может ощущать:
-
Повышение температуры до 39-40 градусов. Может начаться озноб, боли в мышцах. Все это пациент принимает за проявления гриппа, но такие симптомы повторяются снова и снова.
-
Хроническую усталость, которая мешает выполнять обычные дела.
-
Быстрое похудение буквально за полгода, а также появление частых инфекций, вплоть до пневмонии.
Чтобы предотвратить развитие болезни, важно тщательно следить за состоянием лимфатических узлов, особенно у детей. Подробнее о детском лимфадените можно прочитать здесь.
Диагностика заболевания
Из-за отсутствия признаков в начальной стадии заболевания и разнообразия проявлений на поздних стадиях, диагностика лимфомы Ходжкина может быть сложной. Обычно пациента направляют к гематологу терапевты. А специалист назначает следующие исследования:
-
Общий анализ крови. Это базовый анализ, который не позволяет определить опухоль, но помогает оценить функции органов и подозреть наличие проблем. Возможно снижение уровня гемоглобина и тромбоцитов, а также повышение уровня лейкоцитов, моноцитов, базофилов и эозинофилов. При этом количество лимфоцитов существенно снижено. Скорость оседания эритроцитов (СОЭ) увеличена (более 25).
-
Биохимический анализ крови. Врач обращает внимание на наличие воспалительных белков и их изменение, таких как фибриноген, С-реактивный белок и а2-глобулин. На поздних стадиях болезни уровень билирубина повышается, а уровень АЛАТ и АСАТ значительно возрастает.
Для диагностики лимфогранулематоза также используются следующие методы:
- Рентген. Этот метод позволяет обнаружить увеличение лимфатических узлов и изменения во внутренних органах.
- УЗИ. Он применяется для изучения размеров лимфатических узлов, степени поражения и наличия или отсутствия метастазов в органах.
- КТ. Компьютерная томография позволяет детально изучить место, где расположена опухоль, и ее состав. Также оценивается общее состояние организма.
- ФГДС. Это исследование необходимо для определения метастазирования лимфомы.
- Пункция костного мозга. Она выполняется в случае наличия метастазов в тканях, откуда берется образец.
- Биопсия лимфатических узлов. Этот метод позволяет точно определить наличие патологических клеток. Для этого извлекается пораженный лимфатический узел и исследуется под микроскопом.
Развитие у детей
У новорожденных и детей до 4х лет обычно не проявляется этот вид рака лимфатической системы. Самый распространенный возраст заболевания – около 14 лет. Однако около 4 процентов детей младшего и школьного возраста все же сталкиваются с этим заболеванием.
Дети не осознают начало заболевания. Однако позже могут появиться следующие признаки:
- Ребенок часто устает, становится вялым и безразличным ко всему.
- Можно заметить увеличение лимфоузлов на шее или в паху, которые долго не проходят.
- Ребенок быстро теряет вес, мало ест.
- Появляются симптомы зудящего дерматоза.
- Температура тела может скачкообразно повышаться и снижаться.
- Может наблюдаться сильная потливость, особенно ночью.
- Все эти симптомы не беспокоят ребенка. Однако со временем они медленно усиливаются, начинаются изменения в печени и селезенке.
Если врач подозревает лимфогранулематоз, то ребенку проводят такую же диагностику, как и взрослому. В случае подтверждения опасений, ребенка направляют в стационар.
Болезнь у беременных

Из-за беременности женщина может ощущать значительное ухудшение самочувствия, однако, к счастью, заболевание развивается медленно, а значит у врачей есть время попытаться достичь у пациентки стойкой ремиссии.
На ранних стадиях недопустимо проведение лучевой терапии. В тяжелых случаях врачи рекомендуют сделать аборт, из-за угрозы для жизни пациентки.
Лечение беременной практически исключено. Врачи принимают ожидающую тактику. Стараются помочь пациентке выносить ребенка до срока, а после родов сразу начинают терапию. Естественно, грудное вскармливание ребенка исключено. Риск передачи болезни ребенку отсутствует.
Лечение
Больного перевозят в отделение онкологии и выбирают наиболее подходящий для него способ лечения:
- Радиотерапия;
- Химиотерапия;
- Оперативное вмешательство.
Лучевая терапия является наиболее эффективным методом на ранних стадиях заболевания. Курс лечения длится примерно месяц. За это время проводят 15 сеансов, и с большой вероятностью пациент достигает стойкой ремиссии.

На первых двух стадиях обычно достаточно одной радиотерапии или лучевой терапии плюс двух курсов химиотерапии. На 3-4 стадии проводят не менее 9 курсов химиотерапии.
Критерии успешного лечения:
- Уменьшение или даже исчезновение некоторых симптомов лимфомы;
- Уменьшение размеров лимфатических узлов;
- Отсутствие опухолевых клеток при исследовании.

В крайних случаях, когда другие методы не помогают, применяется оперативное вмешательство. Удаляются слишком большие образования, возможно удаление селезенки. Хирургический метод используется для спасения жизни пациента.
Для снижения побочных эффектов от химио- и лучевой терапии, пациенту назначают препараты, повышающие иммунитет, а также витамины.
Профилактика
Профилактика заболевания не имеет четких инструкций. Рекомендуется защищаться от заражения вирусами и ВИЧ, избегать воздействия канцерогенов, а также своевременно обнаруживать и лечить герпес различных видов.
Болезнь Ходжкина – это онкологическое заболевание лимфатической системы. К счастью, оно имеет очень высокий процент излечения – более 90 процентов на второй стадии. Для этого нужно всего лишь быть внимательным и проходить ежегодные медицинские осмотры.
| Болезнь Ходжкина | |
|---|---|
 Микропрепарат: биоптат лимфоузла. Характерная клетка Рид — Березовского — Штернберга |
|
| МКБ-10 | C 81 81. |
| МКБ-10-КМ | C81.9 и C81 |
| МКБ-9 | 201 201 |
| МКБ-9-КМ | 201.0 [1] , 201.2 [1] , 201.1 [1] , 201 [1] и 201.9 [1] |
| МКБ-О | 9650/3 и 9667/3 |
| OMIM | 236000 , 300221 и 400021 |
| DiseasesDB | 5973 |
| MedlinePlus | 000580 |
| eMedicine | med/1022 |
| MeSH | D006689 |
| Перефразированный текст: | |
 |
|
| Названо в честь | Thomas Hodgkin [d] |
|---|---|
| Медицинская специальность | онкология |
| Лекарство, используемое для лечения | Ломустин [2] и Хлорамбуцил [3] |
| Генетическая связь | GATA3 [d] [4], TCF3 [d] [5], CLSTN2 [d] [6], EOMES [d] [7], IL13 [d] [8] и PVT1 [d] [9] |
| МКБ-9-КМ | 201.0 [1], 201.2 [1], 201.1 [1], 201 [1] и 201.9 [1] |
| Код ICPC 2 | B72 |
| Код NCI Thesaurus | C26956 [1], C9357 [1] и C6914 [1] |
| Медиафайлы на Викискладе | |
Лимфома Ходжкина (также известна как лимфогранулематоз, болезнь Ходжкина или злокачественная гранулёма) – это злокачественное заболевание лимфоидной ткани, которое характеризуется наличием гигантских клеток Рид – Березовского – Штернберга (англ.) русск., обнаруживаемых при микроскопическом исследовании пораженных лимфатических узлов.
История описания [ править | править код ]
В 1832 году Томас Ходжкин описал семерых пациентов, у которых наблюдалось увеличение лимфатических узлов и селезенки, общее истощение и снижение сил. Во всех случаях болезнь приводила к смерти. Через 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 своих собственных наблюдений.
Этиология и эпидемиология [ править | править код ]
Эта болезнь относится к большой и разнообразной группе заболеваний, которые относятся к злокачественным лимфомам. Причина возникновения этой болезни не до конца ясна, но некоторые эпидемиологические данные, такие как совпадение по месту и времени, случаи у некровных родственников, указывают на инфекционную природу болезни, а именно на вирусную природу (вирус Эпштейна-Барр, EBV). Ген вируса обнаруживается в 20-60% биопсий. Эта теория подтверждается также связью болезни с инфекционным мононуклеозом. Другими факторами, способствующими развитию болезни, могут быть генетическая предрасположенность и, возможно, некоторые химические вещества.
Это заболевание встречается только у людей и чаще всего поражает представителей европеоидной расы. Лимфогранулематоз может возникнуть в любом возрасте, но наиболее часто встречается в возрасте 15-29 лет и старше 55 лет. Мужчины болеют лимфогранулематозом чаще, чем женщины, в соотношении 1,4:1.
Частота возникновения этого заболевания составляет примерно 1 случай на 25 000 человек в год, что составляет около 1% от общего числа злокачественных новообразований в мире и примерно 30% от всех злокачественных лимфом.
Патологическая анатомия [ править | править код ]
Обнаружение гигантских клеток Рид-Березовского-Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате является неотъемлемым критерием для диагностики лимфогранулематоза. По мнению многих исследователей, только эти клетки являются опухолевыми. Все остальные клетки и фиброз являются результатом иммунной реакции организма на опухолевой рост. Главными клетками лимфогранулематозной ткани, как правило, являются мелкие, зрелые Т-лимфоциты с фенотипом CD2, CD3, CD4 > CD8, CD5, с различным количеством В-лимфоцитов. В разной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно, выделяют 4 основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев лимфомы Ходжкина. Чаще всего заболевают мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид-Березовского-Штернберга редки. Вариант характеризуется низкой степенью злокачественности.
- Вариант с нодулярным склерозом — наиболее распространенная форма, составляющая 40—50 % всех случаев. Встречается обычно у молодых женщин, часто локализуется в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется наличием фиброзных тяжей, которые делят лимфоидную ткань на “узлы”. Отличительными чертами являются клетки Рид-Березовского-Штернберга и лакунарные клетки. Лакунарные клетки отличаются большим размером, имеют множество ядер или одно многолопастное ядро, их цитоплазма широкая, светлая и пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев лимфомы Ходжкина. Самый частый вариант в развивающихся странах, встречается у детей и пожилых людей. Чаще всего заболевают мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина характеризуется большим полиморфизмом с множеством клеток Рид-Березовского-Штернберга, лимфоцитов, плазмоцитов, эозинофилов и фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, составляющий менее 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых пациентов. В биоптате полностью отсутствуют лимфоциты, преобладают клетки Рид-Березовского-Штернберга в виде пластов или фиброзных тяжей, либо их сочетание.
Симптомы, клиническая картина [ править | править код ]
Заболевание обычно начинается с увеличения лимфатических узлов при полном здоровье. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % – подмышечные и лимфатические узлы средостения, а 10 % – паховые узлы, узлы брюшной полости и так далее. Увеличенные лимфатические узлы безболезненны и эластичны.
Часто заболевание поражает лимфатическую ткань, расположенную в грудной клетке, что может привести к затруднению дыхания или кашлю из-за давления на легкие и бронхи увеличенных лимфатических узлов. Однако чаще всего поражение средостения обнаруживается случайно при обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут временно уменьшаться и снова увеличиваться, что затрудняет постановку диагноза.
У некоторых пациентов могут наблюдаться общие симптомы, такие как повышение температуры, ночная потливость, потеря веса и аппетита. Эти симптомы обычно характерны для пожилых людей (старше 50 лет) с определенными гистологическими вариантами заболевания. Лихорадка Пеля-Эбштайна, которая проявляется в течение 1-2 недель с периодами апирексии, сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях заболевания ухудшает прогноз.
У некоторых пациентов могут возникать зуд кожи и боль в пораженных лимфатических узлах. Особенно это заметно после употребления алкоголя.
Поражение органов и систем:
- В 45 % случаев I—II стадии заболевания наблюдается увеличение лимфатических узлов средостения. В большинстве случаев это не оказывает влияния на состояние пациента и прогноз, но может вызывать сдавливание соседних органов. Значительное увеличение можно определить, если ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) от ширины грудной клетки.
- Селезенка поражается в 35 % случаев, обычно на более поздних стадиях заболевания.
- Печень поражается в 5 % случаев на начальных стадиях и в 65 % случаев на терминальной стадии.
- Поражение легких наблюдается в 10—15 % случаев и в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг редко поражается на начальных стадиях и в 25—45 % случаев на IV стадии.
- Поражение почек крайне редкое и может встречаться при поражении внутрибрюшных лимфатических узлов.
- Главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотненными конгломератами увеличенных лимфатических узлов, что сопровождается появлением боли в спине и пояснице.
Инфекции:
Из-за нарушения клеточного иммунитета при лимфоме Ходжкина часто развиваются различные инфекции: вирусные, грибковые, протозойные, которые могут быть еще более тяжелыми при проведении химиотерапии и/или лучевой терапии. Среди вирусных инфекций наиболее распространен вирус опоясывающего герпеса (Herpes zoster). Среди грибковых инфекций наиболее частыми являются кандидоз и криптококковый менингит. Токсоплазмоз и пневмония, вызванная пневмоцистой (Pneumocystis jiroveci), являются частыми протозойными инфекциями. При лейкопении на фоне химиотерапии могут возникать и обычные бактериальные инфекции.
Стадии заболевания лимфогранулематозом [ править | править код ]
В зависимости от степени распространённости заболевания выделяют четыре стадии лимфогранулематоза (энн-арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождающееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением.
Для уточнения расположения используют буквы E, S и X, значение их приведено ниже.
Расшифровка букв в названии стадии:
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента.
- Буква В — наличие одного или более из следующего:
- необъяснимая потеря массы тела более 10% первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
- Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
- Буква S — поражение селезёнки.
- Буква X — объёмное образование большого размера.
Диагноз [ править | править код ]
Главным критерием для установления диагноза является обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, полученном из лимфатических узлов. Также используются современные медицинские методы, такие как ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитно-резонансная томография органов грудной клетки. Если обнаружены изменения в лимфатических узлах, необходимо провести гистологическую верификацию диагноза.
Необходимые методы включают хирургическую биопсию, детальный анамнез с учетом наличия или отсутствия симптомов группы В, полное физикальное обследование с оценкой лимфаденопатии, лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т.д.), рентгенографию грудной клетки в двух проекциях, миелограмму и биопсию костного мозга, а также дополнительные исследования по показаниям, такие как компьютерная томография и ПЭТ/КТ. В некоторых случаях может потребоваться лапаротомия для определения стадии заболевания и спленэктомия, а также торакотомия и биопсия лимфатических узлов средостения. Сцинтиграфия с галлием также может быть проведена.
Данные лабораторного исследования [ править | править код ]
Показатели периферической крови не являются специфичными для данного заболевания. Возможны следующие изменения:
- Повышение СОЭ
- Лимфоцитопения
- Анемия различной степени выраженности
- Аутоиммунная гемолитическая анемия с положительной пробой Кумбса (редко)
- Снижение уровня железа и TIBC
- Незначительное снижение числа нейтрофилов
- Тромбоцитопения
- Эозинофилия, особенно у пациентов с кожным зудом
Антигены [ править | править код ]
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор и обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
Лечение [ править | править код ]
В настоящее время применяются следующие методы лечения:
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cGy (1000-cGy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Специальные аппараты используются для проведения лучевой терапии. Определенные группы лимфатических узлов подвергаются облучению. Для защиты других органов от воздействия облучения используются специальные защитные свинцовые фильтры.
В настоящее время различные схемы используются для химиотерапии, включая BEACOPP (блеомицин, этопозид, доксорубицин (адриамицин), циклофосфамид, винкристин (онковин), прокарбазин, преднизолон) и его вариации BEACOPP-esc (BEACOPP с эскалацией доз ряда компонентов по сравнению со стандартной схемой) и BEACOPP-14 (BEACOPP с сокращением междозового интервала до 14 дней). Также используются более старые схемы — протокол Stanford IV, Stanford V, схемы COPP, ABVD (доксорубицин, блеомицин, винбластин, дакарбазин) циклами по 28 дней в течение, как минимум, 6 месяцев. MOPP (мехлоретамин, винкристин (Oncovin), прокарбазин, преднизолон) имеет недостаток в более частом развитии лейкоза в отдаленном будущем (через 5—10 лет) по сравнению со схемой COPP. Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон) также используется.
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет достичь длительных, 10—20-летних ремиссий у более чем 90 % пациентов, что эквивалентно полному излечению.
Большинство пациентов с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
В 2011 году FDA одобрило первый таргетный препарат «Адцетрис» (МНН — брентуксимаб ведотин) для лечения CD30-позитивных лимфом по двум показаниям: 1) лечение лимфомы Ходжкина после 2 линий химиотерапии и аутологичной траснплантации/без трансплантации для лиц, не являющихся кандидатами по медицинским показаниям; 2) лечение системной анапластической крупноклеточной лимфомы после как минимум одной линии химиотерапии. [10] «Адцетрис» является конъюгатом антитела и цитотоксического агента, который селективно воздействует на опухолевые клетки. В 2016 году препарат был зарегистрирован в Российской Федерации и стал доступен для пациентов по решению врачебной комиссии. [11]
В 2017 году FDA впервые одобрило иммунологический препарат «Кейтруда» для лечения рецидивов лимфомы Ходжкина. [12]
Прогноз [ править | править код ]
В настоящее время лечение лимфомы Ходжкина, что является злокачественным заболеванием, достигает высоких результатов (в 70—84 % случаев удается достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество повторных случаев заболевания составляет примерно 30—35 %.
Наиболее часто применяются не менее 3 систем клинических прогностических факторов, предложенных крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).
Частые вопросы
Что такое лимфома Ходжкина?
Лимфома Ходжкина – это редкий вид рака лимфатической системы, который начинается в лимфоузлах. Он получил свое название в честь Томаса Ходжкина, который впервые описал эту болезнь в 1832 году.
Какие симптомы сопровождают лимфому Ходжкина?
Симптомы лимфомы Ходжкина могут включать увеличение лимфатических узлов, утомляемость, потерю веса, лихорадку, зуд кожи и повышенную чувствительность к алкоголю. Однако симптомы могут различаться в зависимости от стадии и распространенности болезни.
Каковы прогнозы при лимфоме Ходжкина?
Прогнозы при лимфоме Ходжкина зависят от множества факторов, включая стадию болезни, возраст пациента, общее состояние здоровья и наличие определенных генетических изменений. В целом, благодаря современным методам диагностики и лечения, прогнозы при лимфоме Ходжкина стали гораздо лучше, и большинство пациентов имеют хорошие шансы на выздоровление.
Какие методы лечения используются при лимфоме Ходжкина?
Лечение лимфомы Ходжкина может включать химиотерапию, лучевую терапию, иммунотерапию и трансплантацию костного мозга. Врачи обычно разрабатывают индивидуальный план лечения, учитывая стадию болезни, общее состояние пациента и другие факторы.
Можно ли предотвратить развитие лимфомы Ходжкина?
На данный момент не существует специфических методов предотвращения лимфомы Ходжкина. Однако здоровый образ жизни, включающий правильное питание, физическую активность и избегание вредных привычек, может помочь снизить риск развития не только этой, но и других видов рака.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-онкологу для получения точного диагноза и разработки индивидуального плана лечения. Лимфома Ходжкина – это серьезное заболевание, требующее профессионального медицинского вмешательства.
СОВЕТ №2
Информируйтесь о прогнозах и возможностях лечения. Лимфома Ходжкина имеет различные стадии и подтипы, каждый из которых может иметь свои особенности и прогнозы. Поэтому важно быть в курсе последних достижений в медицине и обсудить с врачом все варианты лечения и прогнозы.